Надпочечники
Содержание:
- Половые гормоны
- Кортизол
- Надпочечник —
- Размеры и расположение
- Какие бывают заболевания надпочечников?
- О лечении надпочечников и препаратах
- Надпочечники: что это такое, и где они находятся?
- Противопоказания для использования
- Причины Аддисоновой болезни
- Заболевания, сопутствующие климаксу
- Основные функции надпочечников
- Некоторые сведения о надпочечниках и их работе
- Монолог уставшей женщины
- Физическая активность
Половые гормоны
Основная часть половых гормонов продуцируется половыми железами. Надпочечные железы вырабатывают лишь небольшую часть половых гормонов. Они весьма активны и значимы для организма.
Какой гормон секретируется надпочечниками в сетчатой зоне? Во внутренней части коры желез вырабатываются андрогены и эстрогены.
Андрогены – вещества, обладающие активностью тестостерона. Помимо коры надпочечников андрогенные гормоны вырабатываются семенниками. Все вещества являются производными андростана:
- Тестостерон.
- Андростендион.
- 11 бета-оксианд ростендион.
- Дегидроэпиандростерон.
- Адреностерон.
- Андростерон.
- Тестостерон.
- Дигидротестостерон.
Основным биологическим действием андрогенных гормонов является влияние на формирование вторичных признаков: тембр голоса, развитие мускулатуры, степень оволосения, рост полового члена, мошонки, предстательной железы. Андрогены выполняют и другие функции:
- Регулируют выделение гипофизом гонадотропных гормонов.
- Способствуют анаболическому эффекту.
- Изменяют электролитный, липидный, углеводный обмен.
Эстрогены – стероидные гормоны, производные эстрана. Гормоны влияют на обменные процессы в костной ткани и коже, состояние мононуклеарной фагоцитарной системы. Основная их функция заключается во влиянии на вторичные половые признаки у женщин. Эстрогены производятся яичниками, яичками (у мужчин), жировой тканью, костями, волосяными фолликулами.
Кортизол
Кортизол, или соединение F, производит пучковая зона коры надпочечников. Его синтез — цепь превращений из холестерола в прегненолон, далее — в прогестерон, кортикостерон, который развивается в кортизол.
Кортизол — активный участник белкового, липидного, углеводного обмена. Он формирует в печени запасы гликогена — «энергии про запас», влияет на синтез клеточных ферментов, водно-солевой баланс. Почти каждая клетка имеет рецепторы для кортизола, потому его действие на организм обширно и выраженно.
Кортизол называют гормоном стресса, потому что он формирует защитную реакцию на внешнюю угрозу и ответственен за:
- повышение артериального давления;
- усиление сердцебиения;
- тонус сосудов;
- работу мышц (снижает в мышцах расход глюкозы и заимствует её у других органов).
Все эти реакции направлены на физическую работу — бег, борьбу и подобные, т. е. остались на уровне древнего человека. Однако современный человек не может спастись от стресса бегством, потому глюкоза накапливается в мышцах, что грозит развитием сахарного диабета. В то же время органы, отдавшие глюкозу, «голодают» — и человек начинает больше есть сладкого, мучного, что ведёт к ожирению.
Кортизол понижает число лейкоцитов в крови. Это приводит к ослаблению иммунного ответа, что хорошо при аллергических реакциях, но плохо при заживлении ран и воспалительных процессах.
Учёными выявлена связь между уровнем гормона и целой группой нестабильных психических состояний, например — депрессией и тревожными состояниями. Высокий уровень гормона в течение долгого времени приводит к угасанию полового влечения, а у женщин — к нарушению менструаций и даже полному их прекращению.
Причины отклонения от нормы уровня кортизола
Понижение или повышение уровня кортизола вызывают множество причин. Так, низкий уровень — причина проблем с гипофизом или самими надпочечниками, щитовидной железой, при гепатите и циррозе печени.
Высокий могут провоцировать опухоли, продуцирующие адренокортикотропный гормон, патологии щитовидной железы, лекарства определённого типа, цирроз печени. Повышение уровня происходит при депрессии, некомпенсированном сахарном диабете.
Последствия, симптомы стабильно повышенного, высокого уровня кортизола:
- центральное ожирение при тонких руках и ногах;
- тонкая кожа со склонностью к гематомам;
- мышечная слабость, особенно в области плеч и бёдер;
- высокое кровяное давление;
- сахарный диабет или непереносимость глюкозы;
- покрасневшее, округлившееся лицо;
- немотивированные или слабо мотивированные перепады настроения;
- повышенная жажда и частое мочеиспускание.
Последствия, симптомы пониженного, низкого уровня кортизола (нарастают постепенно):
- усталость и головокружение;
- потеря веса;
- мышечная слабость;
- изменение цвета на отдельных участках кожи (потемнение).
Важно!
Низкий уровень кортизола (болезнь Аддисона) потенциально опасен для жизни и требует срочного обследования у эндокринолога.
Норма кортизола в спокойном состоянии, отклонения:
- утром — 101,2–535,7 нмоль/л;
- вечером — 79,0–477,8 нмоль/л;
- у беременных в 3-м триместре — в 2—5 раз выше обычной нормы;
- в стрессовых и критических ситуациях — до 10 раз выше нормы.
Как сдать биоматериал и подготовиться к исследованию
Уровень гормона определяют по общему/биохимическому анализу крови, анализу мочи. Сдавать кровь на кортизол для исследования нужно утром (до 10 часов), натощак — последний приём пищи должен происходить за 8 и более часов до забора крови. В день, предшествующий сдаче крови, нужно избегать психо-эмоционального, физического напряжения, употребления алкоголя.
Достоверность диагноза требует нескольких проб, чтобы исключить случайное, вызванное внешними факторами повышение/понижение. При потенциально высоком уровне гормона кровь сдают и вечером, после 17 часов, соблюдая те же рекомендации, что и утром.
Анализ мочи на уровень кортизола обычно делают, чтобы диагностировать функциональность надпочечников. Для исследования берут до 120 мл объёма, собранного в течение суток.
Результат исследования крови предоставляется через 24 часа, при срочной необходимости — через 2—3 часа; исследования мочи — через 3—5 дней. Скорость исследования зависит от загруженности и оборудования лаборатории. Точность результатов — высокая.
Надпочечник —
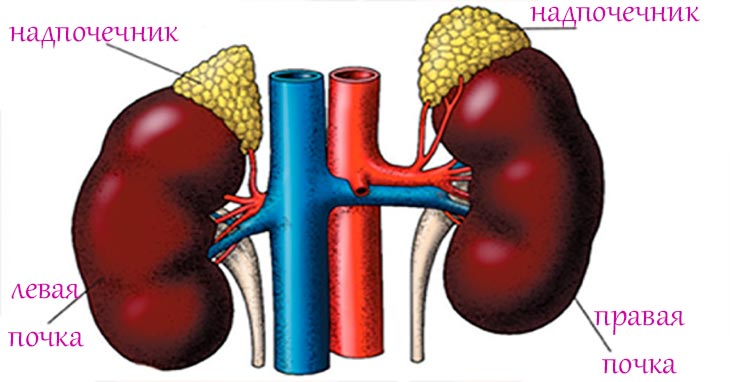
Надпочечник, glandula suprarendlis s. adrenalis, — парный орган, лежит в забрюшинной клетчатке над верхним концом соответствующей почки. Масса надпочечника около 4 г; с возрастом значительного увеличения надпочечника не наблюдается.
Размеры: вертикальный — 30-60 мм, поперечный — около 30 мм, переднезадний — 4-6 мм. Наружная окраска желтоватая или коричневатая. Правый надпочечник своим нижним заостренным краем охватывает верхний полюс почки, левый же прилежит не столько к полюсу почки, сколько к ближайшему к полюсу отделу внутреннего края почки. На передней поверхности надпочечников заметна одна или несколько борозд — это ворота, hilus, через которые выходит надпочечниковая вена и входят артерии.
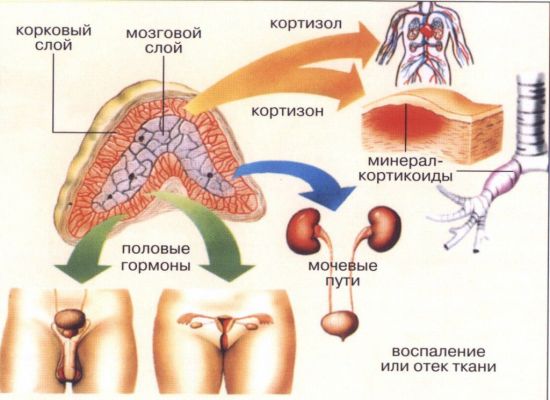
Строение. Надпочечник покрыт фиброзной капсулой, посылающей в глубь органа отдельные трабекулы. Надпочечник состоит из двух слоев: коркового, желтоватого цвета, и мозгового, более мягкого и более темной буроватой окраски. По своему развитию, структуре и функции эти два слоя резко отличаются друг от друга. Корковое вещество состоит из трех зон, которые вырабатывают различные гормоны.
Мозговое вещество состоит из клеток, вырабатывающих адреналин и норадреналин. Эти клетки интенсивно окрашиваются хромовыми солями в желто-бурый цвет (хромаффинные). Оно содержит также большое количество безмиелиновых нервных волокон и ганглиозных (симпатических) нервных клеток. Развитие. Корковое вещество относится к так называемой интерренальной системе, происходящей из мезодермы, между первичными почками (откуда и название системы). Мозговое же вещество происходит из эктодермы, из симпатических элементов (которые затем разделяются на симпатические нервные клетки и хромаффинные клетки). Это так называемая адреналовая, или хромаффинная, система. Интерренальная и хромаффинная системы у низших позвоночных независимы друг от друга, у высших млекопитающих и человека они сочетаются в один анатомический орган — надпочечник.
Функция. Соответственно строению из двух разнородных веществ — коркового и мозгового — надпочечник как бы сочетает в себе функции двух желез. Мозговое вещество выделяет в кровь норадреналин и адреналин (получен в настоящее время и синтетическим путем), поддерживающий тонус симпатической системы и обладающий сосудосуживающими свойствами. Корковое вещество является главным местом производства липидов (особенно лецитина и холестерина) и, по-видимому, участвует в нейтрализации токсинов, получающихся в результате мышечной работы и усталости.
Имеются указания также, что корковое вещество надпочечников выделяет гормоны (стероиды), влияющие на водно-солевой, белковый и углеводный обмен, и особые гормоны, близкие мужским (андрогены) и женским (эстрогены) половым гормонам. Совместному действию обеих частей надпочечника способствуют их общие кровоснабжение и иннервация. В частности, расслабление сфинктеров, имеющихся в надпочечниковых венах, приводит к одновременному поступлению в общую циркуляцию как медуллярных, так и кортикальных гормонов.
Сосуды и нервы. Надпочечники получают три пары артериальных ветвей: верхние надпочечниковые артерии (от a. phrenica inferior), средние (от aorta abdominalis) и нижние от a. renalis). Все они, анастомозируя между собой, образуют сеть в капсуле надпочечников. Венозная кровь, проходя через широкие венозные капилляры (синусоиды) мозгового слоя, оттекает обычно через один ствол, v. suprarenalis (centralis), выходящий из ворот надпочечника и впадающий справа в v. cava inferior, а слева (более длинный ствол) в v. renalis sinistra. Лимфатические сосуды направляются к лимфатическим узлам, лежащим у аорты и нижней полой вены. Нервы идут от n. splanchnicus major (через plexus coeliacus i plexus renalis).
Размеры и расположение
Надпочечники расположены в области поясничного отдела. Железы внутренней секреции покрывают верхний сегмент почки и представляют собой небольшие наросты. Надпочечники имеют небольшие размеры. Их длина составляет по разным данным от 30 до 70 мм. В ширину каждый надпочечник не превышает 40 мм, обычно этот показатель варьируется от 20 до 35 мм. Толщина желез зависит от возраста и состояния здоровья человека. У взрослых людей этот параметр не превышает 10 мм. Весят надпочечники человека в совокупности порядка 10-15 гр.
У детей железы имеют меньшую форму. Сразу после рождения они делятся на 2 зоны: постоянную и зародышевую. Последняя начинает уменьшаться сразу после того, как ребенок появился на свет. До момента полового созревания организм не знает, что такое надпочечники, так как они практически не работают. В процессе взросления они становятся активнее, а после преодоления пубертатного периода начинают функционировать полноценно.
Какие бывают заболевания надпочечников?
Болезнь Аддисона на руках
Заболевания надпочечников условно можно разделить на группы в зависимости недостатка или избытка того, иного гормона в организме. Возможно развитие первичной, вторичной или острой недостаточности.
- Первичная недостаточность, при которой развивается болезнь Аддисона у женщин и мужчин в 20- 40 лет, выработка гормонов замедляется, и процесс может прекратиться полностью. У больных наблюдаются: постоянные запоры или понос, боли в ЖКТ, скачки давления, ухудшение аппетита, развитие простудных болезней, снижение концентрации внимания, памяти и полового влечения, выпадение волос подмышками и на лобке у женщин, нарушение менструального цикла, явное уменьшение размеров груди и матки в размерах, увеличение клитора, развитие бесплодия.
- Вторичная недостаточность приводит к редкому мочеиспусканию, потере сознания, когда требуется срочная госпитализация и оказание мед помощи.
- Острая недостаточность приводит к болезни Иценко-Кушинга, феохромоцитоме, гиперальдостеронизму в случае переизбытка выработки гормонов на фоне развития цирроза печени, сердечной недостаточности, усиления выработки гормона альдостерона. У больных отмечаются симптомы: запоры, судороги, быстрая утомляемость, слабость в мышцах, головная боль. Возможно развитие злокачественной (доброкачественной) опухоли в клетках мозгового вещества надпочечников.
Гормональный фон не устойчив у девочек в период полового созревания:повышен уровень сахара в крови, скачет артериальное давление, присутствует излишняя возбудимость, резкие боли в животе перед месячными, тошнота, рвота, судороги, озноб сухость во рту.
Особую опасность представляет сбой гормонов при диагностировании доброкачественной опухоли или кисты в случае заполнения надпочечников серозной патологической жидкостью.
Киста требует удаления путем проведения операции, иначе возможно перерождение в злокачественную опухоль.
Зачастую на раннем этапе симптомы практически отсутствуют и, к сожалению, женщины поздно обращаются к врачам.
Лишь при сильном увеличении опухоли в размерах, когда явно повышено давление на фоне сдавливания почечной артерии появляется боль в спине и пояснице, нарушаются функции почек, присутствует чувство сдавливания в животе.
Неправильное функционирование надпочечников может быть спровоцировано стрессами, сильным истощением организма, когда женщины предпочитают сидеть подолгу на жестких диетах. В итоге появляются:
- слабость, усталость;
- боль в пояснице и ломота в костях;
- бессонница;
- выпадение волос (диффузная алопеция);
- сухость во рту и на покровах кожи;
- скачки давления;
- кардионевроз;
- раздражительность;
- шум в ушах;
- головокружение.
Быстротечная жизнь современного человека приводит к стрессам и нервозности, а в организме происходит , когда развиваются болезни надпочечников у женщин, симптомы не стоит игнорировать.
Парный орган просто выбивается из сил, истощается и перестает нормально функционировать. Нужно обращаться к эндокринологу за проведением диагностики надпочечников и последующего лечения.
Заболевания при недостатке или избытке в организме гормона носят эндокринный характер.
Болезни надпочечников приводят к сбою функциональности гормона. Развивается , приводящая к развитию ряда болезней как у мужчин, так и у женщин.
Лучше выявлять и лечить патологию эндокринной системы на раннем этапе.
О лечении надпочечников и препаратах
Симптомы могут сопровождаться паническими атаками
Лечение надпочечников у женщин зависит от заболевания. Так, при синдроме и болезни Кушинга назначают препараты, которые снижают выработку стероидов. В случае аденомы гипофиза, секретирующей АКТГ, проводят ее удаление. Также проводят облучение гипофиза, а в тяжелых случаях убирают надпочечник (с одной стороны), если речь идет о центральной причине. В случае опухоли надпочечника и вторичном гиперкортицизме поступают согласно природе опухоли – удаляют, облучают, или проводят курсы химиотерапии.
При гипокортицизме назначают пожизненную терапию, которая «замещает» нехватку гормонов. Обычно при назначении гормонов наступает резкое и быстрое улучшение состояния.
В случае гиперальдостеронизма, связанного с опухолью, она удаляется, иногда вместе с надпочечником. Если это двусторонний процесс, несвязанный с опухолью, то показано длительное лечение мочегонными, антагонистами кальция, ингибиторами АПФ.
Если диагностирована феохромоцитома, то без лечения неизбежна смерть. Нужно удалить надпочечник, в котором есть опухоль. Пока пациентка готовится к операции, назначают альфа – адреноблокаторы (доксазозин, празозин), и бета – блокаторы (пропранолол) как защиту от кризов.
Если диагностирована инциденталома, то ее удаляют при размерах свыше 6 см, а также при прогрессирующем росте, либо начавшейся гормональной активности. В случае стабильности показано наблюдение и проведение МРТ через 6, 12, и 24 месяца.
Каков итог?
Прогноз зависит от диагноза. Так, при стабильных инциденталомах можно вообще о них «забыть». А вот при феохромоцитоме, если ее не лечить, рано или поздно наступит инфаркт, инсульт, повторные инсульты на фоне гипертонических кризов, с неизбежным смертельным исходом.
А в случае своевременного лечения более 95% пациентов успешно преодолевают рубеж 5 – летней выживаемости, и лишь при злокачественной рецидивирующей форме этот процент не превышает 40%.
В общем и целом — при своевременной диагностике и лечении болезней надпочечников, прогноз почти всегда благоприятный. Лишь при обнаружении злокачественных опухолей последствия нужно рассчитывать в соответствии с онкологическими стандартами.
Метки: гормоны почки
Надпочечники: что это такое, и где они находятся?
надпочечники у женщин
Надпочечники – это небольшие парные железы в виде «нахлобучивания» на каждую почку сверху. Находятся надпочечники, как и почки, в забрюшинном пространстве. Размер каждого не превышает 6 см на 3 см. Цвет светло – коричневый, и немного отличается от желтоватой жировой клетчатки.
Внутреннее строение этих небольших желез очень интересное. Они состоят из двух резко отличающихся, даже по внешнему виду, слоев — коры и мозгового вещества:
Кора надпочечников разделяется на четыре зоны (пучковая, суданофобная, клубочковая и сетчатая) и вырабатывает гормоны.
Клубочковая зона синтезирует альдостерон, в пучковой зоне вырабатываются кортикостероидные гормоны (кортикостерон, кортизол и кортизон), а в сетчатой зоне вырабатываются малоактивные формы андрогенов (то есть мужских половых гормонов). Суданофобная зона производит клетки, которые «специализируются» и уходят в другие участки коры.
Мозговое вещество вырабатывает адреналин и норадреналин.
Таким образом, надпочечники полностью «посвятили себя» продукции гормонов, и в этом и состоит их главная функция. Какие эффекты производят гормоны надпочечников?
Функция надпочечников в организме человека
Гормоны коры и мозгового вещества надпочечников жизненно необходимы. Удаление этих органов с двух сторон приводит к смерти, а тотальная заместительная терапия слишком сложна, и также скоро приводит к летальному исходу, поскольку не может соперничать с тонкой природной регуляцией с обратной связью.
Функции надпочечников многочисленны, и строятся в зависимости от производства гормонов, которых всего насчитывается около полусотни видов:
- Альдостерон и гормоны его группы поддерживают в норме водно – солевой обмен, увеличивая выведение с мочой калия и протонов, и уменьшая выведение натрия, хлора и бикарбоната натрия;
- Кортикостероидные гормоны синтезируются из холестерина, и хотя бы лишь поэтому его можно считать жизненно важным соединением.
Эти вещества адаптируют организм к стрессовому воздействию окружающего мира. Они защищают нас от инфекций и травм, подавляют воспаление и аллергические реакции, блокируют появление аутоиммунных заболеваний. Гормоны надпочечников способствуют появлению сахара в крови и увеличивают запасы гликогена в печени.
Они влияют на жировой обмен, и при этом в одних частях организма жировые запасы уменьшаются, но в других – возрастают. Именно так (полные люди с тоненькими ручками и ножками) выглядят пациенты при поражении надпочечников, когда повышается синтез этих гормонов.
- Андрогены коры надпочечников в женском организме являются источником тестостерона. У женщин около 65% этого вещества вырабатывается именно при помощи «переработки» андрогенов коры надпочечников;
- Адреналин и норадреналин поддерживают тонус сосудов, и «сужение сосудов». Норадреналин нужен при шоке с резким падением артериального давления, вызванным расширением периферических сосудов (то есть без потери жидкости). Адреналин помогает быстро расщепить жир, вызвать глюкозу из депо в кровь, подготовить мышцы к физической нагрузке, и является гормоном «подготовки к стрессу».
Но все это теория. А как выглядят заболевания, которые поражают надпочечники?
Противопоказания для использования
- деформация полости матки – подслизистый узел миомы матки, двурогая матка;
- стеноз шейки матки;
- воспалительные заболевания органов малого таза сейчас и в течение трех месяцев после выздоровления;
- туберкулез с поражением органов малого таза;
- ИППП (хламидии, гонорея) в настоящее время;
- беременность;
- два месяца послеродового периода, если спираль не была введена сразу после родов;
- влагалищное кровотечение неясного происхождения;
- аллергия на медь и болезнь Вильсона-Коновалова (для Сu-спиралей);
- рак груди в настоящее время или в анамнезе (для Ln-спиралей);
- рак эндометрия;
- рак шейки матки до лечения.
Спираль устанавливает гинеколог в любой день менструального цикла после гинекологического осмотра, обследования на ИППП и выполнения УЗИ малого таза.
- «выпадение» спирали – 3-6% в первый год;
- восходящие инфекции и воспалительные заболевания органов малого таза – 2% в первые 20 дней, 0,5% в первые 3-6 месяцев;
- перфорация матки – 0,01%;
- возможно увеличение частоты бактериального вагиноза.
Необходимо срочно обратиться к врачу, если появились следующие симптомы:
- повышение температуры тела;
- острая боль внизу живота;
- обильные кровянистые выделения из влагалища;
- изменение характера влагалищных выделений.
Причины Аддисоновой болезни
- Последние исследования показывают, что первичным, в происхождении данной патологии является аутоиммунное поражение надпочечников. Термин аутоиммунное поражение произошел от того, что специфические защитные клетки (антитела) поражают собственные ткани организма, в данном случае они направлены на кору надпочечников. Появление антител до сих пор остается неизвестным, но в развитии заболевания определенную роль играет генетическая предрасположенность. Отмечено, что заболевание передается по наследству от родителей детям.
- Другим фактором, влияющим на развитие данной патологии, является поражение надпочечников туберкулезным процессом. Отличительной особенностью является полное разрушение надпочечников, в том числе и его мозгового слоя. Туберкулезный процесс в надпочечниках встречается намного реже, и обычно поражает не только надпочечники, но и другие органы и системы, в особенности дыхательную систему.
- Третья группа факторов встречается редко, но для того, чтобы выявить причину заболевания и затем правильно назначить лечение, необходимо знать о них. В эту группу входят:
- Недостаточность коры надпочечников, вызванная хирургическим вмешательством (удаление надпочечников).
- Неправильная лекарственная терапия. Когда длительно принимают лекарственные вещества, блокирующие синтез гормонов коры надпочечников (ципрогептадин, аминоглютетимид).
- Раковые опухоли, самих надпочечников, либо переносящиеся с током крови из других органов (метастазы).
- Хронические специфические заболевания воспалительной природы, такие как, амилоидоз, ревматизм, бластомикоз, и другие.
Заболевания, сопутствующие климаксу
Период менопаузы у женщин также часто сопровождается некоторыми специфическими заболеваниями, связанными с тем, что организм перестал вырабатывать эстроген, потерял часть своей функциональности:
- атеросклероз;
- нарушение обмена веществ;
- атрофии слизистой влагалища,
- гипертоническая болезнь:
- проблемы с мочевыделительной системой,
- остеопороз, болезнь Альцгеймера.
Как правило, данные заболевания наступают уже после климакса, а признаки угасания репродуктивной функции ушли (то есть, в постменопаузе). В случае возникновения симптомов этих болезней нужно обращаться к профильным специалистам.
Основные функции надпочечников
Функциональное значение надпочечников проявляется в том числе в регулировании метаболизма углеводов, липидов, протеинов, синтеза других веществ.
От слаженной деятельности надпочечников, от того, какое количество и какие гормоны выделяются в кровь, непосредственно зависит состояние и поведение индивидуума в разных жизненных ситуациях.
Различное биологическое действие, оказываемое гормонами, обусловлено тем, что:
- у них разный биохимический состав,
- они связаны с другими железами и органами,
- надпочечники формируются из морфологически неоднородных клеток.
Эти важнейшие гормоны отвечают за баланс всех обменных процессов в организме. Они управляют обменом веществ, артериальным давлением, иммунным ответом на раздражители и аллергическими реакциями, определяют развитие половых признаков.
В случае если клетки железы не справляются или удалены сами органы, восполнить их дефицит можно при помощи заместительной гормональной терапии.
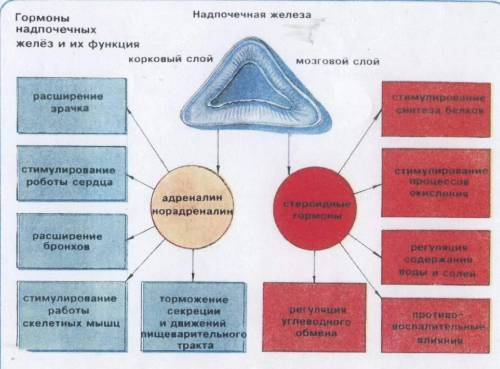
Таблица надпочечниковых гормонов и их функциональности:
| Где синтезируется | Гормон | Оказываемый эффект |
| Клубочковая область коры | Альдостерон, кортикостерон, дезоксикортон | Удержание натрия и воды, усиленное выведение калия, повышение АД |
| Пучковая область коры | Кортизол, кортизон, 11-деоксикортизол, кортикостерон, дегидрокортикостерон | Формирование стойкости к стрессам и нагрузкам, участие в расщеплении жиров на жирные кислоты, синтезе глюкозы из неуглеводных соединений, активизация или угнетение иммунитета, подавление воспалительных процессов и аллергических ответов, регуляция содержания кальция в костях |
| Сетчатая зона коры | Адреностерон, дегидроэпиандростерон-сульфат, эстроген, прегненолон, тестостерон, 17-гидроксипрогестерон | Правильное формирование половых признаков и функций, набор мышечной массы |
| Мозговое вещество | Норадреналин, адреналин | Готовность организма к стрессам, сбор и аккумуляция энергии, поддержка глюконеогенеза, липолиза, термогенеза |
Некоторые сведения о надпочечниках и их работе
Надпочечники относятся к парным органам и представляют собой железы, входящие в эндокринную систему. Несмотря на то, как именно называется этот элемент человеческого организма, у почек и надпочечников нет ничего общего. Правда, располагаются железы точно над почками – их верхними участками. После того, как они синтезируют гормоны, те попадают прямо в кровоток, участвуя затем в метаболизме, помогая организму подстроиться к окружающим его условиям.
Размеры желез небольшие, их объем составляет не более 1,5 см3, масса же составляет менее пяти грамм. По форме надпочечники отличаются друг от друга – правый похож по форме на треугольник, левый имеет абрис полумесяца. При этом выполняемые органом функции и выделяемые надпочечниками гормоны ничем не отличаются.
Строение желез также одинаково, у них имеется внутренний и наружный слой:
- Первый представляет собой мозговое вещество надпочечников, которое по строению подобно нервным клеткам.
- Внешний корковый слой надпочечников также носит название кортикального и, если рассматривать структуру органа, можно заметить, что занимаемый им объем составляет порядка 80%.
Какие гормоны вырабатываются в данном органе?
Рассмотрим, какие гормоны вырабатывают надпочечники. Являясь гормонпродуцирующими железами, и кора, и мозговое вещество вырабатывают определенный секрет. Внешний слой производит кортикостероидные гормоны, а внутренний продуцирует норадреналин с адреналином. Насколько важен для всего организма тот или иной слой? Корой надпочечников секретируются 41 гормон, тогда как мозговым элементом может синтезироваться только 9 разновидностей биологически активных веществ. Конечно, в одной статье невозможно рассмотреть все производимые гормональные компоненты, однако можно поговорить о наиболее значимых.
По структуре кора отличается более сложной организацией, поскольку состоит из трех основных частей. При этом каждая из них отвечает за выработку определенных гормональных веществ:
- Сетчатая зона. В ней вырабатываются андрогены – такое название носят гормоны, входящие в половую сферу. Именно они отвечают за формирование вторичных признаков. В период климакса организм практически не нуждается в этих гормональных элементах, соответственно производство их сокращается. Андрогены влияют на сексуальное влечение, отвечают за снижение в крови уровня липидов, холестеринов, помогают в увеличении мышечной массы.
- Пучковый отдел. В этой части надпочечников образуется кортизол. Он отвечает за энергетические ресурсы и их экономное расходование. Он же помогает регулировать углеводный обмен, воздействуя, таким образом, на повышение массы тела.
- Клубочковая часть. Гормон коры надпочечников, синтезируемый этим отделом – альдостерон, регулирующий уровень натрия, ионов калия в крови. Он помогает восстановить водно-солевой баланс. Еще одно производимое вещество – кортикостерон, регулирующий водно-солевое равновесие и отличающийся малой активностью. Среди второстепенных веществ следует упомянуть дезоксикортикостерон, отвечающий за силу мышечной ткани скелета и выносливость тела в целом.
Что интересно, для правильного функционирования рассматриваемых желез их необходимо стимулировать при помощи адренокортикотропного вещества, вырабатываемого в передней доле гипофиза. Его задача заключена в синтезе гормонов надпочечников, при этом основное воздействие приходится на пучковый участок. Образование почечной недостаточности происходит по причине сбоев в выработке адренокортикотропного гормона.
Монолог уставшей женщины
О проблемах с надпочечниками говорят такие симптомы, как усталость (особенно по утрам и после физической нагрузки), низкая стрессоустойчивость, раздражительность, проблемы с менструальным циклом, а еще проблемы со щитовидной железой, пигментные пятна на лице, скачки артериального давления, частые простуды. Если вы наблюдаете у себя больше одного из этих симптомов, то, скорее всего, ваши надпочечники не справляются с ритмом жизни. Пытаясь соответствовать образу суперженщины и игнорируя сигналы тела, вы продолжаете жать на педаль газа, когда бензина в баке уже почти нет. К сожалению, сами того не понимая, мы укорачиваем срок амортизации своего тела, в частности истощаем надпочечники в годы своего рассвета, а после 50 (а то и раньше) пополняем ряды пациентов больниц и поликлиник. «Надо бы лечь пораньше спать, но еще столько нужно сделать», «как не хочется идти на работу», «полежать бы на диване после работы, а не стоять у плиты», «хоть бы бабушка забрала детей на выходные» — монолог, который все чаще и чаще звучит в голове уставшей женщины. Продолжая поддерживать образ суперженщины, следуя принципам перфекционизма, стараясь успеть все и угодить всем, мы сами приводим свой организм к гормональному дисбалансу. Бережное отношение к себе отсутствует, а есть только «надо», «должна» и «могу». Поэтому продукт под названием «профилактика» плохо продается женщинам 35–40 лет. Если вам необходима мотивация, чтобы начать заботиться о себе, посмотрите на женщин 50–60 лет и спросите у них, чтобы они сделали иначе, когда были помоложе. Могу поспорить, что ответ будет один: больше уделять внимания себе и заботиться о надпочечниках, которые имеют огромное значение для гормонального здоровья. Им нужна наша поддержка. И поверьте, она вернется хорошими бонусами в виде энергии, которая делает нас обаятельными и привлекательными.
Физическая активность
Железы, расположенные на верхней части почек, ежедневно делают неоценимую работу для человека. Можно выделить небольшой перечень среди физических свойств синтезирующихся гормонов.
- Противошоквый эффект. При стрессовых состояниях, вызванных травмами, падениями, эмоциональными переживаниями, кровопотерей, надпочечники вызывают восполнение уровня крови, а также подстраивают организм под соответствующий негативный фактор, оказывая защитное действие.
- Иммунорегулирующее свойство. В зависимости от типа раздражителя, воздействующего на организм, железы оказывают иммуностимулирующее или иммуносупрессивное действие.
- Метаболическое действие. Гормоны регулируют количественные показатели глюкозы в крови, способствуют расщеплению белков и жиров. Они влияют на уровень воды в организме, способствуют выведению катионов калия и кальция.
- Взаимодействие. Вещества, выделяемые надпочечниками, регулируют взаимоотношение систем организма с другими веществами. Они снижают чувствительность к гормонам щитовидной железы, инсулину, а также тем, которые синтезируются половыми железами.