Гиполактация: причины, признаки, стадии, профилактика и лечение
Содержание:
- Методы борьбы с гипогалактией
- Диагностика галактореи
- Нужно ли проводить контрольное взвешивание?
- Признаки
- Физиологические аспекты лактации
- Классификация гипогалактии
- Лечение гипогалактии
- Понятие и классификация гипогалактии
- Осложнения гипогалактии
- Лечение гипогалактии
- Понятие «гипогалактия» и формы развития заболевания
- Варианты лечебной терапии
- Симптомы гипогалактии
- Клинические рекомендации
- Признаки дефицита грудного молока
Методы борьбы с гипогалактией
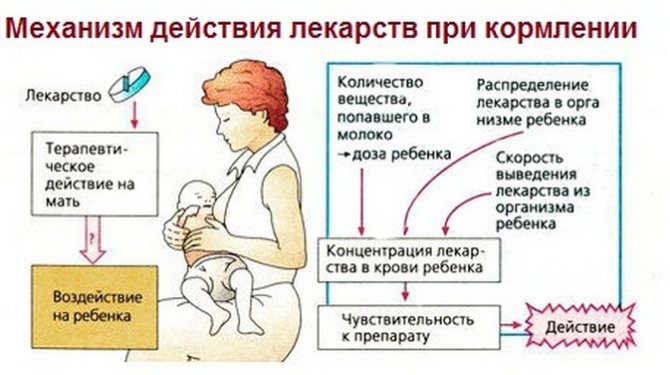
В борьбе с гипогалактией наиболее важными являются режимные и физиологические мероприятия, направленные на становление лактации, а лекарственная терапия – второстепенной.
Итак, первое, что женщина должна сделать, это позаботиться о себе:

Сохраните позитивный настрой на длительное и успешное кормление и избавьте себя от дополнительных стрессов
Очень важно при возникновении гипогалактии не переходить на искусственные смеси, а пытаться всеми способами наладить кормление. И психологическое равновесие играет немаловажную роль, так как выработка молока – тонкий процесс, регулируемый гормонами.
Полноценный отдых и питание
Необходимо соблюдать режим дня, высыпаться, следить за полноценностью и сбалансированностью питания. В рационе кормящей матери должно быть достаточное количество овощей и фруктов, мяса, круп и пр.
Увеличение количества потребляемой жидкости.
Уход за грудью. Во избежание проблем во время лактации, белье должно быть натуральным и максимально удобным, не допускайте пережимания или переохлаждения молочных желез. Также рекомендуют прохладные обливания и воздушные ванны.
Больше гуляйте на свежем отдыхе.
Второе – это наладить кормление ребенка:

- Часто прикладывайте ребенка к груди, не допускайте длительных перерывов (особенно в ночное время).
- Исключите любые допаивания и докормы.
- Кормите ребенка из обеих грудных желез
- Не прерывайте грудное кормление даже во время простуд или других заболеваний, в этих вопросах следуйте рекомендациям врача.
И третье – это лекарственная терапия, которая включает в себя натуральные препараты, направленные на усиление выработки молока.

- Препараты на основе натуральных растительных компонентов, такие как Апилак и Млекоин. Апелак создан на основе маточного молочка, обладает также укрепляющим эффектом, повышает устойчивость к нагрузкам, улучшает самочувствие. Гомеопатический Млекоин, который используют для лечения гипогалактии, расчитан на длительный прием.
- Молочные смеси для мам, что представляют собой витаминно-минеральную добавку к основному рациону (Лактомил), не только стимулируют лактацию, но и обогащают молоко полезными компонентами.
- Специализированные витаминно-минеральные комплексы для кормящих мам, в состав которых входит витамин Е, никотиновая кислота, витамины группы В, иногда – гормон окситоцин и пр.
Но если возникла необходимость лекарственной терапии, наилучшее лечение вам может подобрать только лечащий врач.
Диагностика галактореи
В первую очередь эндокринолог проводит визуальный осмотр, пальпирует молочные железы и определяет характер выделений. После этого специалист составляет клиническую картину на основании жалоб пациента, присутствующей симптоматики и анализа медикаментозных средств, ранее принимаемых пациентом.
В обязательном порядке назначаются лабораторные и инструментальные анализы. Первые направлены на установление уровня пролактина и гормонов щитовидной железы в крови, вторые — на определение структурных изменений в организме.
На этапе инструментального обследования, с целью выяснения причин галактореи, показаны:
- рентгенография груди, турецкого седла и легких;
- компьютерная или магнитно-резонансная томография головного мозга;
- ультразвуковое исследование отдельных органов.
Маммография (рентген груди с низкой дозой облучения) позволяет диагностировать опухоль молочной железы на ранней стадии.
Рентген легких производится для выявления новообразований в бронхолегочной области, которые могут стать причиной завышенного уровня пролактина в крови.
Рентген турецкого седла выполняется в прямой и боковой проекции, это позволяет обнаружить опухоль гипофиза и изменение дна костного ложа. Однако, как правило, специалисты отдают предпочтение более точным инструментальным методам исследования головного мозга — компьютерной и магнитно-резонансной томографии. КТ и МРТ способны распознать самые незначительные новообразования на начальной стадии развития. Для исключения гипофизарной природы галактореи проводится УЗИ щитовидной железы, почек, печени, яичников и брюшной полости.
Нужно ли проводить контрольное взвешивание?
Многие мамы слышали о контрольном вскармливании (взвешивание ребенка до и после кормления для определения количества высосанного молока). Особой необходимости в проведении контрольного взвешивания нет, особенно если проводить его в условиях детской поликлиники. В поликлинике малыш вряд ли высосет много молока – новая обстановка, выведение молока из груди матери тоже может быть нарушено из-за непривычных условий кормления. Кроме того, количество молока, которое выпивает ребенок, колеблется от кормления к кормлению, поэтому контрольное взвешивание, даже проведенное дважды, никакой полезной информации ни врачу, ни маме не дадут. Если весы есть дома, то можно провести контрольное взвешивание, но только в течение суток. Большой пользы от этой работы все равно не будет, ведь если у мамы совсем мало молока, можно быстро определить это по количеству мочеиспусканий и принять меры для увеличения лактации, временно докармливая ребенка адаптированной молочной смесью. При этом объем докорма будет определять не расчет того, сколько грудного молока выпивает ребенок, а потребность самого ребенка в каждое кормление.
Если молока маловато, но ситуация не критическая и не требуется введения докорма малышу, точное вычисление количества молока, которое он получил за сутки, тем более никакой полезной информации не несет. В любом случае, если выявлены признаки недоедания у ребенка, нужно предпринять меры для увеличения лактации. Наиболее доступные методы – это более частое прикладывание ребенка к груди, сцеживание остатков молока после кормления, достаточный отдых матери, методика расслабления и т. д. Обычно через несколько дней ситуация нормализуется и вновь устанавливается динамичное равновесие: потребность малыша – выработка молока в груди матери.
Нужно помнить, что ребенок может получать недостаточное количество молока не только тогда, когда снижена его выработка в молочных железах. Достаточно часто причиной недокорма являются нарушения техники кормления. При этом молока в груди вырабатывается достаточно, но ребенок вследствие каких-то причин не полностью его получает. Это может быть, когда:
- ребенок неправильно приложен к груди и неэффективно сосет молоко;
- интервалы между кормлениями слишком большие, отсутствует ночное кормление, продолжительность каждого кормления недостаточна;
- кормление происходит в неспокойной обстановке, мама уставшая, нервничает или раздражена (при этом нарушается процесс выделения молока из молочных желез);
- снижена активность сосания в связи с необоснованным допаиванием или докормом малыша, особенно из бутылочки;
- ребенок заболел.
Поэтому, когда мама ощущает, что молока в груди достаточно, и может сцедить его после кормления, а ребенок при этом остается голодным, нужно попытаться выяснить причину и исправить ситуацию.
Если же недоедание ребенка связано не с нарушением техники кормления, а с уменьшением количества вырабатываемого молока, нужно принимать меры для восстановления лактации. Такая ситуация может возникнуть в любой момент – в роддоме в первые дни после родов (особенно если нормальное становление лактации было нарушено – осложнения родов или послеродового периода, тяжелое состояние новорожденного в первые дни), а также при кормлении детей более старшего возраста.
Иногда, чаще у молодых матерей, бывают непродолжительные периоды уменьшения продукции молока – так называемые лактационные кризы. В основе их лежит гормональная перестройка организма в сочетании с повышением двигательной активности женщины, а в некоторых случаях – с усталостью или стрессовой ситуацией. Лактационные кризы чаще всего возникают на 3-6-й неделе, 3, 4 и 7-м месяце лактации. Их продолжительность, как правило, составляет 3-4 дня, они имеют полностью обратимый характер и не вредны для здоровья ребенка. У некоторых женщин в процессе лактации такие кризы отмечаются несколько раз.
Голодный криз – ситуация, когда малыш начинает расти очень быстро и ему не хватает того количества молока, которого хватало раньше. Чаще всего это случается на 4-й неделе, а также на 3, 7 и 11-м месяце лактации. Как и лактационный криз, это явление обратимое. Правильные действия, направленные на увеличение продукции молока, и отказ от докорма ребенка обычно помогают справиться с ситуацией, и через несколько дней вновь устанавливается динамичное равновесие между потребностью ребенка в молоке и продукцией его молочными железами.
Признаки
Кормящая женщина сразу же замечает, когда молока становится меньше. Обычно это происходит, если не получается сцедить остатки, которые малыш не съел. Перед вскармливанием нет ощущения наполнения груди. При давлении на нее молоко не вытекает. Есть также внешние признаки. Например, не просматриваются вены на груди, которые раньше были отчетливо видны.

На недокорм также реагирует и малыш:
- возникает беспокойство во сне. Малыш беспокоен, когда его кормят и после этого;
- редкие позывы мочеиспускания, объем стула, и частота также снижены;
- не прибавляет в весе.
Часто женщины путают гипогалактию с лактационным кризом. Лактационный криз – это периодическое явления, при котором на короткий период времени снижается количество выделяемого молока. Это обусловлено гормональными переменами в организме женщины, которые вызваны растущей потребностью малыша в кормлениях. Такие кризы происходят не плавно, а скачками.
Их может и не быть, поэтому молодым мамам не стоит с опасением ожидать их прихода. Главное – не паниковать, потому что женский организм очень чуток по отношению к стрессам.

Лактационные кризы – это не гиполактия. Справиться с этим состоянием легко. Женщине нужно продолжать постоянные кормления и следовать простым правилам прикладывания малыша к груди.
Физиологические аспекты лактации
Процесс лактации начинается у рожениц и состоит из двух фаз: лактогенез — подготовка молочных желез к выработке молока и лактопоэз — поддержание лактации. Оба этапа находятся под контролем нейроэндокринной системы.
Эндокринная регуляция секреции молока очень сложна, поддерживается лактогенными гормонами и устанавливается в третьем триместре беременности. На этапе лактогенеза плацента начинает вырабатывать плацентарный лактоген, тем самым подготавливая грудные железы. После родов он пропадает из крови матери и младенца.
В процессе лактопоэза участвуют два гормона, вырабатываемые гипофизом — пролактин и осцитоцин. Первый отвечает за производство молока, второй — за выведение его через молочные каналы в грудных железах.
Пролактин — пептидный гормон, синтезируется гипофизом и является ведущим в процессе как нормальной, так и патологической лактации. Практически перед самыми родами и во время кормления грудью пролактинсекретирующие клетки превалируют в гипофизе и составляют 60-80%.
Гормон окситоцин способствует сокращению миоэпителиальных клеток, опоясывающих протоки молочной железы. Вследствие этого молоко, вырабатываемое под воздействием пролактина, выводится из груди.
В период лактации у здоровой женщины выделяется до одного литра молока за сутки. Образование его может длиться от пяти месяцев до одного года. Если роженица не кормит младенца или не сцеживает молоко, то лактация самопроизвольно прекращается через 1-2 недели.
Наиболее часто встречаемые патологии лактации — галакторея и гипогалактия.
Классификация гипогалактии
В зависимости от обстоятельств появления и причин гипогалактии выделено несколько видов этого осложнения послеродового периода.
Первичная и вторичная
Первичная форма отмечается с самых первых дней после родов. Относится к редкому варианту течения, нею страдает не более 5% женщин. Основные факторы риска:
- гормональные нарушения в период беременности – недостаток прогестерона, плацентарного лактогена, эстрадиола, гормона роста;
- слабое развитие молочных желез со снижением активных железистых клеток;
- тяжелый поздний токсикоз;
- осложнения родов, кровотечение, акушерские пособия, инфекции;
- кесарево сечение (не происходят физиологические родовые процессы, стимулирующие выделения молока);
- семейная предрасположенность к низкой лактации;
- ребенок родился чрезмерно ослабленным, недоношенным, или его поздно приложили к груди.

Вторичное нарушение лактации появляется после того, как женщина нормально кормила ребенка, но затем стала замечать, что молока выделяется мало. Осложнение провоцируют болезни матери:
- инфекции;
- обострение хронических заболеваний;
- гипертония, пороки строения сердца, нарушения сократительной способности, кровообращения;
- гормональный сбой, особенно изменение уровня половых и гипофизарных гормонов;
- большое число абортов, выкидышей до рождения ребенка;
- тяжелые роды, травмы;
- применение медикаментов, контрацептивов с гормонами;
- вредные привычки до и в период беременности – курение, прием алкоголя.
Нередко причиной снижения образования молока служат погрешности кормления ребенка:
- отсутствие ночных или нерегулярные прикладывания к груди;
- большие перерывы;
- использование пустышек, сосок, нарушающих сосательный рефлекс.
Ранняя и поздняя
Если молоко исчезает в первые 10-12 дней после родов, то гипогалактия называется ранней, а все последующие формы относят к поздним нарушениям. Первый вариант чаще бывает более сложным для восстановления нормального кормления.
Существуют и временные лактационные кризы. Они продолжаются не более 3-5 дней и вызваны гормональной перестройкой после родов. Бывают на 3 и 6 неделе, а также после 3 и 4 месяца кормления. Считаются неопасными, так как объем молока нормализуется самостоятельно.
Смотрите на видео о лактационном кризе:
Истинная и ложная
Помимо гипогалактии, которая сопровождается недокормом младенца, бывает и ложная. При ней кормящая мама замечает, что ребенок становится беспокойным, и относит это к недостатку вырабатываемого молока. Настоящая причина изменения поведения младенца при ложной форме не связана с кормлением.
Лечение гипогалактии
После обнаружения причины недостатка молока проводится терапия заболевания или того состояния, которое тормозит лактацию. Лечение включает несколько направлений.
Стимуляция препаратами
Для этого применяется аналог пролактина – Лактин в качестве самостоятельного средства или в сочетании с Маммофизином, Окситоцином. Врач может добавить к ним витамин Е и никотиновую кислоту, они благоприятно влияют на приток молока в грудные железы. Существуют и гомеопатические средства: Млекоин, Пульсатилла. К биологически активным добавкам, используемым при гипогалактии, относятся:
- молочные смеси для кормящих с травами и витаминами – Лактамил, Млечный путь;
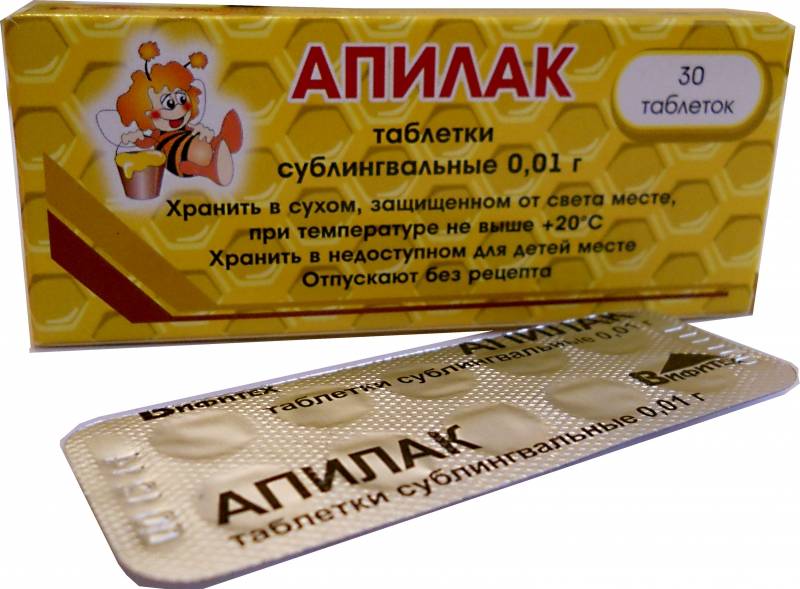
- маточное молочко пчел – Апилак;
- травяные чаи с лактогенным эффектом – анис, фенхель, семена тмина, укропа, трава галеги, крапивы, корень цикория, Лактавит.
При гормональной недостаточности применяют заместительную терапию, при инфекционных процессах рекомендуют антибиотики и иммуностимуляторы под контролем врача. Некоторые из препаратов проникают в грудное молоко, поэтому на время их приема женщинам необходимо сцеживание, а ребенок получает в этот период молочные смеси.
Физиотерапия
Для лечения показаны и физические способы воздействия на молочные железы – ультразвук, введение никотиновой кислоты при помощи электрофореза. Врач может рекомендовать:
- дарсонвализацию,
- магнитотерапию,
- рефлексотерапию,
- вибрационный массаж,
- тепловые процедуры.
Магнитотерапия К преимуществу таких способов относится отсутствие влияния на ребенка, что может быть при медикаментозных методах стимуляции образования молока.
Питание матери
Перед каждым кормлением нужно выпивать около 250 мл теплого или горячего напитка. А после того, как ребенок поел, следует пополнить запасы белка и витаминов. Для этого подходит молоко, компот из сухофруктов, сок из яблок и моркови, йогурт или кефир, около 20-30 г творога. Не следует увеличивать питьевой режим более 2 л, а также чрезмерно повышать калорийность питания. Это приводит к отекам, ожирению, а также обладает свойством подавлять лактацию.

В рационе должны быть самые обычные продукты, выращенные в местности проживания. Основу составляют овощи и фрукты, мясо и рыба умеренной жирности, свежие молочные продукты без добавок, каши. Полезно добавление зелени петрушки и укропа к блюдам, орехов и семечек (до 30 г).
Для стимуляции образования молока рекомендуется половину стакана орехов залить стаканом кипящего молока. Смесь выдерживается в термосе около 4 часов и принимается по трети стакана за 15 минут до кормления.
Понятие и классификация гипогалактии
 Термин «гипогалактия» произошел от двух греческих слов: «гипо» (мало, недостаточно) и «галактос» (молоко). Означает он недостаточную секрецию молока молочными железами женщины, кормящей грудью малыша. По времени возникновения гиполактация бывает ранней и поздней. Ранней она считается, если возникает в течение 10 дней после родов, а поздней – если с 11 дня и далее.
Термин «гипогалактия» произошел от двух греческих слов: «гипо» (мало, недостаточно) и «галактос» (молоко). Означает он недостаточную секрецию молока молочными железами женщины, кормящей грудью малыша. По времени возникновения гиполактация бывает ранней и поздней. Ранней она считается, если возникает в течение 10 дней после родов, а поздней – если с 11 дня и далее.
Типы гипогалактии в зависимости от причин ее возникновения:
- Первичная или истинная гипогалактия составляет менее 5% всех случаев дефицита молока у кормящих женщин. Обычно она бывает ранней.
- Вторичная гипогалактия, причины возникновения которой всегда не единичны и тесно связаны между собой. Развивается она по прошествии 1–2 месяцев после родов (иногда позже), причем ухудшению лактации обычно предшествует достаточная секреция молока.
В зависимости от того, сколько у матери не хватает молока, чтобы обеспечить суточную потребность малыша, выделяют 4 степени гипогалактии:
- I степень – дефицит молока не превышает ¼ (25%) суточной потребности;
- II степень – не хватает половины (50%) объема требуемого ребенку в сутки молока;
- III степень – нехватка молока достигает 75% (3/4) суточной потребности;
- IV степень – дефицит превышает ¾ (75%) суточной потребности в молоке.
Осложнения гипогалактии
При отсутствии лечения гипогалактия может перейти в агалактию (абсолютное отсутствие выработки молока).
Более частое прикладывание к груди и увеличение времени кормления в попытках компенсировать недостаток кормления ребенка вызывает раздражение кожи молочных желез. Это приводит к появлению трещин соска, а если есть предрасположенность (аллергические реакции плюс размножение патогенной и условно-патогенной микрофлоры) к развитию экземы сосков.
Вследствие недостаточного поступления питательных веществ увеличивается риск развития постнатальной гипотрофии младенца.
Лечение гипогалактии
Лечение гипогалактии комплексное – необходимо восстановить и повысить работу молочной железы, устранить причины пониженной лактации. Для этого назначаются:
- Медикаментозные препараты. К ним относятся галактогоги, которые бывают фармакологические: метоклопрамид по 10 мг 3 раза в день, домперидон 10 мг 3 раза в день и растительные: фенхель, анис;
- Витамины для кормящих, дополнительно витамин Е, никотиновую кислоту для улучшения кровообращения;
- Гомеопатические средства для повышения лактации (млекоин по 5 гранул 2-3 раза в сутки, Апилак 1 таблетка под язык 2-3 раза в день);
- Специально разработанное белково-витаминное питание для кормящих (например, Фемилак).
Кормящей матери для восстановления нормальной лактации и профилактики ее снижения рекомендуется:
- пройти курс обучения навыков грудного вскармливания еще до родов;
- в первые часы после родов практиковать прикладывание к груди;
- кормить младенца по требованию (особенно в первые дни жизни, даже если это будет 10-12 раз в день) в том числе в ночное время (пролактин хорошо вырабатывается ночью);
- сцеживать оставшееся молоко после каждого кормления;
- чередовать молочные железы для кормления (сначала, например, прикладывать к правой груди, когда она опустошится, докормить левой, остатки сцедить. В следующее кормление сделать наоборот);
- соблюдать гигиену молочных желез (мытье кипяченой водой, применение вкладышей для кормящих, ношение специального бюстгальтера, профилактика раздражения кожи и трещин сосков);
- соблюдать правильный распорядок дня, режим сна-отдыха (прогулки на свежем воздухе, сон пусть и с перерывами, но не менее 8 часов в день);
- вводить докорм своевременно и только в нужных количествах;
- не давать ребенку соски, пустышки, особенно в раннем возрасте;
- соблюдать правильный режим питания.
Режим питания при гипогалактии:
- калорийность ежедневного рациона должна быть не менее 3000-3500 ккал;
- потребление жидкости – не менее 2 литров;
- рацион должен быть сбалансирован по белкам, жирам, углеводам;
- обязательно потребление мяса, рыбы, овощей, молочной продукции;
- пищу нужно принимать часто, не менее 6 раз в день;
- ни в коем случае не принимать алкоголь, никотин, поскольку они не только проникают в грудное молоко и губительно сказываются на развитии ребенка, но и снижают лактацию.
Понятие «гипогалактия» и формы развития заболевания

Любой женщине, готовящейся к материнству, будет полезно знать, что такое нарушение, как гипогалактия, может заявить о себе как вначале лактационного периода, так и через определенное время. В медицине подобным термином принято называть недостаточное функционирование молочных желез, проявляющееся в виде полного отсутствия молока сразу после родов или постепенного уменьшения его выработки.
Соответственно, по времени гипогалактия бывает:
- Ранняя (возникает в первые дни после родоразрешения);
- Поздняя (заявляет о себе спустя 10 и более суток).
Также существует классификация болезни в зависимости от провоцирующих факторов.
Причины развития
Различают несколько форм гипогалактии:
- первичную;
- вторичную;
- ложную.
Первичная гипогалактия обнаруживается максимум у 5% рожениц, страдающих от недоразвития молочных желез или от нейроэндокринных патологий. Поскольку первичный тип нарушения плохо поддается коррекции, ребенка зачастую переводят на искусственное вскармливание.
Почему развивается вторичная форма? Ее можно наблюдать, как на раннем этапе, так и на протяжении нескольких месяцев. Выработка молока в недостаточной мере провоцируется:
- стрессовыми переживаниями;
- истощением после тяжелых родов;
- трещинами на сосках;
- маститом;
- инфекционными болезнями (ОРВИ, гриппом);
- нерегулярным прикладыванием малыша к груди;
- заглатыванием большого количества воздуха при сосании;
- аномалиями развития ребенка (дефектами верхней губы и нёба);
- лактационным кризом;
- недоношенностью крохи;
- употреблением матерью медикаментозных средств;
- психологической неготовностью роженицы к грудному вскармливанию.
Суть ложной гипогалактии заключается в том, что у мамы появляются подозрения по поводу нехватки молока, хотя на самом деле оно вырабатывается в достаточном количестве.
Кто находится в группе риска?
В первую очередь, гипогалактия может возникать при:
- Слишком ранних или поздних менструациях;
- Дисфункции яичников;
- Патологиях эндокринного характера;
- Хроническом тонзиллите, анемии, пиелонефрите в анамнезе;
- Проведении кесарева сечения;
- Слабой родовой деятельности, для усиления которой назначаются витамины и гормоны;
- Преждевременном или позднем родоразрешении;
- Употреблении Метилэргометрина с целью предупреждения кровотечений.
Симптомы и характерные признаки

Если присутствует первичный или вторичный тип гипогалактии, молочные железы остаются мягкими. При надавливании на них молоко выделяется плохо. В зависимости от степени дефицита молока выделяют следующие стадии болезни:
- первая – уровень нехватки составляет максимум 25%;
- вторая – дефицит достигает 50%;
- третья – до 75%;
- четвертая – свыше 75%.
Заглатывание воздуха при кормлении считается нормальным, однако оно не должно быть чрезмерно выраженным. Если детский желудок наполняется слишком большим количеством воздуха, он растягивается, и возникает ложное чувство сытости. Ребенок прекращает сосать грудь, из-за чего происходит угнетение лактации.
Заподозрить гипогалактию можно по:
- беспокойному поведению крохи после кормления;
- потребности в частом прикладывании к груди;
- длительному сосанию, сопровождающемуся плачем;
- ощущениям наполненности груди, сохраняющимся после того, как малыш покушал;
- сокращению количества мочеиспускания у ребенка (не более 7 раз при норме 14-15);
- проблемам со стулом (редкая дефекация, твердый кал);
- неприятному запаху мочи и ее потемнению.
Подобные проявления являются косвенными и выступают в качестве предупреждения о возможном развитии болезни. Достоверный симптом гипогалактии – несущественная прибавка в весе.
Возможные осложнения
Если лечение откладывается, прирост массы тела младенца замедляется. На фоне гипогалактии ребенок может пострадать от гипотрофии, которая в тяжелых случаях оборачивается гибелью малыша.
Варианты лечебной терапии

Терапия заболевания ведется только после определения причины его возникновения. Самолечение категорически исключается, так как способы борьбы с гипогалактией выбираются с учетом ее вида.
При наличии первичной формы возникает потребность в лактогонных препаратах и общеукрепляющей терапии.
Чтобы справиться с проявлениями вторичной формы, следует:
- Избегать продолжительных перерывов между кормлениями.
- Прикладывать младенца к каждой груди в порядке очередности.
- Сцеживать оставшееся молоко.
- Соблюдать питьевой режим (с разрешения врача часть воды заменяют отваром тмина, укропа, фенхеля, аниса и пр.).
В принципе, для налаживания лактации необходимо здоровое питание и полноценный отдых. Заболевание устраняется при помощи физиотерапевтических процедур: массажа, УФО, ультразвука.
Ликвидировать нехватку молока можно благодаря:
- фитотерапии (лактогонные травы, комплексный растительный сбор «Лактавит»);
- витаминотерапии (назначается прием фолиевой кислоты, витамина Е, никотиновой кислоты, поливитамины для кормящих мам);
- приему Апилака и глутаминовой кислоты;
- методам нетрадиционной медицины (гомеопатии, точечному массажу, акупунктуре);
- не исключается гормональная коррекция нарушения.
Народная медицина предполагает использование отваров и настоев на основе лечебных трав, ягод и растений. Однако самостоятельно назначать подобные рецепты не рекомендуется, так как лечение должно проводиться строго под наблюдением врача.
- Отвар из укропных семян: 1 ч.л. сырья заливают 250 мл. горячей воды и прогревают на медленном огне в течение 10 минут. Готовое средство остужают до комнатной температуры, процеживают от семян, делят на четыре части и выпивают за полчаса до приема пищи в течение дня.
- Отвар из ягод шиповника: 1 ст.л. слегка измельченных плодов растения заливают 250 мл. кипятка и греют на слабом огне 15-20 минут. После остывания и процеживания, состав делят на 2-3 части и принимают в течение суток после еды.
- Отвар из крапивы: 2 ст.л. листьев заливают 250 мл. горячей воды, кипятят на слабом огне 10-15 минут и оставляют в закрытой посуде до остывания. Процеженный отвар принимают не более четырех раз в день за полчаса до еды в дозировке по 1-2 ст.л.
- Отвар из мелиссы: 1 ст.л. листьев растения заливают 250 мл. кипятка, греют на водяной бане или очень слабом огне. Еще теплый отвар процеживают и принимают за полчаса до приема пищи около 4 раз в сутки по несколько глотков.
Симптомы гипогалактии
Обнаружить нехватку молока можно по признакам у матери:
- мягкая грудная железа на ощупь, за время беременности незначительно увеличилась в объеме;
- нет ощущения прилива молока;
- после кормления сцеживать практически нечего;
- нет разницы между температурой под мышкой и под железой (в норме под грудью на 0,2-0,5 градуса выше).
 Слева грудь с молоком, а справа — отечная грудь (схема, просто для наглядности)
Слева грудь с молоком, а справа — отечная грудь (схема, просто для наглядности)
К возможным симптомам у ребенка относятся:
- частые требования молока;
- отсутствие удовлетворения, капризность после кормления;
- продолжительное сосание, при попытке отнять грудь малыш начинает плакать;
- отказ от груди;
- беспокойство, плаксивость, короткий сон;
- изменения стула – уплотненный, сухой, с зеленоватым оттенком, редкий, скудные выделения.
 Капризность после кормления
Капризность после кормления
Объективные (достоверные) проявления гипогалактии:
- мочеиспускание менее 6 раз в день;
- моча: концентрированная, имеет темный цвет, резкий запах;
- прибавка веса меньше, чем 0,5 кг в месяц, 0,125 кг в неделю, 20 г за сутки, уменьшение массы тела.
Клинические рекомендации
Важную роль играет профилактика нарушений лактации.
В 1990 г. участниками совещания ВОЗ были выработаны 10 принципов успешного грудного вскармливания:
■ обучать весь медико-санитарный персонал необходимым навыкам для осуществления грудного вскармливания;
■ информировать всех беременных о преимуществах и методах грудного вскармливания;
■ помогать матерям осуществлять грудное вскармливание в первые часы после родов;
■ показывать матерям, как кормить грудью и как сохранить лактацию, даже если они отделены от своих детей;
■ не давать новорожденным иной пищи или питья, кроме грудного молока, за исключением строгих медицинских показаний;
■ практиковать совместное пребывание матери и новорожденного;
■ поощрять грудное вскармливание по требованию;
■ не давать новорожденным, находящимся на грудном вскармливании, никаких искусственных средств;
■ поощрять создание групп поддержки грудного вскармливания.
Раннее прогнозирование гипогалактии и выделение групп риска ее развития имеет существенное значение в организации мероприятий по профилактике и коррекции.
Для нормального становления лактации в послеродовом периоде необходимо:
■ ранее прикладывание к груди (в первые 2 ч после родов);
■ совместное пребывание матери и ребенка, что позволяет установить психоэмоциональный контакт, а также кормление по требованию;
■ психотерапия (формирование доминанты на лактацию, разъяснение преимуществ грудного вскармливания);
■ обучение технологии правильного кормления и сцеживания;
■ профилактика трещин и ссадин сосков;
■ соблюдение режима дня и питания кормящей матери (полноценный отдых 8 ч в день, энергетическая ценность рациона должна составлять не менее 3500 ккал, в рацион необходимо включить молочные продукты, мясо, фрукты, овощи; объем жидкости должен составлять не менее 1,5 л; следует избегать острых приправ и пряностей). Пищу следует принимать 5—6 раз в день, желательно за 30 мин до кормления.
С целью стимуляции лактации широко используют комплексные гомеопатические препараты «Млекоин» и «Агнус-плюс», включающие в себя крапиву, ветренницу, баранью траву. Широко применяет также фитотерапию: смесь хмеля, крапивы, укропа, тмина, фенхеля, аниса. Смеси можно готовить самим или пользоваться готовыми фиточаями «Лактовит», «Лактогон». Иногда принимают никотиновую кислоту за 15 мин до кормления.
При недостаточной эффективности гомеопатических или растительных ЛС:
Гормональное ЛС, получаемое из передней доли гипофиза крупного и мелкого рогатого скота (стимулятор лактации), в/м 100 ЕД 1—2 р/сут, 6 сут
+
Маточное молочко сублингвально 10 мг 3 р/сут, 10—15 сут
+
Метоклопрамид в/м 2 мл 2—3 р/сут, 6 сут
+
Окситоцин в/м 1 мл (5 ЕД) 2 р/сут,
6 сут
+
3,5,7,3’4′-Пентаоксифлавон внутрь 1 табл. 3 р/сут за 30 мин до кормления, 6 сут
+
Тиреоидин внутрь 0,025 г 3 р/сут, 7 сут.
Пациенткам с пониженным содержанием белка в сыворотке крови рекомендуются с целью коррекции гипогалактии белково-витаминные пищевые добавки «Мама Плюс», «Млечный путь», «Фемилак», «Энфи Мама».
Признаки дефицита грудного молока
Женщина, кормящая малыша грудью, уменьшение количества молока замечает сразу. Во-первых, после кормления ей не удается сцедить остатки молока, как она делала это раньше. Перед кормлением нет чувства наполненности груди молоком, и оно не вытекает струйкой при надавливании на грудь. Не так ярко, как раньше, выражена подкожная венозная сеть молочных желез.
Ребенок тоже сразу реагирует на недокорм:
- беспокоится во время сна, но особенно во время кормления и сразу после него;
- между кормлениями жадно пьет воду;
- редко и необильно мочится, стул редкий и скудный, «голодный»;
- плохо прибавляет в весе.

Важно: при появлении одного или нескольких из этих признаков не нужно сразу докармливать ребенка смесью! Подтвердить гипогалактию может только врач-педиатр после проведения серии контрольных взвешиваний. Он же подберет подходящую ребенку смесь и рассчитает необходимое для докорма количество ее