Гиперальдостеронизм: виды, причины, симптомы, лечение
Содержание:
Диагностика Гиперальдостеронизма первичного (синдрома Конна):
Специфических проявлений синдрома Конна не существует.
При развитии у пациентов сердечной недостаточности, инсульта или внутричерепного кровоизлияния вследствие повышения АД появляются соответствующие симптомы.
Лабораторные исследования
- Исследования содержания натрия, калия и кальция в плазме крови (биохимический анализ) могут показать увеличение содержания натрия в крови, наличие гипокалиемии и «защелачивания» крови, что является следствием действия альдостерона на почки. Также можно легко выявить относительное уменьшение содержания кальция в крови. Почти у 20% пациентов можно выявить нарушение углеводного обмена (повышение уровня глюкозы в крови), хотя диабет развивается редко. Следует учесть, что нормальное содержание калия в крови не исключает ПГА. Исследования показывают, что от 7 до 38% пациентов с ПГА имеют нормальный уровень калия в сыворотке крови. Гипокалиемия развивается при употреблении в пищу значительного количества натрия.
- Характерно снижение уровня ренина в плазме крови у пациентов с ПГА, причем эта цифра не поднимается выше определенных значений при введении мочегонных препаратов или переходе в вертикальное положение (что обычно происходит в норме). Некоторые специалисты предлагают анализ уровня ренина в плазме крови считать специальным тестом для выявления ПГА. Однако согласно некоторым данным, пониженный уровень ренина встречается и у 30% пациентов с гипертонической болезнью. Поэтому низкий уровень ренина в плазме крови не следует считать специфичным тестом для ПГА.
- Достаточно чувствительным тестом для ПГА следует считать определение отношения активности альдостерона плазмы (ААП) к активности ренина плазмы (АРП). Следует учитывать возможные взаимодействия различных препаратов при проведении теста.
- При положительном тесте на ААП/АРП отношение проводят дополнительные тесты: определение уровня альдостерона в суточной порции мочи с поправкой на уровень калия в сыворотке крови (так как эти показатели влияют друг на друга).
Инструментальное обследование
- Компьютерная томография (КТ) брюшной полости. Является обязательным методом обследования в случае ПГА. При установленном диагнозе ПГА целью КТ является определение типа патологии и возможности ее хирургического лечения (аденома надпочечника или двусторонняя гиперплазия). При КТ определяется объем операции.
- Сцинтиграфия с 131-I-йодохолестеролом используется для выявления одностороннего функционального (секретирующего гормоны) образования надпочечника. Однако данная процедура не имеет широкого распространения ввиду необходимости тщательной подготовки пациента, высокой стоимости и того, что метод редко выявляет образование больше 1,5 см в диаметре.
- Магнитно-резонансная томография (МРТ). Не является более чувствительным методом, чем КТ.
Другие методы диагностики
Постуральная проба (переход из горизонтального положения тела в вертикальное). Может использоваться в поликлинике для первичной диагностики ренин-зависимой аденомы надпочечника. В настоящее время используется редко.
Ввиду сложности дифференцировки диагноза между гиперплазией надпочечника и аденомой после КТ-исследования может быть проведена процедура взятия анализа непосредственно из вены надпочечника. При этом производится введение катетера в вену надпочечника через вену на бедре. Анализы крови берутся из обеих вен надпочечников, а также из нижней полой вены. Определяется уровень альдостерона после максимальной стимуляции АКТГ.
Анализы и диагностика
На предмет альдостеронизма обследуют при наличии:
- Гипертензии и гипокалиемии.
- Резистентной гипертензии.
- Тяжелой формы гипертонии.
- Начало гипертонии до 20 лет.
Обследование проводится в несколько этапов. Первую ступень диагностики включает:
- Определение калия в крови.
- Определение уровня альдостерона. Забор крови делают утром в положении сидя.
- Альдостерон вырабатывается неравномерно в течение дня: максимальная выработка отмечается в 8 утра, а минимальная в 23 часа. На его уровень влияют прием мочегонных и слабительных, злоупотребление солью; использование гормональных контрацептивов, физическая нагрузка, курение, стрессовые ситуации и беременность. Если уровень этого гормона в норме, исключают другие заболевания со сходной клиникой. Если же показатели повышены, диагностическими тестами разграничивают первичный и вторичный гиперальдостеронизм.
- Альдостерон-рениновое соотношение. Этот коэффициент указывает на особенности состояния ренин-ангиотензин-альдостероновой системы. В настоящее время это надежный и доступный метод скрининга альдостеронизма. Показательным является исследование крови у больного, находящегося в вертикальном положении в течение 2 часов. Большинство исследователей считают измененным АРС равным 40. Российская ассоциация эндокринологов рекомендует считать наличие первичного гиперальдостеронизма при АРС ≥ 50. Международное эндокринологическое общество признает первичную форму при АРС ≥ 30. При сочетании гипокалиемии, уровня ренина, который не определяется и альдостерона более 550 пмоль/л — диагноз первичного гиперальдостеронизма считается установленным.
Вторая ступень обследования проводится при завышенном коэффициенте APC. Она включает следующие тесты, которые проводятся на выбор:
- натриевая нагрузка (внутривенная или пероральная);
- супрессивный тест с флудрокортизоном;
- с каптоприлом.
Третий этап — диагностика с помощью КТ.
Опухоль, продуцирующая альдостерон, определяется как небольшие слабо васкуляризованные узлы диаметром до 2 см. При идиопатическом альдостеронизме надпочечники могут быть неизмененными или иметь узловые образования. Такие методы обследования, как КТ и МРТ, важны для выяснения подтипа первичного альдостеронизма. В зависимости от этого назначается лечение. Однако, небольшие альдостеромы часто интерпретируются как идиопатическая форма альдостеронизма при двустороннем узловом поражении, в результате чего проводится медикаментозное лечение, в то время как необходимо удалять опухоль.
Катетеризация вен надпочечников. Инвазивный метод исследования, заключающийся в селективном заборе крови из вен двух надпочечников. Это достоверный метод со специфичностью 100% для определения подтипа заболевания. Он позволяет провести дифференциальную диагностику между альдостерон-продуцирующей аденомой и диффузной гиперплазией коры надпочечников. Это сложное исследование, требующее большого опыта сосудистого хирурга. Прием препаратов прекратить за 3 недели, перед процедурой корректируют гипокалиемию, которая приводит к уменьшению секреции альдостерона. После определения альдостерона в крови из двух вен определяют градиент летерализации — соотношение уровня альдостерона на стороне, где преобладает его продукция к недоминантной стороне. Если градиент латерализации составляет более 2, то имеет место односторонняя продукция альдостерона, а результат менее 2 говорит о том, что надпочечники поражены с двух сторон.
К дополнительным методам исследования относится определение глюкозы натощак и после нагрузки. У некоторых больных отмечается нарушение толерантности к глюкозе, что связано со снижением выработки инсулина на фоне гипокалиемии. У детей и подростков с отягощенной семейной наследственностью проводят генетические исследования.
Общие сведения
Гиперальдостеронизм — это синдром, который обусловлен повышенной секрецией минералокортикоида альдостерона. Неадекватная продукция гормона вызывает патологию сердечно-сосудистой системы (артериальная гипертензия), задержку натрия, потерю калия и угнетение ренина крови (фермента, участвующего в водно-солевом балансе и регулирующего уровень давления). Минералокортикоиды — гормоны, которые вырабатываются в корковом веществе надпочечников и регулируют обмен калия, натрия, хлора и воды.
В результате их действия поддерживается тонус мышц, артериальное давление, также они оказывают противовоспалительное действие. Альдостерон — самый мощный натрий сберегающий гормон
Сохранение натриевого баланса имеет важное значение, поскольку он является основным электролитом внеклеточной жидкости, определяет осмоляльность крови и поддерживает внутрисосудистый объем. Задержка натрия в организме при избытке альдостерона в крови вызывает увеличение объема крови и давления
Другой эффект альдостерона — усиление экскреции (выведения) калия почечными канальцами. На фоне повышенного содержания натрия в крови гипокалиемия приводит к появлению мышечной слабости (даже развиваются псевдопараличи), извращению чувствительности, уменьшению продукции инсулина и повышению нервно-мышечной возбудимости (при одновременном снижении кальция в крови появляется склонность к судорогам).
Первичный альдостеронизм — это группа патологических состояний, при которых причиной избыточной выработки альдостерона является патология надпочечников. Это собирательное понятие включает заболевания со схожими симптомами, биохимическими изменениями, но отличающиеся по патогенезу. Первичный гиперальдостеронизм включает синдром Конна (или альдостерома надпочечника), дексаметазонзависимый гиперальдостеронизм и двустороннюю гиперплазию коры надпочечников. Вторичный гиперальдостеронизм — состояние сходное с первичным, но причиной повышенной выработки альдостерона не является патология надпочечников. Вторичный развивается при хронических заболеваниях сердца, почек, печени и при этой форме повышается синтез ренина и альдостерона.
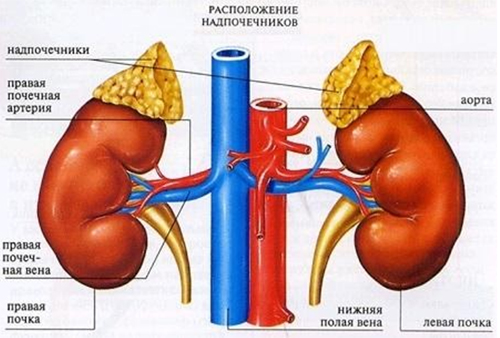
Ранняя диагностика первичной формы гиперальдостеронизма имеет важное значение, поскольку это состояние неблагоприятно влияет на функцию почек, состояние сердца и сосудов. Больные находятся в группе риска по развитию ишемической болезни сердца, инфаркта миокарда, фибрилляции предсердий
Выбор необходимого лечения зависит от точности установления диагноза.
Причины
Первичный гиперальдостеронизм (ПГА) – раньше встречался редко, теперь он возникает у каждого 10 гипертоника. Возраст заболевания в 30–50 лет, 70% заболевших – женщины.
Первичный гиперальдостеронизм возникает по причине нарушений в самой коре надпочечников и внешние факторы на него не влияют. Вторичный гиперальдостеронизм – возникает на фоне других патологий – влияние внешних факторов – АГ, ССН, цирроз печени, ХПН.
Гиперальдостеронизм у женщин – что это такое? 70% случаев ПГА обусловлено синдромом Конна – наличие доброкачественной опухоли надпочечников – альдостеромы. Размеры ее не превышают 25 мм, но она повышает секрецию гормонов ввиду содержания особого фермента — альдостеронсинтетазы. Поэтому первичный гиперальдостеронизм диагностируется как синдром Конна.
Идиопатическая разновидность ПГА – результат 2-сторонней гиперплазии тканей надпочечников. Развивается в 30% случаев; обычно после 45 лет. Этиология появления неясна.
Также причина может быть в наследственности при нарушениях генов; злокачественной опухоли (чаще всего карцинома), секретирующей повышенное количество дезоксикортикостерона (второстепенный минералокортикоид) и альдостерон.
Вторичный тип патологии развивается при:
- дефиците натрия или его активном выведении;
- эксикозах;
- избытке калия;
- большие кровопотери;
- частое применение слабительных и диуретиков;
- у женщин прием ОК;
- синдром Иценко-Кушинга, когда повышен АКТГ.
Таким образом, вторичный гиперальдостеронизм: что такое и причины? Главные причины – это стеноз a. renalis, применение диуретиков, застойная СН, нефросиндром – при этом он не самостоятельная нозология, а следствие уже существующих патологий.
Возможны случаи, когда альдостерон в норме, но нефроны неправильно его воспринимают – это может быть явлением ложного гиперальдостеронизма (псевдовариант). Развитие связано с дефективным геном. При нем имеется гипокалиемия. При любой причине, при вторичном процессе повышается активность ренин-ангиотензин-альдостероновой системы (РААС).
Причины и симптомы
Вторичная форма гиперальдостеронизма имеет большее распространение. Первичная разновидность встречается у 2 % людей с признаками артериальной гипертензии.
Основные причины первичной формы гиперальдостеронизма:
- альдостеронпродуцирующая карцинома;
- двухсторонняя гиперплазия клубочков в коре надпочечников. Выявлены макро- и микронодулярные изменения, развивается неопухолевый патологический процесс;
- злокачественные новообразования (реже);
- наследственная предрасположенность – аномалии фермента 18-гидроксилазы.
Вторичный гиперальдостеронизм развивается на фоне определенных патологий:
- почечная недостаточность;
- сужение и дисплазия артерий естественных фильтров;
- злокачественная форма гипертонии;
- синдром Баттера (единичные случаи);
- патологические процессы в печени, почках;
- осложнения на фоне патологий сердечно-сосудистой системы;
- ренинома (опухоль почечной ткани);
- нефротический синдром.
Другие причины вторичного гиперальдостеронизма:
- длительный прием препаратов калия;
- снижение концентрации натрия в организме на фоне диеты и расстройства стула;
- частое применение слабительных, мочегонных препаратов;
- активная кровопотеря, обезвоживание организма.
 Причины псевдогиперальдостеронизма:
Причины псевдогиперальдостеронизма:
- наследственные патологии;
- избыток кальция в крови;
- дефицит отдельных ферментов.
Причины вненадпочечникового гиперальдостеронизма:
- заболевания кишечника, яичников;
- нарушение функций щитовидной железы.
Негативные проявления при вторичной и первичной форме патологии во многом схожи:
- повышенная утомляемость, парестезии, мышечная слабость, судорожный синдром в нижних конечностях, развитие псевдопаралича;
- при частом мочеиспускании развивается дистрофия почечной ткани, нефрогенный диабет;
- мучительные головные боли на фоне гипергидратации и высокого АД;
- замедление сердечного ритма;
- сосуды не в состоянии поддерживать оптимальное давление, развивается ортостатическая гипотония;
- сбои в водно-электролитном балансе;
- гипертония на фоне задержки жидкости и натрия в организме;
- тяжелая степень артериальной гипертензии, истончение сосудистой стенки, гипертонические кризы, хроническая почечная недостаточность (в большинстве случаев);
- поражение глазного дна: нейроретинопатия, кровоизлияние, ухудшение качества зрения;
- депрессивно-тревожный синдром, апатия, вялость, психоэмоциональные нарушения. Основная причина – водно-электролитный дисбаланс.
В редких случаях появляется:
- отечность;
- алкалоз;
- скачки АД.
При синдроме Лиддла у детей медики выявляют:
- обезвоживание организма;
- полидипсию;
- дефицит калия;
- прогрессирующую гипертензию;
- отставание в психоэмоциональном и физическом развитии.
Основные признаки псевдогиперальдостеронизма:
- высокое давление;
- показатели электролитов в организме не соответствуют норме;
- резко понижен уровень калия.
Основной гормон, синтезируемой корой надпочечников – это гормон альдостерон. О функциях гормона в организме человека читайте на нашем сайте.
Что такое повышенные антитела к ТПО в результатах УЗИ щитовидной железы, расскажем тут.
Почему возникают фиброаденомы молочных желез и что представляет собой патология, вы узнаете из этой статьи.
Лечение гиперальдостеронизма
Тактика и метод лечения гиперальдостеронизма полностью зависит от того, что стало причиной повышенной секреции альдостерона. Для этого пациенту требуется провести полное обследование у таких врачей как: нефролог, кардиолог, эндокринолог, офтальмолог.
При различных формах гипоренинемического гиперальдостеронизма проводится медикаментозная терапия калийсберегающими диуретическими препаратами (спиролактон и амилорид). Наиболее часто эта терапия используется как подготовительный этап перед операцией. Она устраняет гипокалиемию и нормализирует АД. Также показано введение препаратов калия и диетическое питание с низким содержанием соли, наряду с повышением употребления богатых калием продуктов.
Лечение рака надпочечников и альдостеромы проводится хирургическим путем. Лечение заключает в себе предварительную нормализацию водно-электролитного баланса и последующую адреналэктомию (удаление пораженного надпочечника).
Консервативная медикаментозная терапия обычно проводится для пациентов, которые страдают двусторонней гиперплазией коры надпочечников. С этой целью используются препараты спиронолактон или амилорид, комбинированные с антагонистами кальциевых каналов и ингибиторами АПФ. Если гиперальдостеронизм носит гиперпластическую форму, то правосторонняя адреналэктомия вместе с субтотальной резекцией левого надпочечника, а также полная двусторонняя адреналэктомия — малоэффективны. Если провести одно из этих оперативных вмешательств гипокалиемия исчезнет, но при этом отсутствует необходимый гипотензивный эффект (артериальное давление приходит в норму лишь в восемнадцати процентов случаев). Это может стать основной причиной острой недостаточности надпочечников.
При гиперальдостеронизме, который хорошо корректируется глюкокортикоидной терапией, назначается дексаметазон или гидрокортизон с целью нормализирования АД и избавления от гормонально-метаболических нарушений.
При вторичном гиперальдостеронизме, на фоне патогенетической терапии основного заболевания, проводится комбинированное антигипертензивное лечение с обязательным контролем уровня калия в плазме крови и проведением ЭКГ-диагностики.
Если вторичный гиперальдостеронизм возник как следствие стеноза почечных артерий, то для приведения уровня общего кровообращения и функционирования почки в норму, проводится чрескожная рентгеноэндоваскулярная баллонная дилатация, а также стентирование почечной артерии, которая была поражена. При обнаружении рениномы почки необходимо хирургическое вмешательство.
Основные симптомы
Клиническая картина появления первичного гиперальдостеронизма характеризуется с нарушением водно-солевого баланса, в результате чего у взрослых мужчин и женщин возникают следующие симптомы:
- Повышение альдостерона;
- Низкий уровень ренина;
- Периодические головные боли;
- Частое мочеиспускание, происходящее преимущественно в ночное время;
- Высокий уровень калия в моче пациента;
- Постоянное чувство жажды;
- Судороги;
- Общая мышечная слабость.
Вышеперечисленные симптомы становятся поводом для того, чтобы обратиться за помощью к специалисту, который выпишет направление на сдачу анализа на выявление уровня гормона надпочечника и прохождение обследования.
Как известно первичный гиперальдостеронизм характеризуется низким содержанием калия в крови человека, поэтому сначала необходимо определить его уровень при помощи анализа крови и мочи. Стоит учитывать, что симптомы, которые указывают на низкое содержание калия в крови, не всегда носят в себе постоянный характер возникновения. Уровень калия в норме встречается почти у 10% пациентов, у которых был поставлен диагноз гиперальдостеронизм.
После определения уровня калия необходимо определить показатели ренина и повышение альдостерона, при этом специалист должен предупредить пациента о том, как правильно следует сдавать анализ крови, чтобы получить достоверные результаты
Важно определить соотношение ренина и стеродиного гормона коры надпочечников, для чего используется специальная формула. После подсчета, полученный результат сравнивается с недопустимыми значениями
Если результаты превышают показатели нормы, специалистом назначается проведение маршевой пробы. Суть такой пробы состоит в том, что утром до подъема с постели берется кровь на анализ, после чего пациенту рекомендуется в течение четырех часов находиться в вертикальном состоянии. По истечении указанного срока кровь снова берется на анализ, и полученные результаты сравниваются между собой. При первичном гиперальдостеронизме ренин изначально находится на низком уровне и после маршевой пробы он не изменяется.
Патогенез
Первичный гиперальдостеронизм развивается в результате избыточной секреции альдостерона и его специфического влияния на транспорт ионов натрия и калия.
Альдостерон контролирует катионообменный механизм благодаря связи с рецепторами, расположенными в канальцах почек, слизистой кишечника, потовых и слюнных железах.
Уровень секреции и выделения калия зависит от объема реабсорбированного натрия.
При гиперсекреции альдостерона реабсорбация натрия усиливается, в результате чего индуцируется потеря калия. При этом патофизиологический эффект от потери калия перекрывает воздействие реабсорбированного натрия. Таким образом формируется комплекс свойственных первичному гиперальдостеронизму метаболических расстройств.
Снижение уровня калия и истощение его внутриклеточных запасов вызывает универсальную гипокалиемию.
Калий в клетках замещается натрием и водородом, которые в сочетании с экскрецией хлора провоцируют развитие:
- внутриклеточного ацидоза, при котором наблюдается снижение pH меньше 7,35;
- гипокалиемического и гипохлоремического внеклеточного алкалоза, при котором наблюдается повышение pH больше 7,45.
При дефиците калия в органах и тканях (дистальный отдел почечных канальцев, гладкая и поперечно-полосатая мускулатура, центральная и периферическая нервная система) возникают функциональные и структурные нарушения. Нервно-мышечная возбудимость усугубляется гипомагниемией, которая развивается при снижении реабсорбции магния.
Кроме того, гипокалиемия:
- подавляет секрецию инсулина, поэтому у больных снижается толерантность к углеводам;
- поражает эпителий почечных канальцев, поэтому почечные канальцы подвергаются воздействию антидиуретического гормона.
В результате данных изменений в работе организма ряд почечных функций нарушается – снижается концентрационная способность почек, развивается гиперволемия, подавляется продукция ренина и ангиотензина II. Эти факторы способствуют повышению чувствительности сосудистой стенки к разнообразным внутренним прессорным факторам, что провоцирует развитие артериальной гипертензии. Кроме того, развивается межуточное воспаление с иммунным компонентом и склероз интерстиция, поэтому длительное течение первичного гиперальдостеронизма способствует развитию вторичной нефрогенной артериальной гипертонии.
Уровень глюкокортикоидов при первичном гиперальдостеронизме, вызванном аденомой или гиперплазией коры надпочечников, в большинстве случаев не превышает нормы.
При карциноме клиническую картину дополняет нарушение секреции определенных гормонов (глюко- или минералокортикоиды, андрогены).
Патогенез семейной формы первичного гиперальдостеронизма также связан с гиперсекрецией альдостерона, но эти нарушения вызываются мутацией генов, ответственных за кодирование адренокортикотропного гормона (АКТГ) и альдостеронсинтетазы.
В норме экспрессия гена 11b-гидроксилазы происходит под воздействием адренокортикотропного гормона, а гена альдостеронсинтетазы – под воздействием ионов калия и ангиотензина-П. При мутации (неравном обмене в процессе мейоза участками гомологичных хроматид генов 11b-гидроксилазы и альдостеронсинтетазы, локализованных на 8-й хромосоме) образуется дефектный ген, включающий 5АКТГ-чувствительную регуляторную областью гена11b-гидроксилазы и 3′-последовательность нуклеотидов, которые кодируют синтез фермента альдостеронсинтетазы. В результате пучковая зона коры надпочечников, деятельность которой регулируется АКТГ, начинает продуцировать альдостерон, а также 18-оксокортизол, 18-гидроксикортизол из 11-дезоксикортизол в большом количестве.
Лечение первичного гиперальдостеронизма
Лечение ПГА должно учитывать этиологию синдрома, включать коррекцию гипертензии и метаболических расстройств. С целью нормализации калиевого гомеостаза назначают антагонисты альдостерона — спиронолактон или эплеренон.
Альдостерома надпочечника и первичная гиперплазия надпочечника успешно лечатся хирургически. При идиопатическом гиперальдостеронизме показано продолжение консервативной терапии, при ее неэффективности может выполняться субтотальная адреналэктомия. Больным глюкокортикоидподавляемым альдостеронизмом назначается дексаметазон в индивидуально подобранной дозе.
Консервативное лечение первичного гиперальдостеронизма, независимо от этиологии, заключается прежде всего в назначении низкосолевой диеты (содержащей менее 80 мэкв натрия). Это уменьшает потерю калия с мочой, так как снижает в дистальных канальцах почек количество натрия, обмениваемого на калий. Кроме того, такая диета способствует снижению АД, поскольку на её фоне уменьшается внутрисосудистый объём.
Диетотерапию дополняют лечением спиронолактоном, конкурентным рецепторным антагонистом минералокортикоидов. После достижения терапевтического эффекта дозу спиронолактона снижают до поддерживающей — 100 мг/сут. Ожидаемое повышение уровня калия крови под влиянием терапии спиронолактоном составляет 1,5 ммоль/л. Побочные действия спиронолактона проявляются у 20% больных в виде желудочно-кишечных расстройств, общей слабости.
Наряду со спиронолактоном или вместо него можно использовать калийсберегающие диуретики, которые в дистальном отделе почечных канальцев блокируют натриевые каналы. Начальная доза амилорида составляет 10 мг в день, её при необходимости увеличивают на 10 мг/сут до максимальной — 40 мг/сут. Гипотензивный эффект более выражен при альдостероме.
Когда при синдроме гиперальдостеронизма показано оперативное лечение (апьдостерома, карцинома надпочечников, первичный гиперальдостеронизм и др.), то предоперационная подготовка заключается в нормализации калиемии и АД, что может потребовать проведения консервативной терапии (диетой и лекарственными препаратами) синдрома гиперальдостеронизма до 1—3 мес. Такое лечение предотвращает развитие послеоперационного гипоальдостеронизма, так как на его фоне активируется ренин-ангиотензиновая система и, соответственно, клубочковый слой непоражённого надпочечника. Во время операции регулярно исследуют уровень калия плазмы крови, так как функция оставляемого надпочечника иногда бывает подавлена настолько, что может потребоваться массивная заместительная терапия стероидами. Для предотвращения рикошетной минералокортикоидной недостаточности после оперативного удаления поражённой ткани во время операции инфузионно вводят гидрокортизон со скоростью 10 мг/ч. После операции назначают глюкокортикоиды, дозу которых постепенно снижают до полной отмены в течение 2—6 нед.
У некоторых больных, несмотря на предоперационную подготовку, после операции развивается гипоальдостеронизм, симптомы которого обычно устраняются при адекватном (без ограничений) потреблении соли и жидкости. Если диетическое лечение не устраняет гипоальдостеронизм, показана заместительная терапия минералокортикоидами.
Хирургическое лечение
Лапароскопическая адреналэктомия в настоящее время служит лечением выбора альдостерон-секретирующей аденомы и сопровождается существенно меньшей частотой осложнений, чем операция с открытым доступом. Артериальная гипертензия исчезает в 70% случаев, но если остаётся, то оказывается более управляемой лекарственными антигипертензивными препаратами. Нормализация АД после операции происходит у 50% пациентов в течение первого месяца и у 70% через год.
Хирургическое лечение не показано больным идиопатическим гиперальдостеронизмом, так как даже двустороннее удаление надпочечников не устраняет артериальной гипертензии.
Высокий уровень ренина
Повышенный уровень ренина представляет собой более серьезную опасность, чем низкий уровень гормона. Патологии, связанные с высоким ренином имеют последствия в самых различных органах человека, но более всего страдает сердечно-сосудистая система и почки.
Гипертония. Коварное заболевание, вызванное постоянным высоким кровяным давлением. Этот недуг, особенно в молодости, может долгие годы никак не проявляться, но исподтишка медленно поедать сердце, печень и мозг. Если симптомы все-таки есть, то это обычно головокружение, учащенный пульс, звон в ушах.
В повседневной жизни наше давление часто «скачет», например, во время физических нагрузок, употреблении алкоголя или сильных переживаний. А если человек и без того страдает гипертонией, то такое дополнительное повышение давления может иметь тяжелые последствия, вплоть до летального исхода.
После 45 лет различные степени этого заболевания присутствуют у 70% людей, обусловлено это возрастным сужением кровеносных сосудов. К сожалению, об этом ничего не знает ренин и продолжает тщательно и педантично выполнять свою функцию – как только давление немного снижается, гормон, интенсивно выделяясь из коры надпочечников, повышает и без того высокое давление.
Риск гипертонии значительно повышается, если пациент или его ближайшие родственники страдают сахарным диабетом или ожирением. Эти три заболевания – ожирение, сахарный диабет и гипертония почти всегда идут об руку, и лечение требует комплексного подхода.
Поражения почек. Этот комплекс заболеваний, вызванный высоким ренином, обусловлен особенностями строения и работы мочевыделительной системы, точнее, той ее части, которая связана с очисткой крови. Почки состоят из огромного количества микроскопических фильтров крови – нефронов, которые день и ночь без устали фильтруют, пропуская сквозь себя сотни литров крови, выделяя из нее опасные, токсичные, болезнетворные и бесполезные элементы.
Фильтрация осуществляется, когда кровь проходит через тоненькую мембрану, которая адсорбирует все вредные элементы, а они выводятся в мочевой пузырь. Что же происходит, когда ренин повышает кровяное давление?
Наши почки, работая без остановки сутки напролет, и так выполняют почти непосильную работу, пропуская через себя до 1500 литров крови в сутки, а теперь, когда сосуды сужаются, кровяной поток циркулирует еще быстрее. Кроме этого, повышенное кровяное давление усиливает напор на мембрану и когда гипертония продолжается многие месяцы, мембрана, в конце концов, не выдерживает и рвется.
Такая патология нефронов почки ведет к печальным последствиям. Большой риск теперь представляет вероятность попадания в кровь токсичных веществ, белков. Нарушается водно-солевой и калиевый баланс в организме, может начаться воспаление почек, вызванное поражением нефронового вещества.
Застойная сердечная недостаточность. Заболевание связано с невозможностью сердца перекачивать большие объемы крови, вызванные высоким давлением. Причиной высокого давления в данном случае является все тот же ренин. На начальных этапах заболевания пациенты жалуются на:
- сильную одышку даже при незначительной физической нагрузке,
- мышечную слабость,
- учащенное сердцебиение, аритмию, тахикардию,
- воспаление слизистых оболочек глаз, половых органов,
- многочисленные отеки частей тела, связанных с накоплением больших объемов жидкости.
Дальнейшее прогрессирование заболевания без должного лечения ведет к многочисленным патологиям почек, а печень становится плотной, увеличивается в размерах и в некоторых случаях болезненна при пальцевом исследовании.
Если же уровень гормона ренин и дальше продолжает бесконтрольно повышаться, наступают тяжелые и необратимые изменения во многих органах. В печени повышается уровень билирубина и наступает острый неалкогольный цирроз печени.
При этом заболевании значительная доза алкоголя может убить человека, а несоблюдение диеты, исключающей жирную и острую пищу – к полному отказу печени. Одышка у пациентов теперь уже наблюдается даже в состоянии покоя, а спать они могут только в полусидящем положении из-за ощущения нехватки воздуха.
Всасывательная функция кишечника нарушается, вызывая поносы, вплоть до постоянной диареи. Отеки после сна усиливаются и уже не проходят, как раньше, к полудню. Плавно болезнь переходит в так называемую кахексию и если медикаментозная терапия не достигает результата, больные умирают. Вот таким опасным может быть гормон ренин, когда уровень его значительно и долго повышен в организме человека без правильного лечения.
Что провоцирует / Причины Первичного гиперальдостеронизма:
Причиной гиперальдостеронизма может быть гормонально-активная аденома коры надпочечников (альдостерома), двусторонняя гиперплазия клубочковой зоны коры надпочечников, множественные микроаденомы коры надпочечников. Гиперальдостеронизм может развиваться при хронических заболеваниях почек, гипертонической болезни, при некоторых опухолях почек. Причиной гиперальдостеронизма может быть длительное употребление лекарственных препаратов (мочегонных, слабительных, контрацептивных). Преходящее состояние гиперальдостеронизма наблюдается в период лютеиновой фазы менструального цикла, во время беременности, при ограничении натрия в диете. В зависимости от причины в клинической практике различаются: 1) альдостеронизм с низкой секрецией ренина: а) первичный гипералъдостеронизм в результате опухоли клубочкового слоя коры надпочечников (синдром Конна); б) идиопатический гиперальдостеронизм (диффузная гиперплазия коры надпочечников); в) дексаметазонзависимый гиперальдостеронизм (подавляемый глюкокортикоидами); г) гиперальдостеронизм, вызванный эктопическими опухолями. 2) альдостеронизм с нормальной или повышенной секрецией ренина (вторичный гиперальдостеронизм): а) симптоматическая артериальная гипертензия при реноваскулярной патологии, заболеваниях почек, гипертонической болезни; б) ренинсекретирующие опухоли почек (опухоль Вильмса); в) ятрогенный и физиологический гиперальдостеронизм: — гиперальдостеронизм в период лютеиновой фазы менструального цикла, во время беременности; — гиперальдостеронизм как результат ограничения натрия в диете, избыточного приема мочегонных, слабительных препаратов; — состояния, сопровождающиеся гиповолемией (кровотечения и прием контрацептивов).