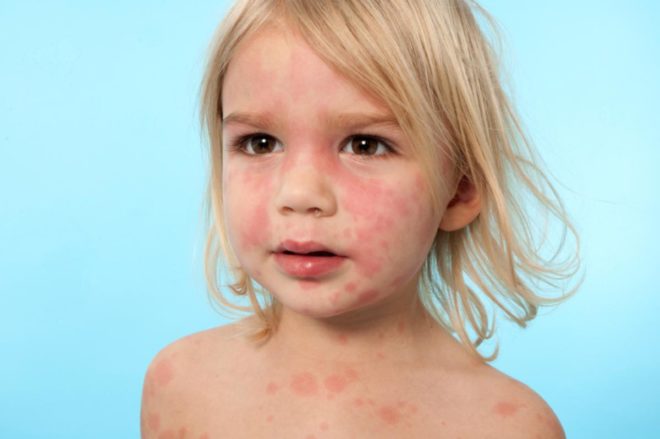
Геморрагический васкулит
Содержание:
- Диагностика
- Причины возникновения
- Васкулит у детей
- Аллергический Васкулит
- Симптомы и классификация
- Причины развития
- Лечебная тактика
- Классификация
- Патогенез (что происходит?) во время Болезни Шенлейн — Геноха:
- Общая характеристика геморрагического васкулита
- Проявления заболевания
- Осложнения и прогноз
- Клинические проявления
- Причины
Диагностика
Осмотр больного с выявлением сыпи, суставного и других синдромов не дают оснований для утверждения, что причиной подобных явлений стал геморрагический васкулит, поэтому лабораторные исследования признаны главными методами диагностики, к которым относятся:
- Общий (развернутый) анализ крови с подсчетом абсолютных значений показателей лейкоцитарной формулы;
- Коагулограмма;
- Выявление циркулирующих иммунных комплексов (ЦИК);
- Определение иммуноглобулинов классов A (повышены) и G (снижены), криоглобулинов и компонентов системы комплемента;
- Биохимический анализ (белковые фракции, СРБ, антистрептолизин О, серомукоид).
При ГВ лабораторные тесты указывают на наличие циркулирующих спонтанных агрегатов, активацию тромбоцитарного звена, снижение АТ III, угнетение фибринолиза. Эти факторы, в конечном итоге, и вызывают выраженную гиперкоагуляцию. Помимо этих исследований, при геморрагическом васкулите проводятся анализы, которые могут свидетельствовать о нарушениях, связанных с ГВ (поражение почек, кишечника, сердца и др. органов).
Согласно рекомендациям, принятым в 2012 году на консенсусной конференции в Чапел Хилл (1) геморрагический васкулит определяется как васкулит с доминированием иммунных депозитов IgA1, который поражает мелкие сосуды кожи и желудочно-кишечного тракта, часто вызывая артрит. Геморрагический васкулит также ассоциирован с гломерулонефритом, неотличимым от IgA-нефропатии.
Диагноз IgA-ассоциированный васкулит с типичными кожными изменениями предполагают у пациентов, особенно у детей. Он подтверждается результатами биопсии кожных очагов, когда лейкоцитокластический васкулит с IgA в стенках сосудов идентифицируется методами имунофлюоресцентного анализа. Биопсии не требуется, если диагноз, установленный у детей по клиническим признакам, не вызывает сомнения.
Производится анализ мочи; гематурия, протеинурия и наличие эритроцитарных цилиндров являются признаками поражения почек.
Выполняется общий анализ крови, исследование функции почек. При нарушении функции почек биопсия почки помогает уточнить прогноз. Диффузное вовлечение клубочков или формирование полулуний является предиктором прогрессирующей почечной недостаточности.
Причины возникновения
Почему развивается геморрагический васкулит, науке доподлинно не известно, но исследования показали, что природа заболевания смешанная – инфекционная и аллергическая. Замечена определенная сезонная закономерность: чаще дети заболевают в холодное и сырое время года – осенью, зимой и ранней весной. Поскольку точных причин установить пока не удалось, выделяют лишь основные предрасполагающие факторы, которые могут привести к воспалению кровеносных сосудов и точечному кровоизлиянию в кожные покровы.
- Инфекции. Чаще всего васкулит появляется у ребенка, который недавно перенес острое инфекционное заболевание органов дыхания. Не любой ринит или бронхит заканчивается геморрагическим поражением. У больных васкулитом в смывах из носа и глотки были обнаружены гемолитический стрептококк, золотистый стафилококк, кишечная палочка. Считается, что вероятность геморрагического васкулита выше у ребят, которые переболели аденовирусной инфекцией, вирусами герпеса первого и второго типов.
- Прием лекарств. Иногда заболевание развивается на фоне приема определенных медикаментов. Точный их список отсутствует, но большинство зарегистрированных случаев болезни происходили на фоне приема антибиотиков пенициллиновой группы, группы макролидов, на фоне употребления нестероидных противовоспалительных средств, препаратов от аритмии. Известно, что провоцирующим фактором могут быть и вакцины, которые вводят во время прививок детям, правда, риск есть только тогда, когда прививка проводится практически сразу после перенесенной острой респираторной вирусной инфекции или гриппа.
- Аллергия. Заболеванию в большей мере подвержены дети-аллергики. При этом формы и виды аллергии могут быть различными – от пищевой до аллергии на холод. И проявляться эти реакции тоже могут по-разному – от насморка до сыпи и экзем.
- Иные причины. Выделяют внешние и внутренние факторы, которые предположительно могут повышать вероятность развития васкулита у ребенка. Это замерзание и переохлаждение или, наоборот, слишком долгое нахождение на солнечном свете, укусы насекомых, травмы кожи, сахарный диабет в анамнезе, наличие злокачественных опухолей, тяжелые заболевания печени.
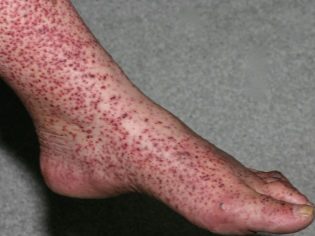
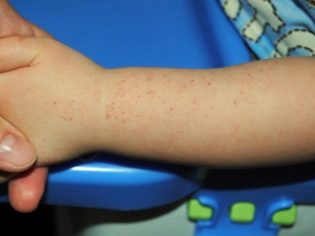
Васкулит у детей
Фото геморрагического васкулита у детей
Дети болеют этим недугом достаточно редко. Но у всех разновидностей васкулита есть характерные особенности протекания именно в детском возрасте.
Геморрагический васкулит у детей может возникнуть на фоне инфекционных заболеваний – гриппа, ОРВИ, скарлатины, ветрянки. Могут влиять и другие провоцирующие факторы – переохлаждение, травмы, аллергия и др.
Заболевание приводит к тому, что у малышей появляется много красных кровоизлияний на слизистых во рту, на губах. Эти кровоизлияния немного возвышаются над слизистой. Иногда они кровоточат. На теле появляется папулезно-геморрагическая сыпь. Она образуется на конечностях, ногах, торсе, ягодицах.
Проявляются и другие симптомы, в частности, суставной синдром. Боли в суставах появляются одновременно с кожными проявлениями либо чуть позже. Боль исчезает через несколько дней, но при появлении новой сыпи она возникает вновь. Также у детей часто проявляется абдоминальный синдром, основным проявлением которого являются сильные боли в животе. Это может осложнить диагностику, так как боли схожи с симптомами аппендицита, кишечной непроходимости и др.
Поражение легких при геморрагической форме болезни у детей появляется реже, однако в таком случае существует риск стремительного легочного кровотечения. При разных формах болезни у детей может появляться кровь в моче.
Лечение васкулита проводят обязательно в условиях стационара. Как правило, назначают гепарин, сосудистые препараты, сорбенты, антиагреганты. В некоторых случаях показано лечение преднизолоном. При бурном течении болезни назначают плазмаферез.
В процессе лечения очень важно соблюдение строгой диеты. Если болезнь отступила, на протяжении 5 лет за ребенком ведут врачебное наблюдение
Ведь существует опасность рецидивов.
Аллергический Васкулит
Апрель 13th, 2013 Медицина и Здоровье
Аллергический Васкулит — характеризуются разными по происхождению воспалительными повреждениями мелких сосудов подкожной клетчатки, кожи . реже — крупных сосудов, в том числе, и сосуды мышечного типа. Иногд а название “васкулит кожи” применяется для характеристики поражения кожи, которое обусловлено поражением сосудов не воспалительного характера, а другой природы: отложения в коже гемосидерина — железосодержащего пигмента или изменения гемодинамических факторов. Самую большую группу среди всех васкулитов кожи, представляют аллергические васкулиты кожи. При аллергическом васкулите, из-за того что аллергический процесс поражает сосуды кожи возникает воспаление. Также, иногда, при аллергическом васкулите кожи в процесс вовлекаются сосуды внутренних органов.
Аллергический Васкулит Симптомы:
В зависимости от локализации васкулита и сопутствующей болезни, варьируется и его симптоматическая картина. Когда васкулит поражает кожу . появляется сыпь. В случае повреждения нервов нарушается чувствительность человека, – от гиперчувствительности до полной ее потери. Нарушение кровоснабжения мозга вызывает инсульт, сердца – инфаркт. Почечная недостаточность может развиваться вследствие васкулита почек. Общими симптомами васкулита могут быть отсутствие аппетита, утомляемость, слабость, повышение температуры тела, бледность. Для узелкового васкулита характерны боли в мышцах, похудение, боли в животе, тошнота и рвота, психические нарушения. Гранулематоз Вегенера поражает околоносовые пазухи; у больных из носа выходят гнойные и кровянистые выделения, слизистая оболочка носа покрывается язвочками, может появиться кашель (иногда с кровью), наблюдается одышка, боль в груди, может развиваться почечная недостаточность. Гигантоклеточный артериит проявляется лихорадкой, слабостью, снижением массы тела, сильными головными болями и припухлостями в области висков. Симптомами неспецифического аортоартериита являются боли и слабость в руках и ногах, ухудшение зрения, обмороки. Синдром Бехчета сопровождается повторяющимся стоматитом, язвами на половых органах, воспалением глаз.
Аллергический Васкулит у Детей:
Аллергический васкулит у детей и подростков обычно носит характер самостоятельного острого инфекционно-аллергического заболевания с поражением капилляров кожи, желудочно-кишечного тракта, почек и суставов. Развивается на фоне иммунных нарушений, когда повышается проницаемость капилляров. Отсюда основной симптом геморрагического васкулита у детей – мелкоточечные красные геморрагические высыпания на коже (пурпура), сначала на разгибательных поверхностях ног и рук, затем распространяются на всю поверхность кожи ног, иногда поднимаясь выше бедра, на ягодицы, на живот. Часто высыпания располагаются симметрично на стопах, коленях ног, на сгибах локтей. Высыпания не зудят и не беспокоят, они выглядят как маленькие кровоизлияния под кожей. Одновременно повышается температура тела, и могут появляться боли в суставах или в животе при смешанной форме геморрагического васкулита.
Симптомы и классификация
В соответствии с клинической картиной выделяют легкие, среднетяжелые и тяжелые формы патологии. По течению – молниеносные, острые, подострые и хронические. Чаще всего заболевание начинается остро, и основными симптомами являются высыпания на коже, боль в суставах и животе, повышение температуры тела до субфебрильных и фебрильных цифр. Преобладающая локализация этих изменений дает возможность выделить наиболее встречающиеся у детей формы патологии:
- кожная;
- суставная;
- абдоминальная;
- почечная.
Самостоятельные формы встречаются редко. Обычно при геморрагическом васкулите у детей сочетаются симптомы двух форм (кожно-суставной, кожно-абдоминальной).
Характерны для любой формы, но проявляются в разной степени.
- Гипертермия.
- Слабость.
- Нарушение аппетита.
Частные симптомы кожной формы
Геморрагические высыпания локализуются по всему телу, за исключением ладоней и стоп. В основном они группируются вокруг суставов рук и ног, в ягодичной области и на передней стенке живота. На коже лица и слизистых рта и носа сыпь представлена единичными элементами. Не вызывает объективных ощущений. Исчезает через этап пигментации. При образовании папул на их месте появляются корочки. Они проходят без рубцовых последствий.
Частные симптомы кожно-суставной формы
Для этой формы характерны первичные геморрагические высыпания на коже вокруг суставов с последующим поражением и самих суставов. Сыпь носит характер кровоизлияний точечных или сливающихся, возможно некротизирование в их центре.
Локализуется на разгибательных поверхностях. Затем в процесс вовлекаются крупные суставы, причем симметрично. Они становятся отечными, за счет чего увеличиваются в размерах, и болезненными при пальпации. Морфологической подоплекой является геморрагический артрит: увеличение количества синовиальной жидкости и кровоизлияния в суставную полость.
Эти изменения обратимы. Элементы сыпи со временем темнеют, на их месте может оставаться пигментация. Воспаление суставов также постепенно утихает, они уменьшаются до нормальных размеров, болезненность и двигательные нарушения исчезают. Полное клиническое выздоровление наступает через 3-4 дня. Типичные проявления кожно-суставной формы геморрагического васкулита у детей можно изучить по фото:
Частные кожно-абдоминальной формы
Для нее патогомонична сыпь и симптомы поражения желудочно-кишечного тракта. Абдоминальная симптоматика обусловлена теми же кровоизлияниями. Поражение брюшины дает сильный болевой синдром в области живота, который можно спутать с признаками перитонита.
Это иногда является причиной необоснованных оперативных вмешательств, например, по поводу «аппендицита», которого на самом деле нет, и т.д.
Кровоизлияния и эрозии слизистых оболочек ЖКТ зачастую сопровождаются кровотечениями, которые проявляются рвотой «кофейной гущей» или черным дегтеобразным калом. В этой ситуации кожно-абдоминальная форма приобретает среднетяжелое или тяжелое течение.
Частные симптомы почечной формы
Может протекать как молниеносно, так и бессимптомно. Яркая клиническая картина проявляется в виде гломерунефрита. Появляются почечные отеки, гипертензия и характерные изменения в моче: гематурия и протеинурия. Бессимптомная – склонна к хронизации и развитию хронической недостаточности почек.
Причины развития
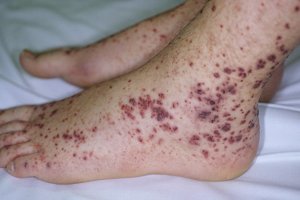
Геморрагический васкулит имеет еще и другое название – аллергическая пурпура
Ученые продолжают спорить, что провоцирует развитие геморрагического васкулита и почему он развивается. На основе исследований был выделен ряд факторов, которые оказывают влияние. К ним относятся:
- Перенесенные ранее вирусные или инфекционные заболевания. Особое значения играют воспаления дыхательных путей, протекающие в острой или хронической форме. Провокаторами могут стать грипп, тонзиллит, ОРВИ, ангина, ветряная оспа, корь.
- Повреждения стенок сосудов или верхнего слоя эпидермиса.
- Аллергия на компонент лекарственных препаратов, продукты питания.
- Длительное воздействие ультрафиолетовых лучей, радиации, высоких или низких температур.
- Отравления химическими средствами, токсинами.
- Укус насекомых, когда наблюдается сильная реакция организма.
- Злокачественные и доброкачественные новообразования.
- Нарушение гормонального фона при беременности, заболеваниях щитовидной железы, сахарном диабете.
Также у многих пациентов с диагностированным геморрагическим васкулитом была установлена генетическая предрасположенность. Заболевание может развиваться при ослабленном иммунитете. Среди взрослых чаще всего страдают пожилые люди.
Клиническая картина

Чаще всего причиной недуга являются инфекционные заболевания
Главным признаком васкулита является появление высыпаний. Элементы сыпи обычно имеют пурпурный цвет и могут быть различны:
- Небольшие волдыри ярко-красного цвета.
- Мелкие синяки.
- Узелки.
- Красные папулы. Формируются преимущественно на слизистых оболочках ротовой полости.
- Бледнеющие при нажатии папулы.
Диаметр высыпаний не более 1 см. Через 4 дня после появления начинают бледнеть и полностью исчезают. Повторно появляются через 7-10 дней.
К другим симптомам васкулита относятся:
- отек
- покраснение
- болезненные ощущения при движении
Боль чаще носит мигрирующий характер. Интенсивность также может быть различной: от небольшого дискомфорта до воспаления, сопровождающего отечностью. Боли продолжаются на протяжении нескольких часов.
Больше информации о причинах появления васкулитов можно узнать из видео:
Со стороны пищеварительного тракта наблюдаются:
- Тошнота, нередко сопровождающаяся рвотой.
- Колики в животе.
- Кровоточивость слизистой кишечника, в результате чего в каловых массах обнаруживается кровь.
Анемический синдром при геморрагическом васкулите выражается:
- Головокружениями.
- Периодическими головными болями.
- Общей слабостью и недомоганием.
- Обморочным состоянием.
- Тахикардией.
- Появлением «мушек» перед глазами.
- Шумом в ушах.
Все признаки появляются в течение 1-3 недель после высыпаний. В редких случаях патология протекает в изолированной форме. В некоторых случаях отмечается поражение дыхательной системы. При этом возникают одышка и кашель. В мокроте присутствуют примеси крови.
Лечебная тактика
Терапия зависит от тяжести течения и формы заболевания. Базисное лечение направлено, согласно клиническим рекомендациям, на укрепление стенок сосудов, восстановление нормальной микроциркуляции, предупреждение тромбозов, угнетение аутоиммунного воспаления в тканях. Симптоматические средства устраняют клинические проявления болезни: боли, отеки, высокое артериальное давление, признаки интоксикации организма.
В острый период прописывают постельный режим, диетическое питание, эмоциональный покой. Пациента госпитализируют в стационар для постоянного врачебного наблюдения и контрольного диагностического обследования. Длительность терапии в случае острой и подострой форме составляет 2 месяца, рецидивирующей ― 6 месяцев, хронической ― до 12 месяцев.
Перечень препаратов для любой формы
Базисная терапия направлена на устранение нарушений в микроциркуляторном русле. Назначают дезагреганты, которые препятствуют формированию тромбов (Курантил, Пентоксифиллин, Трентал). Для предупреждения повышенной свертываемости крови применяют активаторы фибринолиза (Никотиновую кислоту). С целью улучшения перфузии в тканях рекомендуют антикоагулянты (Гепарин, Фраксипарин). Интоксикацию уменьшают посредством трансфузионной терапии. Внутривенно капельно вводят Реоглюман, Реополиглюкин, физиологический раствор.
При поражении кожи
С целью устранения аутоиммунного воспаления в капиллярах кожи назначают глюкокортикоиды (Преднизолон, Метилпреднизолон). При неэффективности или противопоказаниях к стероидным гормонам в лечение включают цитостатики (Азатиоприн, Циклофосфан) в минимально эффективных дозировках. Для снижения воспалительной реакции кожи и нормализации работы иммунитета применяют Сульфасалазин или Колхицин.
При воспалении суставов
Воспаление, отечность и болезненность сочленений устраняют назначением НПВС (Ортофен, Диклофенак, Мовалис). При неэффективности нестероидных средств и интенсивном болевом синдроме применяют глюкокортикоиды. Редко в терапию включают цитостатики. В течение острой фазы васкулита рекомендуют покой в пораженных суставах. Для местного лечения рекомендуют мази с НПВС (Диклак гель, Вольтарен эмульгель, Бутадион).
При абдоминальной форме
Для восстановления работы желудочно-кишечного тракта назначают пищеварительные ферменты (Фестал, Панзинорм, Мезим). Повышенное газообразование в кишечнике устраняют приемом энтеросорбентов (Энтеросгель, Полисорб, Смекта). Эти лекарственные вещества связывают токсины в кишечнике, выводят их из организма, что улучшает общее состояние. С целью уменьшение болевого синдрома применяют спазмолитики (Но-шпа, Эуфиллин). Появление анемии вследствие кровотечений требует назначения препаратов железа.
При развитии хирургических осложнений проводят экстренное оперативное вмешательство. Рекомендуют переливание донорской крови, плазмозамещающих жидкостей, Реополиглюкина.
При поражении почек
Назначают высокие дозы глюкокортикоидов и/или цитостатиков. Проводят переливание свежезамороженной плазмы и дезинтоксикационных растворов (Гемодез, физиологический раствор). С целью снижения артериального давления рекомендуют ингибиторы АПФ (Эналаприл, Капотен, Лизиноприл) и антагонистов ангиотензина 2 (Амлодипин, Лозартан, Валсартан).
Развитие острой или хронической почечной недостаточности требует проведения гемосорбции (очищение крови от токсинов). В случае тяжелого нарушения функции органа пациента переводят на гемодиализ. Трансплантация донорской почек ― единственный шанс на полноценную жизнь.
Классификация
Согласно классификации А. А. Ильина (1984) различали:
- невисцеральную (кожный, суставной синдромы);
- висцеральную (абдоминальный, почечный, кардиальный синдромы);
- смешанную (комбинации вышеуказанных синдромов) формы ГВ.
Однако такую клиническую классификацию предложила изменить Г. А. Лыскина (2000), убрав деление на висцеральную и невисцеральную формы болезни.
Классификация по Г. А. Лыскиной:
- Форма (эволюция) болезни: – начальный период; – ремиссия; – рецидив.
- Клинические формы: – простая; – смешанная.
- Клинические синдромы: – кожный; – суставной; – абдоминальный; – почечный.
- Степень тяжести: – легкая: общее состояние удовлетворительное, необильные высыпания, возможны артралгии; – среднетяжелая: общее состояние средней тяжести, обильные высыпания, артралгии, артрит, периодические боли в животе, микрогематурия, небольшая протеинурия (следы белка в моче); – тяжелая: общее состояние тяжелое, высыпания обильные, сливные, с элементами некроза, рецидивирующие ангионевротические отеки, упорные боли в животе, желудочно-кишечное кровотечение, макрогематурия, нефротический синдром, острая почечная недостаточность.
- Характер течения: – острое (до 2 месяцев); – затяжное (до 6 месяцев); – хроническое (рецидивирующее).
На практике применяется классификация в соответствии с клиническими протоколами ведения пациентов:
I. Патогенетические формы:
Базисная форма пурпуры Шенлейна-Геноха:
- без существенного повышения уровня иммунных комплексов в плазме;
- со значительным повышением уровня иммунных комплексов в плазме.
Некротическая форма:
- Формы с криоглобулинемией и (или) моноклоновый парапротеинемией: с холодовой крапивницей и отеками; без холодовой крапивницы и без отеков.
- Вторичные формы при лимфомах, лимфгранулематозе, миеломной болезни, лимфолейкозе и др.опухолях, а также при системных заболеваниях.
- Смешанные варианты.
II. Клинические формы (синдромы):
а) Кожная и кожно-суставная: простая; некротическая; с холодовой крапивницей и отеками.
б) Абдоминальная и абдоминально-кожная: с поражением других органов.
в) Почечная и кожно-почечная (в том числе и нефротическим синдромом).
г) Смешанные формы.
III. Варианты течения:
- молниеносное, острое, затяжное;
- рецидивирующее, хроническое персистирующее с обострениями (частыми, редкими).
IV. Степени активности:
- малая;
- умеренная;
- высокая;
- очень высокая.
V. Осложнения:
- кишечная непроходимость, перфорации, перитонит, панкреатит;
- ДВС синдром с тромбоцитопенией, снижением уровня антитромбина III, протеина С и компонентов системы фибринолиза, повышение ПДФ;
- постгеморрагическая анемия;
- тромбозы и инфаркты в органах, в том числе церебральные расстройства, невриты.
Патогенез (что происходит?) во время Болезни Шенлейн — Геноха:
Причиной развития данной патологии является образование в кровотоке циркулирующих иммунных комплексов. Данные вещества оседают на внутренней поверхности кровеносных сосудов, вызывая тем самым их повреждение.
Поражение сосудов циркулирующими иммунными комплексами при геморрагическом васкулите не является специфичным. Его могут спровоцировать различные факторы: вирусные и бактериальные (стрептококковые) инфекции, прививки, лекарственная аллергия, пищевые продукты, паразитарные инвазии, холод. Первые проявления васкулита и его обострения часто сопровождаются крапивницей и другими аллергическими сыпями.
Общая характеристика геморрагического васкулита
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров.
В Международной классификации болезней (МКБ) заболевание имеет название «аллергическая пурпура». Болезнь Шенлейн-Геноха встречается в основном в детском возрасте — от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.
Геморрагический васкулит
https://youtube.com/watch?v=8iXuqaGIg7g
Согласно статистике отмечается 25 случаев васкулита на 10000 человек. В группу риска входят дети от 4 до 12 лет, чаще мальчики. Не исключается и наследственная предрасположенность. Геморрагический васкулит часто проявляется у детей, чьи родители имеют в анамнезе аллергические патологии. До 3 лет болезнь встречается редко.
Основа развития геморрагического васкулита — гиперпродукция антител IgA, IgG после попадания в организм антигена. В результате этого происходит чрезмерная выработка иммунных комплексов.
Активность системы комплемента приводит к высвобождению медиаторов воспаления (гистамина, серотонина) и брадикинина (пептид, расширяющий сосуды). Это сопровождается усилением проницаемости стенок и дилатацией полости сосудов. В пораженных стенках сосудов происходит разрушение компонентов. Эндотелий постепенно отслаивается от подлежащей ткани.
На этом фоне развивается асептическое воспаление, запускаются механизмы гиперкоагуляции (повышенная свертываемость крови), ухудшаются качества крови, образуются свободные радикалы. Все это приводит к развитию микротромбозов.
В сложных случаях возможно истощение антикоагулянтного звена (подавление свертывания крови). При таких нарушениях сосуды не могут обеспечивать кровоснабжение тканей, развивается ишемия. Многочисленные повреждения сосудов приводят к развитию геморрагического синдрома, проявляющегося мелкими кровоизлияниями в ткани.
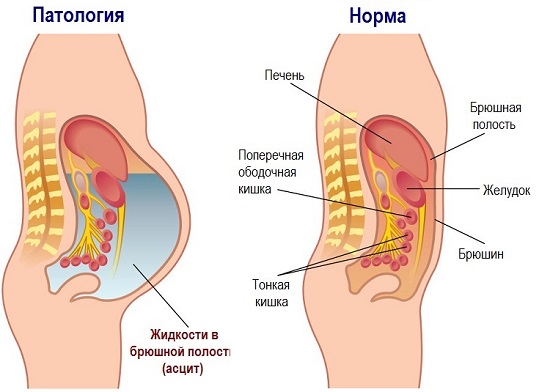
В ЖКТ возможны отеки и кровоизлияния в подслизистых тканях, язвенные поражения слизистой оболочки. В почках развивается сегментарный гломерулит, отмечается окклюзия (нарушение проходимости) сосудов, набухшими фибриноидными массами.
Формы патологии
Формы:
- кожная пурпура;
- с кожно-суставным синдромом (пурпура, артралгии);
- с кожно-абдоминальным синдромом (пурпура, поражение ЖКТ);
- пурпура с поражением почек;
- смешанная (сочетание всех форм).
Различают острую (до 1 месяца), волнообразную и рецидивирующую форму заболевания.
Наиболее опасно при геморрагическом васкулите поражение почек. В основном вовлечение почек в патологический процесс обнаруживается через некоторое время, после появления главного симптома — сыпи.
Этот период может быть несколько недель или месяцев, а в некоторых случаях бессимптомно протекать и годами. Все это время скрыто протекающий гломерулит ведет к необратимым последствиям в органе, что может закончиться почечной недостаточностью. В таких случаях больному всю жизнь нужно проходить процедуры гемодиализа.
Проявления заболевания
Симптомы геморрагического васкулита достаточно разнообразны. Наиболее характерным внешним признаком служит поражение кожи, проявляющееся в виде так называемой пурпуры – яркой сыпи в виде небольших багрово-синюшных пятен, симметрично проявляющихся на голенях и ступнях, а с развитием болезни поднимающихся выше, до других участков тела. Помимо пурпуры, на теле больного могут появляться и другие виды сыпи – эритемы, петехии, везикулы. В тяжелых случаях возможно появление некротизированных участков кожи.
Кроме того, более чем у 2/3 пациентов обнаруживается поражение поверхности суставов. Оно сопровождается болезненными ощущениями и отеками, которые могут продолжаться несколько суток. Наиболее тяжелым признаком геморрагического васкулита становятся боли в животе – следствие геморрагического поражения кишечной стенки. Характер болей сходен с проявлениями аппендицита, язвенной болезни или кишечной непроходимости. В некоторых случаях в каловых массах и рвоте обнаруживается присутствие крови. У отдельных пациентов развиваются гломерулонефрит, кашель, одышка.
Существует определенная разница между проявлениями заболевания у детей и взрослых.
Геморрагический васкулит у детей отличается яркой симптоматикой, в том числе:
- острым началом и течением болезни;
- наличием лихорадки примерно у трети пациентов;
- жидким стулом с кровяными прожилками;
- абдоминальным синдромом;
- проявлениями гломерулонефрита с наличием белка и эритроцитов в моче.
Случаи геморрагического васкулита у взрослых, как правило, характеризуются стертыми, маловыразительными проявлениями в начале болезни. Абдоминальный синдром присутствует не более чем у половины пациентов, в основном без тошноты и рвоты. При поражении почек практически всегда развиваются хронический гломерулонефрит и хроническая почечная недостаточность.
Осложнения и прогноз
Исход геморрагического васкулита у детей в целом благоприятный. Выздоровление после дебюта отмечается более чем у половины больных. Возможно длительно рецидивирующее течение заболевания, при этом частота рецидивов колеблется от однократных за несколько лет до ежемесячных. Однако со временем, как правило, заболевание приобретает характер моносиндромного: только кожная сыпь (реже — с суставным синдромом) или развивается хроническое поражение почек. При этом функция почек длительное время остается сохранной. Исход в хроническую почечную недостаточность наблюдается крайне редко, при смешанной форме гломерулонефрита или быстро прогрессирующем варианте.
- Rajendra Bhimma, MBChB. — Medscape, Mar 2019.
- Judith Marcin, MD. Henoch-Schönlein Purpura. — Healthline, Jul 2019.
- Союз педиатров РФ. Федеральные клинические рекомендации по оказанию медицинской помощи детям с болезнью Шенлейна-Геноха. — 2015.
Клинические проявления
В зависимости от калибра пораженных сосудов наблюдаются различные проявления заболеваний. Клиническая картина не всегда является специфичной, однако для каждого васкулита существуют свои симптомы, которые определяются особенностями заболевания.
Васкулит у ребенка в начальных стадиях заболевания может проявляться неспецифическими симптомами, характерными для любого воспалительного процесса. Это:
- повышение температуры тела;
- незначительная потеря массы тела;
- сонливость;
- лейкоцитоз в общем анализе крови;
- увеличение скорости оседания эритроцитов в крови;
- появление в крови С-реактивного белка.
Довольно часто васкулиты проявляются в виде суставного синдрома. Для него характерно появление:
- болей в суставах;
- покраснение кожи вокруг сустава;
- ограничение движения из-за болевых ощущений;
- незначительная утренняя скованность;
- значительное уменьшение симптомов на фоне приема нестероидных противовоспалительных препаратов.
Также существуют общие симптомы для заболеваний, которые поражают сосуды одинаковых калибров.
Так, для заболеваний, поражающих сосуды мелкого калибра (геморрагический васкулит, эсенциальная криоглобулинемия), характерно поражение абсолютно всех органов и тканей. Сосуды мелкого калибра – это сосуды микроциркуляторного русла.
Артериолы, венулы, капилляры находятся абсолютно во всех органах. Их поражение и воспаление приводит к недостаточной доставке кислорода с кровотоком в органы и ткани. Это, в свою очередь, приводит к развитию ишемии органа.
Так, как дети постоянно растут, клетки их организма постоянно делятся. Этот процесс происходит с значительными энергозатратами и требует присутствия кислорода. При поражении сосудов микроциркуляторного русла, количество кислорода, которое поступает к органам, значительно уменьшается.
Это может привести к недостаточному развитию органов и ткани и нарушению их функций. Клинически это проявляется в задержке развития (которое может обнаруживаться не сразу), снижении концентрации внимания, умственной отсталости (особенно при развитии васкулита у детей до трех лет), нарушении работы внутренних органов.
Геморрагический васкулит у детей
Геморрагический васкулит также может появляться возникновением петехиальной сыпи на коже. При этом мелкие кровоизлияния обнаруживаются во всех внутренних органах.
Поражение крупных артерий, как при аортоартериите, длительно может протекать бессимптомно или с минимальным количеством клинических проявлений. Это связано с калибром сосуда. Большие артерии, такие, как аорта, длительное время не сохраняют показатели нормальной гемодинамики, даже при развитии в них воспалительного процесса.
Скрытая опасность
Васкулит у детейопасен не столько наличием воспалительного процесса в стенке сосудов, сколько осложнениями, которые возникают из-за повреждения сосудов.Основными осложнениями васкулитов считаются:
развитие сердечной недостаточности;
- задержка физического развития;
- задержка умственного развития;
- формирование нефритов и почечной недостаточности;
- ишемия сосудов кишечника и развитие кишечной непроходимости;
- формирование дыхательной недостаточности;
- формирование аневризм крупных сосудов (особенно аорты) с возможностью последующего их разрыва;
- потеря чувствительности пальцев рук и ног (при поражении сосудов мелкого калибра).
При поражении сосудов крупного или мелкого калибра может развиваться хроническая недостаточность одного или двух органов (сердечная и дыхательная, как при узелковом полиартериите). При поражении сосудов мелкого калибра, с течением времени, может развиваться полиорганная недостаточность.
Причины
Васкулит относится к приобретенным заболеваниям, для которых характерно повреждение стенки мелких сосудов: артериол, капилляров. В результате асептического воспаления разрушается целостность сосудистой стенки, что провоцирует образование множества тромбов и микрокровоизлияний.
При развитии такой патологии повреждению подвергаются сосуды кожи, почек, кишечника, суставов. Впервые геморрагический васкулит у взрослых изучили и подробно описали доктора, в честь которых патология сосудов получила второе название – заболевание Шенлейна-Геноха.
Факторы, которые провоцируют развитие болезни, исследуются по сей день. Такое поражение сосудов, по мнению некоторых медиков, развивается на фоне аллергической реакции. Ключевую роль в появлении болезни отводят аутоиммунным процессам. После воздействия определенных факторов, иммунитет запускает формирование иммунных комплексов (защитная реакция на раздражитель).
Эти иммунные комплексы циркулируют в кровотоке, оседают на сосудах и разрушают их стенки за счет высвобождения белковых токсинов. Толчком для запуска иммунной реакции может быть:
введение иммуноглобулиновой сыворотки;
- аллергия на лекарственные средства (пенициллин, стрептомицин, барбитураты, препараты от гипертонии);
- вирусные инфекции (аденовирус, ротавирус, грипп);
- болезнетворные бактерии (стафилококк, микоплазма, стрептококк);
- плановые вакцинации;
- пищевая и контактная аллергия;
- ожоги;
- заражение паразитами (трихомонады, аскариды, острицы, прочие разновидности гельминтов).
Причиной развития геморрагического васкулита может стать недавно перенесенная ангина или скарлатина. Васкулит может возникнуть в результате защитной реакции организма на укусы насекомых, переохлаждение или отравление. Спровоцировать патологию сосудов может воздействие радиации, повреждение кожи, увлечение ультрафиолетовыми лучами.
Возрастной диапазон людей, склонных к васкулитам, колеблется от 4 до 20 лет.
Однако, в группу риска относятся и лица с пониженным иммунитетом:
- Беременные женщины.
- Пожилые люди.
- Больные сахарным диабетом.
- Пациенты отделений онкологии.
- Дети, страдающие хроническими заболеваниями носоглотки, горла, зубов и десен.