Почему происходит гемолиз эритроцитов крови
Содержание:
Эритропоэз
Образование
эритроцитов, или эритропоэз,
происходит
в красном
костном мозге. Эритроциты вместе с
кроветворной тканью носят название
«красного ростка крови», или эритрона.
Для
образования эритроцитов требуются
железо и ряд витаминов.
Железо
организм
получает из гемоглобина разрушающихся
эритроцитов
и с пищей. Трехвалентное железо пищи с
помощью вещества, находящегося в
слизистой кишечника, превращается в
двухвалентное
железо. С помощью белка трансферрина
железо, всосавшись, транспортируется
плазмой в костный мозг, где оно включается
в молекулу гемоглобина. Избыток железа
депонируется
в печени в виде соединения с белком —
ферритина или с белком и липоидом —
гемосидерина. При недостатке железа
развивается
железодефицитная анемия.
Для
образования эритроцитов требуются
витамин
В12(цианокобаламин)
и фолиевая
кислота. Витамин
В12
поступает в организм
с пищей и называется внешним фактором
кроветворения. Для
его всасывания необходимо вещество
(гастромукопротеид), которое
вырабатывается железами слизистой
оболочки пилорического отдела желудка
и носит название внутреннего фактора
кроветворения
Касла. При недостатке витамина В12
развивается В12-дефицитная
анемия. Это может быть или при недостаточном
его
поступлении с пищей (печень, мясо, яйца,
дрожжи, отруби), или
при отсутствии внутреннего фактора
(резекция нижней трети
желудка). Считается, что витамин В12
способствует синтезу глобина.
Витамин В12
и фолиевая кислота участвуют в синтезе
ДНК в ядерных формах эритроцитов.
Витамин
В2(рибофлавин)
необходим
для образования липидной стромы
эритроцитов. Витамин
В6(пиридоксин)
участвует в образовании гема. Витамин
С стимулирует
всасывание железа из кишечника, усиливает
действие фолиевой кислоты. Витамин
Е (α-токоферол)
и витамин
РР (пантотеновая
кислота) укрепляют липидную оболочку
эритроцитов,
защищая их от гемолиза.
Для
нормального эритропоэза необходимы
микроэлементы. Медь
помогает
всасыванию железа в кишечнике и
способствует включению
железа в структуру гема. Никель
и
кобальт
участвуют
в
синтезе гемоглобина и гемсодержащих
молекул, утилизирующих
железо. В организме 75% цинка находится
в эритроцитах в составе
фермента карбоангидразы. Недостаток
цинка вызывает лейкопению.
Селен,
взаимодействуя
с витамином Е, защищает мембрану
эритроцита от повреждения свободными
радикалами.
Физиологическими
регуляторами эритропоэза являются
эритропоэтины,
образующиеся
главным образом в почках, а также в
печени, селезенке и в небольших
количествах постоянно присутствующие
в плазме крови здоровых людей.
Эритропоэтины усиливают пролиферацию
клеток-предшественников эритроидного
ряда — КОЕ-Э (колониеобразующая единица
эритроцитарная)
и ускоряют синтез гемоглобина. Они
стимулируют синтез информационной
РНК, необходимой для образования
энзимов, которые
участвуют в формировании гема и глобина.
Эритропоэтины
увеличивают также кровоток в сосудах
кроветворной ткани и увеличивают выход
в кровь ретикулоцитов. Продукция
эритро-поэтинов
стимулируется при гипоксии различного
происхождения: пребывание человека
в горах, кровопотеря, анемия, заболевания
сердца и легких. Эритропоэз активируется
мужскими половыми
гормонами, что обусловливает большее
содержание эритроцитов
в крови у мужчин, чем у женщин. Стимуляторами
эритропоэза
являются соматотропный гормон, тироксин,
катехолами-ны,
интерлейкины. Торможение эритропоэза
вызывают особые вещества
— ингибиторы эритропоэза, образующиеся
при увеличении
массы циркулирующих эритроцитов,
например у спустившихся
с гор людей. Тормозят эритропоэз женские
половые гормоны
(эстрогены), кейлоны. Симпатическая
нервная система активирует
эритропоэз, парасимпатическая —
тормозит. Нервные и
эндокринные влияния на эритропоэз
осуществляются, по-видимому,
через эритропоэтины.
Об
интенсивности эритропоэза судят по
числу ретикулоцитов
—
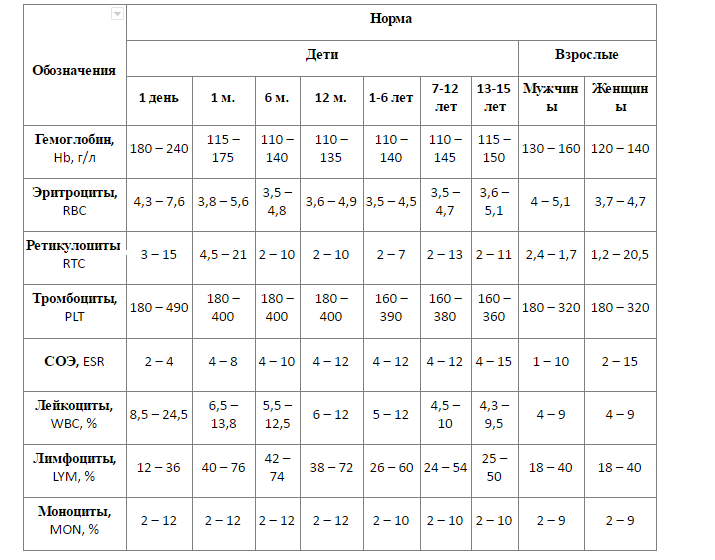
предшественников эритроцитов. В норме
их количество составляет 1 — 2%. Созревшие
эритроциты циркулируют в крови в течение
100—120 дней.
Разрушение
эритроцитов происходит в печени,
селезенке, в костном мозге посредством
клеток мононуклеарной фагоцитарной
системы. Продукты распада эритроцитов
также являются стимуляторами
кроветворения.
(Устойчивость эритроцитов)
ГЕМОЛИЗ
— это выход гемоглобина в плазму (раствор),
вызванный повреждением (разрывом или
растворением) оболочки эритроцита.
Гемолиз может быть вызван воздействием
разных повреждающих факторов —
механических, термических, химических,
осмотических, биологических (гемолизинов).
Осмотический
гемолиз
происходит при помещении эритроцитов
в гипотонический раствор (т.е. раствор
с меньшим осмотическим давлением) или
в изотонический раствор веществ,
способных диффундировать через оболочку
эритроцита (мочевина, глюкоза).
Под
РЕЗИСТЕНТНОСТЬЮ
(устойчивостью)
эритроцитов понимают их способность
противостоять различным, разрушительным
воздействиям. Обычно исследуют
резистентность эритроцитов по отношению
к гипотоническим растворам хлористого
натрия, т.е. их осмотическую устойчивость.
В нормальных условиях эритроциты
выдерживают концентрацию хлористого
натрия в пределах 0.60…0.40%, не гемолизируясь.
У сельскохозяйственных животных
наименьшую резистентность имеют
эритроциты овец, коз, свиней, наибольшую
— птиц и рыб. В летний период времени
резистентноеть эритроцитов животных
повышается.
-
Гемолиз
под влиянием физических и химических
факторов
Берут
три пронумерованные пробирки. В первую
пробирку наливают 5 мл дистиллированной
воды и 5 капель крови. Во вторую- 5 мл 1%
раствора хлорида натрия, 1 мл
нашатырного
спирта и 5 капель крови. В третью — 5 мл
1% раствора хлорида натрия и 5 капель
крови. Все пробирки встряхивают и ставят
на 5 минут в штатив (рис. 7.).

Рис.
7. Гемолиз и плазмолиз эритроцитов.
1-
физический гемолиз; 2- химический гемолиз;
3-плазмолиз эритроцитов.
ПЛАЗМОЛИЗ
— сморщивание, сжатие эритроцитов, в
гипертонических растворах (в
пробирке раствор мутный, появляется
взвесь эритроцитов).
Физический
гемолиз –
разрыв, разрушение оболочки эритроцитов
и выход гемоглобина в плазму (раствор)
(в пробирке раствор прозрачный, ярко
красного цвета).
Химический
гемолиз –
растворение оболочки эритроцитов и
выход гемоглобина в плазму (раствор) (в
пробирке раствор прозрачный темно
красного цвета).
Записывают
результаты, обращая внимание на степень
окраски жидкости и на ее прозрачность
-
Определение
осмотической резистентности эритроцитов
Приготавливают
растворы хлорида натрия различной
концентрации из 1% раствора хлорида
натрия по следующей схеме (табл. 13):
Таблица
13
|
№ пробирки |
1% |
Дистиллированная |
Концентрация |
Окраска |
Осадок |
Границы |
|
1 |
0.9 |
0.1 |
0.9 |
|||
|
2 |
0.8 |
0.2 |
0.8 |
|||
|
3 |
0.7 |
0.3 |
0.7 |
|||
|
4 |
0.6 |
0.4 |
0.6 |
|||
|
5 |
0.5 |
0.5 |
0.5 |
|||
|
6 |
0.4 |
0.6 |
0.4 |
|||
|
7 |
0.3 |
0.7 |
0.3 |
|||
|
8 |
0.2 |
0.8 |
0.2 |
В
каждую пробирку пипеткой вносят по 2
капли стабилизированной
крови,
хорошо смешивают и дают постоять 3…5
минут. Затем все пробирки центрифугируют
при 2000 об/мин.
По
результатам опыта определяют минимальную,
максимальную резистентность и ширину
резистентности. Занести в таблицу
результаты «+» — полный гемолиз, «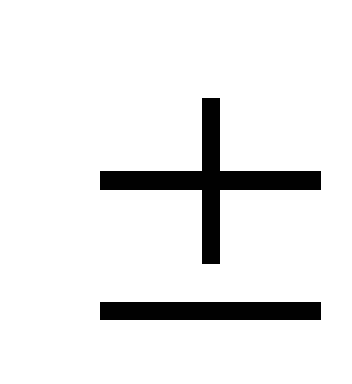 »
»
— частичный гемолиз, «-» — отсутствие
гемолиза.
Минимальная
резистентность эритроцитов
соответствует концентрации хлорида
натрия (0.7…0.5%), обуславливающей частичный
гемолиз эритроцитов, в пробирках жидкость
слабо окрашена, на дне пробирок имеется
осадок эритроцитов.
Максимальная
резистентность эритроцитов
соответствует концентрации хлорида
натрия (0.4…0.2%), обуславливающей полный
гемолиз, в пробирках жидкость прозрачна,
окрашивается в ярко красный цвет, осадок
эритроцитов отсутствует.
ВОПРОСЫ:
1.
Что показывает гематокритный показатель?
2.
Что такое вязкость крови, как ее
определить?
3. Объясните явления
гемолиза и укажите его причины.
4.
Что называется осмотической резистентностью
эритроцитов?
5.
Дайте понятие минимальной и максимальной
резистентнооти эритроцитов.
6.
Что называется изо-, гипо-, гипертоническими
растворами хлорида натрия и каково их
действие на эритроциты?
ЗАНЯТИЕ
3. СКОРОСТЬ ОСЕДАНИЯ ЭРИТРОЦИТОВ (СОЭ).
ОПРЕДЕЛЕНИЕ КОЛИЧЕСТВА ГЕМОГЛОБИНА В
КРОВИ ПО САЛИ И С ПОМОЩЬЮ ЭРИТРОГЕМОМЕТРА
ЦЕЛЬ
ЗАНЯТИЯ:
Овладеть методикой определения скорости
оседания эритроцитов, выяснить механизм
реакции оседания эритроцитов и его
значение для клиники, овладеть методикой
определения количества гемоглобина по
Сали и с помощью
эритрогемометра,
определить его количество, изучить
основные свойства и значение гемоглобина.
Терапия, последствия и профилактика
При остром гемолизе требуется экстренная медицинская помощь. Купирование проявлений криза возможно только в стационарных условиях, в отделении реанимации.
К основным методам лечения относят:
- Устранение причины.
- Выведение поражающих элементов – промывание желудка и очищение клизмой кишечника.
- При наличии почечной или печеночной недостаточности, при имеющихся сопутствующих заболеваниях проводят симптоматическую терапию, гемодиализ при росте мочевины.
- При осложненных состояниях, несущих угрозу жизни, проводят интенсивную терапию и делают переливание крови. При значительном поражении эритроцитов вводят эритроцитарную массу, заменяющую трансфузию крови.
- При наличии врожденной анемии стимулируют выработку красных кровяных телец.
- Применение гормональных средств, предотвращающих воспаление и поднимающих давление в сосудах.
Нередко требуется процедура очищения крови методом плазмафереза с использованием (внутривенно) препарата «Гепарин», что способствует выведению свободного гемоглобина.
При признаках аутоиммунного гемолиза применяют глюкокортикостероидные средства, например «Преднизолон». Гемолитический криз в глубокой стадии купируется при помощи «Реоглюмана».
Профилактической мерой при почечной недостаточности является совместный прием Диакарба и бикарбоната натрия.
При гемолизе основное последствие – гемолитическая анемия, нередко сопровождающаяся изменением количества тромбоцитов, лейкоцитов, развитием тромбов в сосудах, возникновением желчнокаменной болезни.
В целях профилактики необходимо соблюдать несложные правила:
- не следует собирать в лесу и употреблять незнакомые ягоды и грибы;
- при укусах ядовитых насекомых, пауков, змей до момента оказания квалифицированной помощи нужно в течение 2-х минут прижечь пораженный участок, наложить жгут, чтобы яд не попал в кровь, и по возможности выдавить его.
Важно не проводить самолечение, выбирая случайные препараты. Нужную терапию может назначить только специалист, сделав это на основании обследований и анализов. Существует немало серьёзных заболеваний, которые заставляют людей мучиться
Одним из таких является гемолиз крови. При сдаче анализов у таких людей, наблюдается нарушения физиологического процесса – образования, распада эритроцитов. Данная статья поможет разобраться, что из себя представляет эта проблема, её причины, симптомы и методы терапии
Существует немало серьёзных заболеваний, которые заставляют людей мучиться. Одним из таких является гемолиз крови. При сдаче анализов у таких людей, наблюдается нарушения физиологического процесса – образования, распада эритроцитов. Данная статья поможет разобраться, что из себя представляет эта проблема, её причины, симптомы и методы терапии.

Что такое гемолиз и почему возникает
Явление, связанное с разрушением эритроцитов и выделением при этом гемоглобина в плазму — это гемолиз. Существует несколько классификаций этого процесса, зависящих от причин, его вызывающих, места происхождения и пр.
Гемолиз крови с одной стороны – и причина не получившегося анализа, с другой – основной патогенетический симптом гемолитических анемий, требующих диагностики и лечения. Также различают физиологический гемолиз.
Гемолиз эритроцитов постоянно происходит в организме живых существ. В норме красные клетки крови живут около 120 дней. При разрушении происходит разрыв оболочки эритроцита и выход гемоглобина наружу. Этот процесс при физиологических условиях происходит в селезенке при помощи клеток иммунной системы макрофагов. Это так называемый внутриклеточный гемолиз.
Если гибель эритроцита происходит в сосудистом русле – это внутрисосудистый гемолиз. Гемоглобин при этом связывается в плазме со специальным белком и транспортируется в печень. После цепочки сложных реакций трансформируется в билирубин, выводимый из организма с желчью. Существует много факторов приводящих к патологическому гемолизу.
- Бактериальные токсины (стрептококковый, брюшного тифа);
- Вирусы;
- Паразиты (малярийный плазмодий);
- Токсические вещества и яды (соединения свинца и мышьяка, бензин, уксусная эссенция);
- Укусы ядовитых змей, насекомых (яд гадюки, тарантула, пчел);
- Ядовитые грибы;
- Некоторые медикаменты (феницитин, сульфаниламидные препараты);
- Аутоиммунные реакции;
- Механическое повреждение (у больных с искусственным клапаном сердца, при искусственном кровообращении);
- Гемотрансфузиологическая реакция (при переливании несовместимой крови);
- Резус-конфликт между матерью и плодом (гемолитическая желтуха новорожденных).
Гемолиз, вызванный данными факторами, лежит в основе приобретенных гемолитических анемий.
Также существуют врожденные анемии, при которых срок жизни эритроцитов значительно сокращается.
Происходит это из-за недоразвития и повышенной хрупкости оболочки или наличия в организме агрессивных факторов против своих же эритроцитов.
Все это также приводит к гемолизу, причем внутриклеточному, в печени и селезенке. При этом происходит увеличение данных органов, снижение содержания эритроцитов.
В качестве причины этому может быть нарушение техники забора крови, загрязненная пробирка, неправильное хранение взятой крови, повторное замораживание и оттаивание крови. Даже сильная встряска пробирки может вызвать гемолиз в крови.
В итоге, анализ придется сдавать снова, что особенно нежелательно у детей
Поэтому важно соблюдение всех правил забора и хранения крови медицинским персоналом
Основные симптомы
При легкой форме, беспокоят такие симптомы, как слабость, тошнота, озноб. Может быть иктеричность склер.
При массивном гемолизе характерен скрытый период, до восьми часов от начала заболевания. Далее нарастает слабость и головная боль. Возможна рвота. Беспокоят боли, в правом подреберье, эпигастрии, пояснице. Часто дебютным симптомом является гемоглобинурия, при которой моча окрашивается в темно-красный цвет.
Позже, вследствие распада эритроцитов, нарастает эритропения. В крови — выраженный ретикулоцитоз. Повышается температура до 38-39 градусов.
Далее происходит увеличение печени с нарушением ее функций, вплоть до развития печеночной недостаточности. Через несколько суток появляется желтуха. Растет билирубин в крови.
Признак билирубинемии – иктеричность склер и желтуха
Лечение
Принципы лечения острого гемолиза эритроцитов, независимо от вызвавшего его фактора, похожи. В первую очередь, прекратить поступление в организм поражающего эритроциты фактора.
Ускорить его выведение (форсированный диурез, очистительные клизмы, промывание желудка, гемосорбция и гемодиализ). Интенсивная терапия опасных для жизни осложнений. Симптоматическая терапия.
Лечение печеночно-почечной недостаточности.
Что касаемо лечения наследственных гемолитических анемий, то терапии поддаются они тяжело. В некоторых случаях, при частых гемолитических кризах, удаляют селезенку. При определенных видах анемий успешно применяется гормональная терапия. Ну а в целом, показана гемотрансфузионная терапия, лечение и профилактика осложнений, стимуляция эритропоэза.
Виды гемолиза
Распад клеток классифицируют в зависимости от того, что привело к нему:
- Гемолиз осмотический
- Гемолиз от химических факторов
- Гемолиз от биологических факторов
- Физико-механический
- Гемолиз от температуры
Рассмотрим каждый вид подробнее.
Осмотический гемолиз. Случается в гипотонических растворах. Это раствор, осмотическое давление которого ниже осмотического давления плазмы крови. Под действием физических сил вода из окружающей среды поступает в эритроцит, где концентрация растворенных веществ намного выше. Клетки разбухают, увеличиваясь в размерах, мембрана растягивается и разрушается, лопаясь. Раствор, который содержал кровь, приобретает прозрачность и становится ярко-красной, алой окраски (так называемая лаковая кровь). Осмотический гемолиз происходит уже в растворах хлорида натрия при концентрации 0,45-0,47%, а при концентрации 0,32-0,31% распаду подвергаются все красные кровяные тельца.
- Химический гемолиз. Распад мембраны эритроцитов вызывают такие химические вещества, как кислоты, щелочи, различные токсины и яды, тяжелые металлы, эфиры, бензол, и даже некоторые лекарственные препараты: хинин (применяющийся в лечении малярии), антипирин. Все они приводят к повышению содержания в крови свободного гемоглобина (гемоглобинемия) и появления его в моче (гемоглобинурия).
- Биологичесий гемолиз. Разрушение клеток может возникнуть из-за переливания несовместимой крови или чрезмерных физических нагрузок.
- Механический гемолиз. Возникает при сильном физическом воздействии на мембраны кровяных тел, например, при встряхивании пробирки, или при пропускании крови через аппараты гемодиализа.
По месту протекания процесса различают гемолиз:
внутрисосудистый (протекающий в кровяном русле)
внутриклеточный (происходит в печени, селезенке, костном мозге).
гемолиз в пробирке
- Внутрисосудистая форма. Характерна при таких патологиях как: гемолитическая анемия, холодовая агглютининовая болезнь, действие гемолитических токсинов. Диагностируют это состояние, проводя пробы на кислотность и сахарозу, определяя содержание свободного гемоглобина в плазме. К специфическим симптомам могут относиться болезненные ощущения в мышцах, лихорадочное состояние, высокая температура.
- Внутриклеточная форма. При утилизации эритроцитов в вышеназванных органах освобождающийся гемоглобин соединяется с веществом, называемое гаптоглобин, затем комплекс окисляется, из него уходит двухвалентное железо, гемоглобин разрушается, все это ведет к образованию конечного продукта обмена гемоглобина билирубина. Этот вид сопровождается высокой гемоглобинемией и гемоглобинурией. Основными клиническими признаками внутриклеточного гемолиза являются желтый цвет кожи и слизистых, увеличенный размер печени и селезенки. Эта патология обусловлена чаще всего генетическими факторами.
- Гемолиз эритроцитов в пробирке или in vitro непатологический среди остальных видов. Распад может произойти и при клиническом анализе крови в лаборатории. Некорректная техника забора, нестерильная посуда для хранения и проведения анализа, нарушение условий хранения, действие температурных факторов эти причины могут привести к гемолизу эритроцитов во взятой крови. Даже если сильно встряхнуть пробирку можно повредить мембраны клеток, о чем упоминалось выше. Результаты исследования в таком случае естественно искажаются и необходимо производить повторный забор.
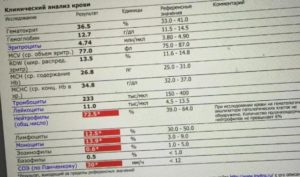
Причины появления гемолиза в биохимическом анализе крови
При проведении лабораторной диагностики в результатах исследования бывает заключение – анализ не выполнен из-за гемолиза пробы крови. Такая ситуация может возникнуть из-за несоблюдения правил забора и хранения материала. Вероятные причины разрушения эритроцитов:
- остались следы предыдущей порции, плохо вымыта посуда;
- недостаточно добавлен или неправильно подобран антикоагулянт, слабо перемешан с образцом;
- при быстром заборе крови произошло повреждение оболочки клеток;
- пациент не придерживался рекомендаций по ограничению жирных продуктов, алкоголя перед анализом, не соблюден перерыв после последнего приема пищи;
- кровь была перелита в другую пробирку;
- нарушена стерильность расходных материалов;
- при транспортировке пробы она подвергалась вибрации, тряске, воздействию тепла или света, замораживанию и оттаиванию.
Гемолиз эритроцитов крови при заболеваниях
Патологическое повреждение клеток развивается при болезнях, отравлениях, врожденных аномалиях состава крови. У некоторых чувствительных пациентов привести к разрушению оболочки эритроцитов может холод и медикаменты.
Проявления гемолиза выявляют при таких состояниях:
- переливание несовместимой крови;
- аутоиммунные заболевания;
- вакцинация;
- стрептококковые инфекции (скарлатина, рожистое воспаление, ангина, эндокардит);
- малярия, токсоплазмоз, брюшной тиф, мононуклеоз, сифилис;
- системный кандидоз;
- гепатиты и пневмонии вирусной природы;
- длительное и бесконтрольное применение антибиотиков, цитостатиков, антипаразитрарных средств, сульфаниламидов, обезболивающих;
- отравление солями свинца, мышьяком, уксусной кислотой, бензином, грибами, эфиром, хлороформом, алкоголем (особенно суррогатами);
- укус гадюки, тарантула или пчелы;
- повреждение эритроцитов при прохождении через протез клапана или аппарат искусственного кровообращения;
- резус-конфликтная беременность;
- острый лейкоз, лимфогранулематоз.
Механическое разрушение мембран эритроцитов происходит и при тяжелой физической нагрузке, проведении гипербарической оксигенации, тяжелом течении артериальной гипертензии, внутрисосудистом свертывании крови (ДВС-синдром).
Виды гемолиза
 Как говорилось выше, эритроцит имеет свой жизненный цикл, которых обычно доходит до 125 дней, после его мембрана разрушается, и клетка погибает.
Как говорилось выше, эритроцит имеет свой жизненный цикл, которых обычно доходит до 125 дней, после его мембрана разрушается, и клетка погибает.
Весь указанный процесс происходит в селезенке человека под воздействием иммунной системы. В зависимости от того, где происходит гемолиз, его подразделяют на несколько типов.
Большинство специалистов в области изучения болезней крови делят гемолиз эритроцитов на следующие подвиды:
Эритроциты в организме человека доставляют кислород из легких к тканям и органам, а также передвигают углекислый газ в обратном направлении.
В ситуации правильного функционирования всех систем организма, процессы образования эритроцитов и их разрушения находятся в постоянном балансе.
При нарушении равновесия происходит увеличение деструкции красных кровяных клеток, что может привести к острым патологическим состояниям.
Гемолиз может иметь внутрисосудистую локализацию — при распаде эритроцитов внутри сосуда вследствие аутоиммунных заболеваний и отравлений ядами, а также внутриклеточную – когда разрушение красных кровяных клеток происходит в различных органах.
Гемолиз крови принято также различать по механизму его развития.
При условии нормального функционирования всех органов и систем человеческого организма, процессы образования эритроцитов и их деструкции находятся в равновесии.
Преимущественной локализацией процесса разрушения эритроцитарных кровяных клеток являются структуры ретикулоэндотелиальной системы, главными представителями которой считается селезенка и печень, в которых наблюдается фрагментация эритроцита и его последующий лизис.
По мере старения эритроцитарные кровяные клетки утрачивают эластичность и способность изменять собственную форму, в связи с чем, затрудняется их прохождение по селезеночным синусам.
Результатом этого процесса является задержка эритроцитов в селезенке и их дальнейшая секвестрация. .
На самом деле не все эритроциты, циркулирующие в потоке крови, подвергаются прохождению по селезеночным синусам, а только 10% от их общей массы.
В связи с тем, что фенестры сосудистых синусов имеют значительно меньший просвет, нежели диаметр стандартной кровяной клетки эритроцитарного ряда, старые клетки, отличающиеся ригидностью оболочки, задерживаются в синусоидах.
В дальнейшем эритроциты подвергаются метаболическим нарушениям, обусловленным пониженной кислотностью и низкой концентрацией глюкозы в области селезеночных синусов.
Элиминация задержанных в синусах эритроцитов происходит с помощью макрофагальных клеток, которые постоянно присутствуют в селезенке.
Таким образом, внутриклеточный гемолиз представляет собой непосредственное разрушение кровяных леток эритроцитарного ряда макрофагами ретикулоэндотелиальной системы.
В зависимости от преимущественной локализации процесса разрушения эритроцитов, выделяется две основные формы: внутриклеточный и внутрисосудистый гемолиз.
Внесосудистый гемолиз разрушает до 90% эритроцитов при условии нормального функционирования структур ретикулоэндотелиальной системы.
Деструкция гемоглобина заключается в первоочередном отщеплении молекул железа и глобина и образованием биливердина под воздействием гемоксигеназы.
В дальнейшем запускается цепочка ферментативных реакций, конечным продуктом которой является образование билирубина и поступление его в общий кровоток.
На этом этапе происходит активизация гепатоцитов, функция которых направлена на поглощение билирубина из плазмы крови. В ситуации, когда у пациента отмечается значительное повышение концентрации билирубина в крови, часть его не связывается с альбумином и подвергается фильтрации в почках.
Адсорбция билирубина из плазмы происходит в паренхиме печени методом активации структур транспортной системы, после чего происходит его конъюгация с глюкуроновой кислотой.
Данное химическое превращение происходит при участии большого числа ферментативных катализаторов, активность которых напрямую зависит от состояния гепатоцитов.
У новорожденного ребенка отмечается низкая ферментативная активность печени, в связи с чем, избыточный гемолиз у детей обусловлен именно неспособностью печени достаточно быстро конъюгировать билирубин.
Причины гемолиза
В зависимости от происхождения все варианты течения гемолитической реакции можно отнести к одному из двух основных вариантов: естественному или патологическому. Естественный гемолиз представляет собой непрерывную цепочку химических процессов, в результате которых происходит «физиологическое обновление» состава эритроцитов, при условии нормального функционирования структур ретикулоэндотелиальной системы.
К вариантам гемолитических реакций, которые наблюдаются в лабораторных условиях, относится температурный и осмотический гемолиз. При первом типе гемолиза цепочки гемолитических реакций запускается в результате воздействия критических низких температур на компоненты крови. При осмотическом гемолизе разрушение эритроцитов происходит при попадании крови в гипотоническую среду. Для здоровых людей характерна минимальная осмотическая стойкость эритроцитов, которая находится в пределах 0,48% NaCl, в то время как полное разрушение основной массы эритроцитов наблюдается при концентрации NaCl, составляющее 0,30%.
В ситуации, когда у пациента имеет место эндотоксемия, обусловленная действием инфекционных микроорганизмов, создаются условия для развития биологического гемолиза. Подобная гемолитическая реакция наблюдается и при трансфузии несовместимой цельной крови или ее компонентов.
Еще одним вариантом гемолитической реакции является механический тип гемолиза, возникновению признаков которого способствует оказание механического воздействии на кровь (например, встряхивание пробирки, содержащей кровь). Данный вариант гемолитической реакции характерен для пациентов, которым было произведено протезирование клапанного аппарата сердца.
Существует целый спектр веществ, обладающих активными гемолизирующими свойствами, среди которых максимальной активностью отличаются змеиные яды и яд насекомых. Развитию гемолиза способствует воздействие ряда химических веществ группы хлороформа, бензина и даже алкоголя.
Редкой и в то же время самой тяжелой для пациента этиопатогенетической формой гемолитической реакции, является аутоиммунный гемолиз, возникновение которого возможно при условии выработки организмом пациента антител к собственным кровяным клеткам эритроцитарного ряда. Данная патология сопровождается тяжелой анемизацией организма и выделением гемоглобина с мочой в критически высокой концентрации.
Клиника гемолиза
Если у человека нет симптомов атипичного гемолиза, а разрушение эритроцитов не связано с патологией, происходит в плановом порядке, то никаких симптомов человек не ощутит, и это нормально, поскольку естественный гемолиз предусмотрен природой.
Острый гемолиз эритроцитов характеризуется стремительным развитием, состояние здоровья человека резко ухудшается. Чаще всего острое состояние характерно после переливания крови, если компоненты не подошли, а также при отравлении медикаментами или инфекционном поражении. Коварство острого гемолиза заключается в интенсивности проявлений, и организм просто не справляется с восстановлением численности эритроцитов вместо уничтоженных. Поэтому гемолиз эритроцитов в острой форме проявляется анемией и интоксикацией билирубином.
 При остром течении заболевания кожный оттенок становится желтоватым, пациента начинает беспокоить тошнота и рвота
При остром течении заболевания кожный оттенок становится желтоватым, пациента начинает беспокоить тошнота и рвота
При остром течении гемолиза кожа становится желтоватой, пациент жалуется на тошноту, рвоту. В животе ощущаются боли, но точно указать их локализацию человек не может. Тяжелое течение патологии сопровождается обмороками, судорогами. Анемия сопровождается слабостью, бледностью, одышкой. Селезенка увеличивается, аналогичное происходит с печенью. Моча становится темной. В результатах анализов выявляются изменения состава крови и мочи – определяется сильная гемоглобинемия и билирубинемия, тромбоцитопения. Одновременно повышается уровень мочевины и креатинина, снижаются факторы фибринолиза и гемоглобинурии.
Что касается субкомпенсированной формы гемолиза, то в этой фазе усиливается процесс продуцирования эритроцитов специальным отростком костного мозга. Учитывая, что число эритроцитов понемногу компенсируется, то в этом случае клинические проявления не такие яркие, но все же достаточно различимые. Это рост параметров печени и селезенки, дерматологические проявления. В такой форме анемия практически не выявляется, а лабораторные анализы показывают повышение числа ретикулоцитов, что говорит о том, что в крови происходит регенераторный процесс.
Отдельно нужно упомянуть гемолиз у новорожденных. Первые проявления гемолиза начинаются у детей еще в момент их внутриутробного развития. Причина гемолиза — в несовместимости показателей крови мамы и ребенка.
То, насколько сильно будет проявляться гемолиз, напрямую зависит от скорости увеличения титров антител в материнской крови. Клинически гемолиз у младенцев может развиваться по одному из 3 путей:
- отечный. Это неблагоприятный вариант развития патологии. Неблагоприятен он в отношении дальнейших прогнозов, поскольку такая патология повышает риск мертворождения. Такая форма характеризуется сильным отеком мягких тканей, скоплением большого объема жидкости в брюшной полости, в перикарде и других естественных полостях;
- желтушный. Такой синдром характеризуется изменением цвета кожи ребенка, то же касается первородной смазки и околоплодных вод. У младенца выявляют токсическое поражение ЦНС, что проявляется готовностью к судорогам, глазодвигательными нарушениями, ригидностью и прочими состояниями, которые способны привести к гибели;
- анемический. Такой синдром у только появившегося на свет малыша не проявляет особых симптомов, заметить патологию можно только в результатах стандартных лабораторных анализов. Анемический синдром может длиться около 3 месяцев, если не возникнет осложнений и других патологий.