Гангрена: симптомы, причины, лечение гангрены нижних конечностей
Содержание:
- Симптомы сухой гангрены
- Лечение гангрены
- Причины гангрены
- Симптомы гангрены стопы и пальцев ноги на начальной стадии
- Когда погибают ткани?
- Причины патологии
- Диагностика гангрены ноги
- Клиническая картина
- Лечение сухой гангрены ноги, стопы и пальца
- Симптомы ишемии
- Особенности анатомии, кровоснабжения и иннервации рук и ног
Симптомы сухой гангрены
Первоначальными симптомами сухой формы гангрены выступают: снижение или полная потеря чувствительности на конкретном участке ноги, ухудшение двигательной активности, особенно, если процесс развивается на самих пальцах или вблизи них. Кожные покровы при этом становятся бледными и сухими. Выпадение волос отмечается именно на том участке, где развивается гангрена.
В конечном счете, при наличии в анамнезе сухой гангрены и в условиях полного игнорирования необходимости лечения, конечность полностью лишается чувствительности и двигательной активности, кожа приобретает темный оттенок. Интересен тот факт, что на общем самочувствии больного, данный процесс никак не сказывается.
Намного сложнее и опаснее развивается влажная гангрена. Учитывая, что в кровь попадают продукты некротизации тканей, происходит колоссальная интоксикация организма. И чем больше времени проходит, тем хуже становится общее состояние. Стоит отметить, что при несвоевременном обращении в больницу, с влажной формой гангрены человек проживет значительно меньше, чем с сухой. Ключевыми признаками влажной гангрены нижних конечностей являются:
- острый болевой синдром на том участке конечности, где начался некроз тканей;
- выраженная бледность кожи;
- отчетливо проявляется сосудистый рисунок;
- кожный покров пораженного участка покрывается пузырями с кровянистым содержимым внутри;
- отечность может наблюдаться по всей конечности;
- по мере прогрессирования болезни, больной начинает источать крайне неприятный запах;
- общую слабость и хроническую усталость сопровождает лихорадка;
- на фоне сильной интоксикации возникает чувство тошноты и последующая рвота.
Возбудителем анаэробной гангрены выступает клостридий, оказывающийся в организме посредством открытых ран. Уже через несколько часов после попадания болезнетворной бактерии, начинают проявляться первые признаки: повышение температуры тела, учащение сердечного ритма, потеря ориентации в пространстве.
Дальнейшее развитие не имеет четкого описания, так как у каждого человека развивается в индивидуальном порядке. Рана может оставаться сухой или же сочиться, из нее можно выдавить бурую жидкость, гной и специфические газы. Кроме того, степень отечности может быть разной, так же как и выраженность болевого синдрома. Но в каждом из случаев за короткий промежуток времени происходит омертвение сегмента конечности.
Учитывая этиологию заболевания, в особенности сухой и влажной форм, с уверенностью можно заявить, что гангрена нижних конечностей незаразна. То же самое касается и газовой, анаэробной формы, несмотря на то, что ее развитие связано с попаданием в организм возбудителя.
Бактерия клостридий относится к естественным обитателям кишечника организма человека и животного. И болезнетворной она становится в очень редких случаях. В здоровом организме она может находится на протяжении всей жизни и не приносить каких-либо проблем. При попадании в почву, она сохраняет свою жизнеспособность в виде спор долгие годы.
Только лишь в описанном выше случае возможно заражение анаэробной формой гангрены. От человека к человеку ни один из видов передаться не может. Поэтому, гангрена — это незаразное заболевание, и не ограничивает прямой контакт здорового человека с больным.
- Нарушается теплообмен кожи, она становится холодной наощупь;
- нарушается чувствительность кожи, появляется чувство онемения на пораженном участке;
- появляется слабость, утомляемость;
- нарушаются движения, их координация; если это касается нижних конечностей, появляется хромота; если верхних конечностей, то все валится из рук;
- появляются боли и жжение в пораженных участках.
Сухая и влажная гангрена имеют вначале общие
, единственная разница в сроках их развития. Сухая гангрена начинается постепенно, медленно, иногда месяцами и годами, а развитие влажной гангрены происходит за часы или в несколько суток. Дальнейшая клиника зависит от вида гангрены – сухой или влажной.
Лечение гангрены
Лечение в зависимости от вида гангрены
Разновидность гангрены
Лечебная тактика
Гангрена, возникшая в результате нарушения кровообращения. В зависимости от состояния пораженной конечности, сначала врач может назначить медикаментозное лечение, направленное на восстановление нормального кровообращения: постельный режим; новокаиновые блокады (обкалывание раствором новокаина) – предотвращают сужение сосудов и нарушение кровообращения; витамины и препараты, улучшающие циркуляцию крови в мелких сосудах; при наличии тромбов – препараты, растворяющие их. По показаниям проводят хирургические вмешательства на сосудах: удаление тромба; удаление атеросклеротической бляшки; наложение нового сообщения между сосудами (шунт); замена пораженного участка сосуда на трансплантат или синтетический протез. Если в тканях уже произошли необратимые изменения – показана ампутация.
Сухая гангрена
Так как сухая гангрена не сопровождается нарушением общего состояния и не представляет опасности для жизни больного, сначала врач придерживается выжидательной тактики. Назначают лечение, направленное на улучшение кровотока. Когда становится видна четкая граница между живой и омертвевшей тканью, проводят ампутацию. Конечность ампутируют немного выше этой границы. Операцию проводят в плановом порядке, то есть заранее назначают ее дату, больного обследуют. Быстро нарастающая влажная гангрена
Влажная гангрена представляет опасность для жизни больного, поэтому ампутация должна быть проведена немедленно, в экстренном порядке. Конечность пересекают выше места поражения гильотинным способом – самым простым и быстрым, когда сразу отсекают все ткани. Назначают антибиотики. Когда рана очищается от инфекции и начинает заживать, делают вторую, пластическую, операцию, закрывают культю. Газовая гангрена
При газовой гангрене хирург проводит «лампасные» (продольные) разрезы в месте поражения. Все омертвевшие и имеющие подозрительный внешний вид ткани удаляют. Раны оставляют открытыми. Их промывают перекисью водорода
Важно обеспечить приток в рану свежего воздуха, так как возбудитель заболевания, — клостридии, — не могут жить и размножаться в присутствии кислорода. Назначают антибиотики, иногда – гипербарическуюоксигенацию (воздействие кислородом под высоким давлением в барокамере)
Если симптомы газовой гангрены быстро нарастают, а состояние больного ухудшается – проводят в экстренном порядке ампутацию для спасения жизни. Гангрена легкого
На ранних этапах проводится лечение гангрены легкого без операции (только в стационаре): Внутривенное введение через капельницу плазмы, кровезаменителей, растворов белков и других растворов, помогающих вывести токсины из организма. Антибиотики. Их можно вводить в виде уколов внутривенно, внутримышечно, непосредственно в бронхи во время бронхоскопии. Противоаллергические препараты. Ингаляции с препаратами, расширяющими просвет бронхов. Витамины. Препараты, уменьшающие свертываемость крови. Препараты, улучшающие дыхание. Иммуномодуляторы. Плазмаферез – очищение плазмы крови при помощи специального аппарата. Возможные исходы после проведенного лечения: Гангрена легкого превращается в абсцесс (гнойник). В этом случае ее можно вылечить без операции (не всегда). В других случаях необходимо хирургическое лечение – удаление части легкого. Гангрена кишечника
Если выявлена гангрена кишечника – необходимо экстренное хирургическое вмешательство. Хирург должен удалить погибший участок кишки. После операции назначают курс мощных антибиотиков.
Причины гангрены
Нарушение кровообращения
Заболевания сердечно-сосудистой системы, которые могут стать причиной гангрены:
- тяжелые патологии сердца, при которых развивается выраженное нарушение кровотока;
- атеросклероз, приводящий к значительному частичному или полному перекрытию просвета сосуда;
- тромбоз сосуда;
- тромбоэмболия – состояние, когда кусок тромба отрывается, переносится с током крови в более мелкий сосуд и закупоривает его;
- облитерирующий эндартериит – заболевание, при котором происходит сужение просвета артерий ног, часто развивается у курильщиков;
- неправильно наложенная гипсовая повязка: если она циркулярная (глухая), то в результате нарастающего отека может произойти сдавливание сосудов и нарушение кровотока;
- слишком долго находящийся на конечности жгут, который был наложен с целью остановки кровотечения;
- длительное сдавливание различными обломками, тяжелыми предметами во время катастроф.
Инфекция
Бактерии-возбудители инфекционной гангрены
- кишечная палочка;
- энтеробактерии;
- протей;
- стрептококки;
- клостридии – бактерии, которые обитают в бескислородных условиях и являются возбудителями газовой гангрены.
Ожоги и отморожения
- температура более +60⁰C – ожоги;
- температура менее -15⁰Cв течение достаточно длительного времени – отморожения;
- удар электрическим током – напоминает ожог, так как в результате прохождения электричества ткани нагреваются, их буквально сжигает;
- химические ожоги кислотами: приводят возникновению сухой гангрены, так как в результате действия кислот белки сворачиваются и становятся нерастворимыми в воде;
- химические ожоги щелочами: приводят к возникновению гангрены, напоминающей влажную (но это не совсем одно и то же), так как под действием кислот ткани размягчаются, в них скапливается большое количество жидкости.
Факторы, которые приводят к возникновению гангрены
- Разрушение тканей и нарушение кровообращения в результате непосредственного действия высокой и низкой температуры, кислот, щелочей, электрического тока.
- Развитие воспаления. Оно нужно для того, чтобы разрушенные ткани могли рассосаться. Но воспалительный процесс может быть настолько сильным, что сам обладает повреждающим действием.
- Присоединение инфекции. Когда ткани разрушены, а защитные силы организма ослаблены, инфекция развивается намного проще.
Симптомы гангрены стопы и пальцев ноги на начальной стадии
 Заболевание начинается динамично, поэтому спутать его с другими патологиями нижних конечностей практически невозможно. Особенно, если диагностику и первичный осмотр проводит опытный врач хирург. На первых этапах развития гангренозного некроза стопы или пальца, симптоматика выглядит следующим образом.
Заболевание начинается динамично, поэтому спутать его с другими патологиями нижних конечностей практически невозможно. Особенно, если диагностику и первичный осмотр проводит опытный врач хирург. На первых этапах развития гангренозного некроза стопы или пальца, симптоматика выглядит следующим образом.
Избыточная отечность
Кожный покров в месте будущего поражения сначала становится увеличенным в размере и отекает. У человека, который не догадывается о возможном начале гангрены (если отсутствовал сам факт получения травмы), складывается впечатление, что он где-то ударился или натер палец тесной обувью. Постепенно отек нарастает и больная часть конечности становится полностью отечной, как после укуса пчелы.
Болевой синдром
По мере прогрессирования воспалительного процесса внутри пальца или же стопы начинает ощущаться боль. Она всегда носит острый характер продолжительного приступа или же несколько секундного прострела. Это говорит о том, что происходит нарыв мягких тканей и в подкожном слое активно скапливается гнойный экссудат.
Повышение температуры
 Практически всегда гангрена вызвана болезнетворными микроорганизмами, которые попали в конечность из окружающей среды вместе с инфицированной водой, частичками пыли, почвы или с грязными руками. Намного реже некроз возникает на фоне таких вторичных патологий, как сахарный диабет или тромбоз магистральных кровеносных сосудов. По мере того, как увеличивается количество микробов и растет их активность, температура тела повышается до 39 градусов по Цельсию и выше. Все зависит от того, какой штамм микрофлоры паразитирует и систематически разрушает мягкие ткани конечности.
Практически всегда гангрена вызвана болезнетворными микроорганизмами, которые попали в конечность из окружающей среды вместе с инфицированной водой, частичками пыли, почвы или с грязными руками. Намного реже некроз возникает на фоне таких вторичных патологий, как сахарный диабет или тромбоз магистральных кровеносных сосудов. По мере того, как увеличивается количество микробов и растет их активность, температура тела повышается до 39 градусов по Цельсию и выше. Все зависит от того, какой штамм микрофлоры паразитирует и систематически разрушает мягкие ткани конечности.
Бледность кожного покрова
Вместе с отеком, первые признаки гангрены пальцев стопы — это неестественно бледный вид эпителиальной поверхности. Нога в области поражения становится словно восковой и безжизненной. Во время пальпации обнаруживается, что пульс отсутствует, кровоснабжения нет, либо оно минимально и зафиксировать его не представляется возможным.
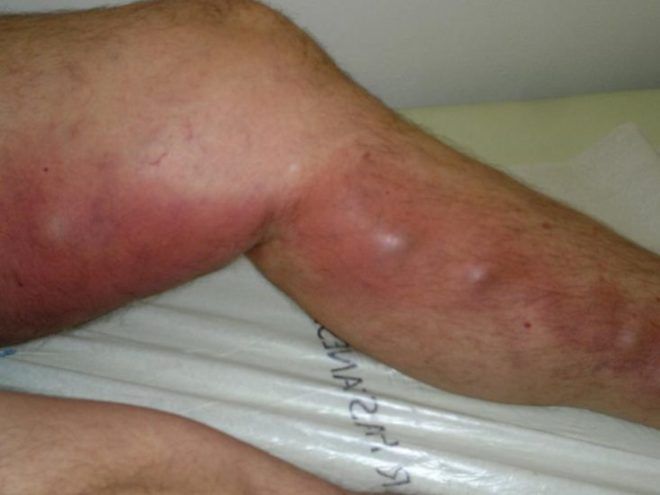
Стремительное изменение цвета
Прежняя бледность начинает меняться на однородный красный оттенок, который покрывает полностью весь палец, либо же стопу. Затем краснота темнеет, становится синюшной и в дальнейшем с каждым днем цвет конечности изменяется только с торону потемнения. Черный оттенок говорит о том, что процесс некроза достиг своего пика и ситуация плачевная.
Вздутие тканей
В подкожном слое больной ноги начинает скапливаться гнойный экссудат, вместе с которым образовывается определенный объем газов. В результате этого палец разносит и он увеличивается в 3-4 раза. Возможно появление язвенного образования, из которого вытекает гной.
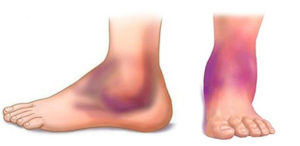 гангрена стопы и пальца ноги на фото
гангрена стопы и пальца ноги на фото
На этой стадии развития болезни первичные симптомы гангрены заканчиваются. Все дальнейшие процессы относятся к более поздним периодам проявления некроза и сопровождаются тяжелой интоксикацией, трупным разложением тканей и другими признаками массовой гибели клеток нижней конечности. Описание гангрены стопы в теории и с тем, что ожидает человека в практической плоскости все же немного отличается.
Когда погибают ткани?
Люди, которые то ли по долгу профессии, то ли по другим обстоятельствам, встречались с гангреной, запомнили ее навсегда. Боль, отек, гниющая плоть, выделение газа (газовая гангрена), очень неприятный запах и черная, как обуглившаяся, мертвая ткань. Неестественный черный цвет «бывших мышечных волокон» указывает на то, что в очаге идет несвойственный живому организму химический процесс: молекулы Hb (гемоглобин) разрушаются, а FeS (сульфид железа) выходит.
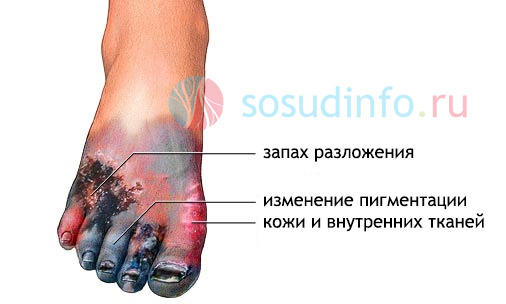
признаки гангрены
Что все-таки становится причиной этого страшного заболевания, какие факторы способствуют его развитию? Предпосылки могут быть разные, поэтому они выделены в отдельные группы.
Воздействие химических и физических факторов:
- Разрывы и размозжение тканей, вызванные обширными травмами;
- Обморожения, как следствие воздействия несвойственных человеку низких температур;
- Глубокие ожоги с повреждением кожных покровов и нижележащих слоев;
- Поражение молнией или электрическим током, когда разряд проходит через тело человека, а на месте выхода ткани сжигаются до черноты;
- Контакт с сильными неорганическими кислотами (концентрированная серная, соляная), которые вызывают коагуляцию белка и расплавляют мышечную ткань.
Как правило, во всех перечисленных случаях развивается влажная гангрена, которая при попадании инфекции может стать газовой.
Влияние инфекционных агентов
Огнестрельные и ножевые ранения, раздавливание тканей в результате травматического воздействия, пролежни и трофические язвы являются открытыми воротами для проникновения инфекции. Ассоциации различных видов патогенных и условно-патогенных микроорганизмов (клостридии, протей, энтерококки, стафилококки, стрептококки, эшерихии), находящихся в ране или попадающих извне, способны вызвать некроз и распад тканей, а стало быть, привести к газовой гангрене.
Сосудистый фактор
Причиной некроза может стать нарушение кровообращения, которое является спутником многих патологических состояний:
- Сахарного диабета;
- Болезни Рейно;
- Атеросклероза;
- Декомпенсации сердечной деятельности;
- Облитерирующего эндартериита;
- Эмболий и тромбозов;
- Длительного спазмирования или механического сдавливания кровеносных сосудов (ущемленная грыжа, несоблюдение правил наложения кровоостанавливающего жгута, тугая повязка);
- Травмирования сосудов.

типичное развитие гангрены из-за сосудистых нарушений
Любые повреждения тканей, сосудов или их стенок, приводящие к нарушению кровотока, способны стать причиной формирования гангрены. Ее дальнейшее течение будет зависеть от многих факторов, в частности, от общего состояния пациента, его физиологии и анатомии, где также берется во внимание различные отклонения от нормы в виде:
- Условий внешней среды (как повышенная, так и пониженная температура), которые могут способствовать развитию некроза;
- Истощения или, наоборот, лишнего веса;
- Болезней обмена веществ (сахарный диабет);
- Глубины атеросклеротического поражения сосудистых стенок;
- Степени анемии, если таковая имеет место;
- Признаков авитаминоза;
- Инфекционных болезней (острых и хронических), поскольку любая инфекция может дать возможность сухой гангрене перейти во влажную.
Эти и другие факторы, естественно, будут усугублять течение патологического процесса.
Причины патологии
Причиной гангрены кишечника является ишемическая болезнь этого органа. Из-за сужения или закупорки сосудов в кишечные ткани перестает поступать кровь. Возникает гипоксия, а затем и некротизация тканей.
Ишемия может быть острой и хронической. В первом случае кровоснабжение прекращается мгновенно из-за внезапной закупорки сосудов. Такая форма болезни отмечается редко и очень быстро приводит к гангрене. Острая ишемия требует экстренной медицинской помощи.
Чаще ишемия развивается постепенно и протекает хронически. Такое нарушение кровоснабжения наблюдается у пожилых пациентов, оно связано с атеросклерозом. В этом случае на начальном этапе еще можно восстановить проходимость сосудов консервативными методами. Однако если уже началась некротизация тканей, то единственным выходом остается операция.
Ишемия чаще всего возникает в результате сердечно-сосудистых нарушений. Ведь кровоснабжение кишечника напрямую зависит от работы сердца и состояния сосудов. Также причинами этого состояния могут стать травмы и патологии органов ЖКТ.

Диагностика гангрены ноги
Заболевание довольно просто диагностируется без использования дополнительного оборудования. Используется несколько методов.
| Метод | Описание | Место проведения, цена |
| Общий опрос | Специалист во время опроса стремиться выявить предположительную причину гангрены, поэтому пациент должен рассказать о хронических заболеваниях и других состояниях, которые перенес на протяжении жизни. | В любой частной и государственной клинике, проводится бесплатно |
| Осмотр пациента и области поражения | Первым этапом будет общий осмотр, измерение температуры тела, АД. После этого врач осматривает кожные покровы и слизистые оболочки. Далее осматривается непосредственно пораженная конечность и определяется степень запущенности состояния. | Также проводится в каждом лечебном учреждении бесплатно. Возможно, в частной клинике потребуется заплатить 200-500 руб. за прием |
| Клиническое и биохимическое исследование крови | Помогает оценить общее состояние пациента и работу внутренних органов. Наличие признаков воспаления. Кровь берется из вены, после чего отправляется в лабораторию. | Стандартные методы, которые проводятся в любой клинике. В частной цена колеблется в пределах 400-600 руб. |
| Бактериологический анализ выделяемого гноя | Образец берется при переходе болезни в некротическую стадию. При сухой гангрене подобный метод не применяется, поскольку рана не выделяет гной. | Проводится везде, цена составляет приблизительно 500 руб. |
| Проба Бете | Проба помогает быстро отличить газовую гангрену от влажной. Проводится на некротической стадии, когда специалист имеет возможность отделить небольшой образец омертвевшей ткани. После этого образец помещают в физиологический раствор. Если он всплывает, то гангрена газовая, если нет – влажная. | Доступна для проведения в любом учреждении, обычно не требует оплаты |
Наиболее эффективным методом диагностирования считается визуальный осмотр и пальпация области поражения. Опытный врач сможет сразу определить степень и форму болезни. При возникновении сомнений проводится проба Бете. Дополнительные аппаратные методики не применяются.
Клиническая картина
Клиническая картина различных видов Г. разнообразна и определяется особенностями анатомической области и органа, в которых развился некроз, объемом поражения и его характером, а также степенью интоксикации организма продуктами распада тканей и бактериальными токсинами.
Гангрeна конечностей встречается сравнительно часто; она может быть сухой и влажной.
Рис. 3. Сухая гангрена стопы.
Рис. 4. Сухая гангрена предплечья и кисти.
Сухая Г. (цветн. рис. 3 и 4) обычно развивается при медленно прогрессирующем нарушении кровообращения конечности и при благоприятном течении поражает часть сегмента конечности, не прогрессирует (ограниченная, или стационарная, Г.). Первым симптомом нарушения кровообращения, предшествующего Г., является сильная боль дистальнее уровня закупорки артерии, ; обусловленная ишемией тканей. Кожные покровы пораженного сегмента становятся сначала бледными, затем приобретают мраморно-синеватый оттенок. Пораженная конечность холоднее здоровой, пульсация периферических артерий отсутствует, нарастают расстройства чувствительности от парестезии до: полной анестезии; функция ее нарушается (см. Облитерирующие поражения сосудов конечностей). Как правило, при нарушении проходимости магистральной артерий имеет место спазм коллатералей, что ускоряет развитие некроза. Г., начинаясь с дистальных отделов конечности, распространяется кверху до уровня полноценного коллатерального кровообращения — границы некротизированных и здоровых тканей. При прекращении распространения Г. демаркационная линия четко очерчена, при продолжающемся распространении омертвения она может иметь расплывчатые границы. При сухой Г. распада погибших тканей и соответственно интоксикации организма не происходит, поэтому общее состояние больного остается удовлетворительным. Однако проникновение гнилостной инфекции в омертвевшие ткани до их полного высыхания может вызвать переход сухой Г. во влажную.
Местные клинические проявления влажной Г. начинаются с побледнения кожных покровов, затем в зоне некроза появляются пятна и фликтены, наполненные сукровичным содержимым. Как и при сухой Г., пораженная конечность холоднее здоровой, пульс на периферических артериях не определяется, отсутствуют чувствительность и движения. Характерны для влажной Г. быстро прогрессирующий отек конечности и отсутствие признаков отграничения процесса. Подвергающиеся гнилостному распаду ткани приобретают тестоватую консистенцию, грязно-серый или черный цвет, зловонный запах.
Влажная Г. всегда сопровождается выраженными общими симптомами: тяжелое общее состояние, вялость, заторможенность больного, тахикардия, снижение АД, высокая температура, нарастающая анемизации и другие признаки интоксикации организма. Демаркационная линия, как правило, не успевает развиться, и больной погибает от интоксикации или сепсиса.
Гангрена внутренних органов всегда бывает влажной. Г. органов брюшной полости (червеобразного отростка, кишки, желчного пузыря) проявляется клин, картиной перитонита (см.). Г. легкого характеризуется выраженной интоксикацией и выделением зловонной гнилостной мокроты, иногда с участками некротизированной легочной ткани (см. Легкие, легочные нагноения).
Гангрена кожи характеризуется образованием единичных или множественных очагов омертвения кожных покровов. Различают сухую и влажную Г. кожи.
Лечение сухой гангрены ноги, стопы и пальца
Терапия патологии данного типа всегда носит радикальный характер. Больному показано хирургическое лечение, которое заключается в ревизии магистральных сосудов, когда произошел их тромбоз и задача врача возобновить стабильное кровоснабжение ноги. Если же заболевание достигло 3, 4 стадии своего развития и сохранение нижней конечности невозможно, то в таком случае пациенту показана гильотинная ампутация с зачисткой краев раны. После этого больной находится под наблюдением врача хирурга и получает терапию сильнодействующими антибиотиками для скорейшего заживления конечности.
Симптомы ишемии
Симптомы нарушения кровоснабжения зависят от разновидности патологии. Если ишемия развивается внезапно и протекает в острой форме, то для нее характерны следующие проявления:
- Появляется сильная боль в брюшной полости. Она локализуется в области пупка или правой верхней части живота.
- Возникает тошнота и рвота из-за нарушения переваривания пищи.
- Резко усиливается моторика кишечника, появляются частые позывы к дефекации и диарея с примесью крови.
- Возникает лихорадка.

Острая ишемия угрожает жизни больного и требует немедленной врачебной помощи. Примерно через 6 часов после первых проявлений возникают необратимые изменения и начинается гангрена кишечника.
При хронической ишемии симптомы развиваются в течение долгого времени и выражены менее резко:
- Пациента беспокоят приступообразные боли в животе, которые не имеют четкой локализации. Они возникают после еды. В начале заболевания боли купируются приемом спазмолитиков, но в запущенных случаях лекарства уже не помогают.
- У больных вздут живот, из-за повышенного газообразования слышно урчание в брюшной полости.
- Пациента часто беспокоит тошнота и рвота.
- Нарушается процесс дефекации, поносы чередуются с запорами.
- Из-за приступов боли человек не может полноценно питаться. Это приводит к резкому похудению, вплоть до истощения.

Такие симптомы должны быть поводом к немедленному обращению к врачу. Даже медленное течение заболевания чрезвычайно опасно. Хроническое нарушение кровоснабжения может привести к приступу острой ишемии и быстрому развитию гангрены.
Особенности анатомии, кровоснабжения и иннервации рук и ног
Особенности кровоснабжения рук:
- От аорты, – самой крупной артерии, берущей начало от сердца, — справа и слева отходят правая и левая подключичные артерии.
- Достигая подмышечной ямки, подключичная артерия переходит в подмышечную.
- От подмышечной артерии отходит плечевая, кровоснабжающая мышцы и кожу плеча, плечевую кость.
- В области локтевого сустава подмышечная артерия распадается на две ветви: локтевую и лучевую.
- В области кисти на ладонной и тыльной стороне лучевая и локтевая артерии соединяются, образуя арки. От этих арок отходят артерии к каждому пальцу, которые затем распадаются на капилляры.
- Отток крови от руки происходит в верхнюю полую вену.
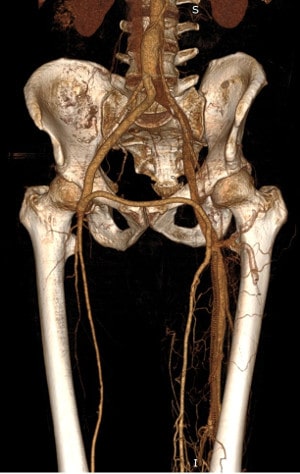
Особенности кровоснабжения ног
- Достигая нижней части живота, аорта, — самая крупная артерия организма, берущая начало от сердца, — разделяется на две подвздошные артерии: правую и левую.
- Правая и левая подвздошные артерии спускаются в таз, где каждая из них делится на внутреннюю и наружную подвздошную артерии.
- Внутренняя подвздошная артерия, как следует из ее названия, остается внутри и кровоснабжает органы таза. А наружная спускается на нижнюю конечность.
- В области бедра наружная подвздошная артерия переходит в бедренную. Здесь она отдает ветви, которые кровоснабжают кожу, мышцы, бедренную кость.
- В области коленного сустава, в подколенной ямке, бедренная артерия переходит в подколенную.
- Затем подколенная артерия делится на две ветви – переднюю и заднюю большеберцовые артерии. Они отдают мелкие ветви, которые кровоснабжают область голени, большеберцовую и малоберцовую кость.
- Затем на стопе конечные отделы большеберцовой и малоберцовой артерий соединяются, образуют сосудистые арки, от которых отходят артерии к пальцам стопы.
- Отток крови от нижних конечностей происходит по системе поверхностных и глубоких вен в нижнюю полую вену.