Эшерихиозы
Содержание:
- Кишечная палочка у ребенка, в моче в мазке, у беременных
- Что за микроб – кишечная палочка
- Особенности возбудителя
- Как попадает кишечная палочка в мочевой пузырь: 3 способа
- Симптомы бактериурии: как распознать болезнь у себя при беременности?
- Причины и факторы риска
- Диета в период лечения
- Эшерихиоз у человека: клинические признаки и симптомы
Кишечная палочка у ребенка, в моче в мазке, у беременных
- Escherichia coli вызывают кишечные инфекции у детей разной степени тяжести. Особенно тяжело заболевание протекает у новорожденных и детей с низкой массой тела. Дети заражаются от больных взрослых или носителей возбудителя. Заболевание начинается остро, температура тела повышается значительно, рвота и водянистый понос желтовато-оранжеватого цвета. Через поврежденную слизистую оболочку тонкого кишечника в кровь попадают токсические продукты. Развивается токсикоз и ацидоз. Диарея и рвота быстро приводят к обезвоживанию организма. Ребенок быстро теряет вес. Если заболевание затягивается, развивается язвенный энтерит или энтероколит, причиной которого является нарушение кровоснабжения кишечника с последующим разрушением его стенки.
- В организме ребенка возникает множество гнойных очагов. Коли-энтерит часто осложняется пневматозом (заполнение газами кишечника), гнойным отитом и пневмонией. Смерть наступает от обезвоживания и токсикоза.
- Бактерии могут попасть в организм новорожденного при родах и стать причиной развития у него менингита.
- Гемолизирующая кишечная палочка у маленьких детей, стариков и женщин в послеродовом периоде (состояние снижения иммунитета), проникая в кровь, способна вызвать нарушение микроциркуляции, формируя гемолико-уремический синдром.
Рис. 5. Поражение кишечника при эшерихиозе.
Кишечная палочка в моче
Бактерии попадают в мочеполовые органы из кишечника, когда не соблюдаются правила гигиены и при анальном половом контакте. Кишечная палочка обладает способностью слипаться с эпителиальными клетками мочевых путей и не вымывается при мочеиспускании. Поэтому для анализа на наличие кишечной палочки берется моча, собранная при катетеризации мочевого пузыря.
Кишечная палочка в моче – еще не признак заболевания. При наличии кишечных палочек в моче и клиники заболевания может регистрироваться патология мочевых путей и почек.
При остром пиелонефрите в 1 мл свежей мочи выявляется не менее 104 кишечных палочек в моче. При остром цистите – не менее 102 в моче и 10 лейкоцитов в 1 мкл мочи.
Рис. 4. Для анализа на наличие кишечной палочки берется моча, собранная при катетеризации мочевого пузыря.
Кишечная палочка в мазке
В половые органы кишечная палочка попадает при несоблюдении правил гигиен, незащищенном анально-вагинальном половом контакте и ношении тесного белья. У мужчин кишечная палочка часто становиться виновником воспаления яичка, его придатков и предстательной железы, у женщин – влагалища, матки и яичников. Мазок на наличие микрофлоры и соскоб слизистой производится из шейки матки и стенок влагалища или уретры. Микроскопия мазка из влагалища позволяет оценить степень воспалительной реакции и выявить возбудителей кандидоза, трихомониаза и гонореи. Наличие лейкоцитов 15 — 20 в поле зрения
Кишечная палочка в мазке – еще не признак заболевания. Наличие кишечных палочек в мазке и клиники заболевания говорит о патологии мочевых путей и почек.
Выделить чистую культуру кишечной палочки трудно из-за наличия в исследовательском материале эшерихий, которые являются составной Вид их колоний похож на колонии при росте патогенных бактерий.
Рис. 5. Микроскопия влагалищного мазка. Большое количество лейкоцитов свидетельствует о воспалении.
Кишечная палочка и беременность
В половые пути беременной женщины кишечные палочки попадают из области заднего прохода. При сборе мочи на наличие бактерий кишечные палочки так же могут попасть в мочу. Наличие кишечных палочек в моче и влагалище еще не значит, что женщина больна. Однако бактерии могут попасть к новорожденному из влагалища женщины при родах и вызвать у него менингит. Иммуноглобулины матери, которым предписано уничтожать патогенные эшерихии, не способны проникать в организм плода через сосуды плаценты.
Анализ мазка из влагалища при беременности является основной диагностической процедурой. Наличие кишечных палочек говорит о фекальном заражении. Перед родами или перед операцией женщину необходимо пролечить.
Что за микроб – кишечная палочка
Бактерия Е. coli, которую нашли в моче, — тревожный звонок. Микроорганизм относят к условно-патогенным. В кишечной микрофлоре здорового человека мирно сосуществует множество бактерий, выполняющих полезную работу. Эта палочка — ее безвредные штаммы — участвует в синтезе витаминов B и K, активно помогает поддерживать обмен веществ, блокирует размножение недружелюбных «собратьев».
При неблагоприятных условиях для организма (например, снижение иммунитета) эта условно-патогенная бактерия превращается во врага. Одни ее штаммы становятся виновниками уретритов, другие — менингита или коли-сепсиса.

Извне проникают опасные разновидности этой кишечной бактерии и вызывают эшерихиозы – инфекции, провоцирующие диарею. Наличие палочки в моче — аномалия, симптом, который нужно устранить как можно быстрее.
Особенности возбудителя
Кишечную палочку (эшерихию) новорожденный получает с молоком матери и при непосредственном контакте с окружающими людьми в первые сутки от момента рождения. На протяжении всей жизни определенные штаммы кишечной палочки постоянно присутствуют на поверхности слизистой кишечника, выполняя определенные полезные функции. Это так называемые комменсалы – обязательные представители собственной нормальной микрофлоры кишечника.
Непатогенные кишечные палочки
Эшерихии в пищеварительном канале выполняют определенные функции:
- препятствуют заселению слизистой ЖКТ патогенными микроорганизмами (микробный антагонизм);
- участвуют в синтезе витаминов группы В и К;
- обеспечивают процессы расщепления, всасывания и переваривания некоторых пищеварительных веществ.
Большое значение играет не только факт присутствия непатогенных штаммов кишечной палочки внутри пищеварительного канала человека, но и ее количество. При снижении количества эшерихий ниже допустимого уровня отмечается ухудшение всех вышеописанных процессов. При затянувшемся процессе формируется дисбактериоз – нарушение микробного соотношения в пищеварительном канале.
Определить качественный и количественный состав микробной флоры человека в кишечнике в целом и кишечной палочки в частности можно с помощью развернутого бактериологического исследования (так называемый анализ кала на дисбактериоз) и копрограммы.
Патогенные виды кишечной палочки
Среди патогенных штаммов кишечной палочки выделяют:
- энтеропатогенные;
- энтеротоксигенные;
- энтероинвазивные;
- энтерогеморрагические.
Обязательно почитайте: Диета при диарее: принципы питания, продукты и меню на неделю Для каждой группы характерна определенная клиническая симптоматика.
Источником инфекции при эшерихиозе может быть как больной человек, так и инфицированное животное. Среди возможных путей передачи на первом месте стоит пищевой, после него контактный и водный.
Энтеропатогенные виды кишечной палочки вызывают развитие энтероколитов (поражения тонкой и толстой кишки) у детей раннего возраста (в том числе и первого года жизни). Источником инфекции является взрослый человек (родственники или чаще всего медицинский персонал), наибольшую значимость имеет так называемый носитель. Передача инфекции осуществляется контактно-бытовым путем (через предметы обихода и медицинский инструментарий).
Энтероинвазивные виды кишечной палочки вызывают острые кишечные нарушения у детей более старшего возраста и у взрослых людей. Источником инфекции также является человек, ведущий путь передачи – пищевой. Среди возможных пищевых факторов передачи инфекции наиболее значимы:
- молочные продукты (кефир, ряженка, творог, простокваша);
- разнообразные салаты;
- мясные продукты (студень, холодец);
- напитки, не подвергающиеся термической обработке (квас, компот, соки в нестерильной таре).
Энтеротоксигенные разновидности кишечной палочки вызывают кишечные расстройства у детей дошкольного возраста. Наиболее распространены в странах с тропическим и субтропическим климатом, поэтому рассматриваются как возможный возбудитель так называемой «диареи путешественников». Наиболее характерный путь передачи – водный, так как для развития клинической симптоматики необходимо проникновение в организм человека достаточно большой дозы патогенного варианта кишечной палочки.
Энтерогемолитические разновидности кишечной палочки изучены меньше. Вызывают поражение пищеварительного канала у взрослых людей. Предполагаемый источник инфекции – крупный рогатый скот, а возможные факторы передачи – продукты животного происхождения, не проходящие достаточную термическую обработку (мясо с кровью, непрожаренный шашлык, молоко некипяченое).
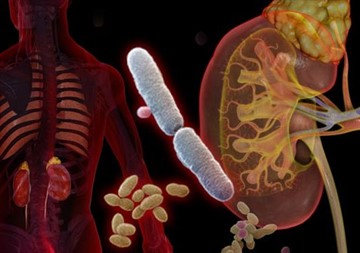
Как попадает кишечная палочка в мочевой пузырь: 3 способа
Кишечная палочка может проникнуть в мочевой пузырь при попадании на внешние половые органы из прямой кишки или из внешней среды. В этом случае бактерии начинают усиленно размножаться, что становится причиной развития цистита, уретрита, вульвовагинита и пиелонефрита у женщин.
Итак, что же такое цистит?
Цистит — это заболевание слизистой оболочки мочевого пузыря, которое носит инфекционно-воспалительный характер.
Каким же образом бактерия попадает в мочеиспускательный канал, а затем и в мочевой пузырь? Давайте рассмотрим самые частые способы.
- Небезопасный секс. Это самый частый способ инфицирования мочеполовой системы. Вероятность инфицирования мочеиспускательного канала у женщин и мужчин возрастает при незащищенном сексе. Этот факт подтверждает и статистика, которая гласит о том, что женщины, достигшие детородного возраста и ведущие активную половую жизнь, страдают циститами чаще, чем дети и подростки.
- Загрязненные водоемы и земля. Кишечная палочка может долго жить и сохранять способность к размножению в окружающей среде — почве и водоемах. Поэтому попасть в мочевые пути, а затем и в мочевой пузырь может при купании в грязном водоеме или прикосновении гениталиями к загрязненной земле.
- Пренебрежение правилами гигиены. Обычно с появлением кишечной палочки в моче сталкиваются женщины, что обусловлено особенностями строения половых органов. Проникновению патогенных бактерий в уретру способствует также неправильное выполнение гигиенических процедур и ношение тесного синтетического нижнего белья.
Но, несмотря на все эти способы, обязательно нужно учесть то, что инфекции нижних мочевых путей имеют четко выраженные гендерные различия: в возрасте до 55 лет значительно чаще болеют женщины, и лишь в более старшем возрасте отмечается выравнивание пропорции.
Поэтому, можно сделать вывод о том, что женщины имеют выше риск «подхватить» данное заболевание, чем мужчины.
Однако, не все так уж страшно, как кажется на первый взгляд.
Когда бактерия попадает в мочевые пути, она может естественным способом выходить при мочеиспускании. Но при наличии определенных условий бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь.
Вот о них мы и поговорим дальше.
Условия, которые увеличивают риск попадания инфекции в мочевой пузырь:
- редкое опорожнение мочевого пузыря (реже 1 раза в 3 часа), в том числе при аномалиях развития органов мочевыделительной системы, и сопутствующих заболеваниях мочеполовой системы.
- сдавливание мочевого пузыря во время беременности.
- сахарный диабет, который влияет на состав мочи.
- инфицирование мочеполовых путей другими микроорганизмами, так как микробы из половых органов беспрепятственно проникают в мочевой пузырь.
- гормональные изменения в организме, так как даже незначительные колебания половых гормонов и гормонов надпочечников могут вызвать нарушение слизистой мочевого пузыря и как следствие плохую устойчивость к микробам.
В том числе гормональные изменения во время беременности, в период грудного вскармливания и в период менопаузы в связи с понижением уровня эстрадиола в организме.
- прием любых комбинированных оральных контрацептивов (КОК), которые также вызывают гормональный дисбаланс и снижение уровня эстрогена, со всеми вытекающими последствиями, в виде сильнейшего истощающего воздействия на все слизистые в организме и слизистую мочевого пузыря в том числе, тем самым увеличивая риск развития мочеполовых инфекций.
- использование женщинами вагинальных колпачков, внутриматочных спиралей, противозачаточного кольца в качестве средства контрацепции.
- использование искусственных смазок с контрацептивным эффектом, мыла для подмываний, пены для ванной. Всё это делает половые органы беззащитными перед инфекцией, поскольку нарушает кислотный баланс влагалища, естественную микрофлору урогенитальных путей и раздражает вход в мочеиспускательный канал.
- снижение местного и общего иммунитета, стресс, хронические заболевания.
- изменение и повреждение слизистой оболочки мочеиспускательного канала при лучевой терапии.
- расположение уретры глубоко во влагалище (влагалищная эктопия уретры).
- чрезмерная подвижность уретры во время полового акта (гипермобильность уретры).
- перенесенные операции на мочеполовых органах и органах малого таза.
- агрессивный половой акт, вызывающий микротрещинки слизистой.
Если вы обнаружили у себя данные условия, то помните о том, что это может стать причиной появления у вас цистита. Поэтому, будьте осторожнее и внимательней к своему здоровью.
А мы идем дальше и рассмотрим следующую тему — какие виды кишечных палочек существуют.
Симптомы бактериурии: как распознать болезнь у себя при беременности?
Не редко заражение протекает бессимптомно, поэтому девушка может даже не догадываться о своем состоянии. Чтобы исключить любые риски, врачи рекомендуют вовремя 9-месячного периода сдавать посев мочи для выявления бактерии.
Кроме того, в больницу нужно обратиться, если наблюдаются следующие симптомы:
- сильная слабость;
- лихорадка;
- случаи недержания;
- частые позывы к мочеиспусканию;
- боли в области почек или пояснице;
- специфический запах мочи;
- болезненность во время мочеиспускания;
- зуд и дискомфорт в интимной зоне.
Развиться инфекция мочевыводящих путей может в случае очень слабого иммунитета беременной. Если же он достаточно сильный, то признаки могут быть слабо выраженными без последующего ухудшения состояния пациентки.
Причины и факторы риска
Как известно, присутствие Escherichia coli в организме человека является естественным, и большинство штаммов кишечной палочки безвредны. Итак, как человек инфицируется Escherichia coli?
Проблема заключается в том, что некоторые из них вырабатывают токсин, который повреждает слизистую оболочку тонкой кишки, изменяет естественную динамику кишечной системы и вызывает ряд неприятных симптомов.
Пищевое отравление, которое является основным типом инфекции, вызываемой бактериями Escherichia coli, может происходить главным образом через:
– Употребление загрязненной воды.
Питьевая вода, зараженная штаммами кишечной палочки, может быть причиной инфекций. Всегда используйте очищенную и отфильтрованную воду и будьте особенно осторожны с водой, когда путешествуете в места, где вы не знаете, откуда берется вода.
Обработанная вода обычно проходит процессы, которые убивают кишечную палочку, но вспышки загрязнения могут все еще происходить из-за неисправности системы очистки. В местах, где нет основных санитарных условий, риск заражения Escherichia coli еще выше, потому что фекалии человека и животных могут загрязнять воды, которые не имеют адекватной очистки.
Также важно избегать купания в местах, где вода не подходит для купания, так как это увеличивает риск загрязнения. – Загрязненная пища
– Загрязненная пища.

Некоторые продукты могут содержать штаммы Escherichia coli. Основными источниками загрязнения пищи являются недоваренное мясо (особенно недоваренный говяжий фарш), непастеризованное молоко, сидр, сыр, соки, сырые овощи и ростки.
Говяжий фарш представляет опасность, поскольку при его обработке бактерии E. coli, обнаруженные в кишечнике крупного рогатого скота, могут проникать в мясо. Другим примером загрязнения является непастеризованное молоко. В этом случае существует риск того, что бактерии Escherichia coli загрязнят оборудование, используемое для доения молока.
Кроме того, повара или люди, которые работают в ресторанах и не следуют правилам гигиены рук, могут распространять инфекцию среди клиентов
Вот почему очень важно посещать рестораны, в которых соблюдаются правила гигиены, и которые знают, как правильно хранить, чистить и обрабатывать пищу
– Контакт с зараженными людьми.
Escherichia coli передается. Таким образом, инфекция может распространяться при контакте с человеком, который уже заражен бактериями. В идеале следует соблюдать правила гигиены рук и избегать совместного использования полотенца, очков, столовых приборов и других предметов личного пользования с больными людьми во избежание загрязнения.
– Контакт с зараженными животными.
Контакт с животными, особенно с их фекалиями, может привести к распространению бактерий, таких как кишечная палочка. Таким образом, всегда рекомендуется хорошо мыть руки после прямого контакта с любым типом животного.
Факторы риска
Некоторые факторы риска могут увеличить вероятность заражения человека кишечной палочкой. Эти факторы включают:
- Наличие ослабленной иммунной системы. Люди, страдающие от СПИДа или аутоиммунных заболеваний, кроме тех, кто принимает иммуносупрессивные препараты или химиотерапию, имеют более хрупкую иммунную систему, чем другие люди. Это способствует заражению бактерией Escherichia coli и повышает риск осложнений;
- Будучи маленьким ребенком или пожилым: у маленьких детей и старых людей слабая иммунная система, что также увеличивает вероятность заражения и осложнений;
- Снижение кислотности желудка: люди, которые перенесли какую-либо форму желудочной хирургии или используют препараты, которые снижают кислотность желудка, имеют более высокий риск заражения инфекциями;
- Пищевые привычки: прием сырого мяса, непастеризованных напитков и сыров из сырого молока может увеличить риск заражения.
Диета в период лечения
В период острого течения кишечной инфекции показано соблюдение щадящей диеты. Из рациона больного полностью исключаются жареные, острые, жирные блюда, а также маринованные и консервированные продукты. До выздоровления необходимо отказаться от молочных и кисломолочных продуктов, так как молочный сахар является отличной питательной средой для кишечной палочки.
Фрукты и овощи следует употреблять в пюреобразном или запеченном состоянии. Это необходимо, чтобы исключить травмирование воспаленных слизистых оболочек кишечника грубыми пищевыми волокнами, которые в большом количестве содержатся в этой группе продуктов.

Печеные яблоки
Под запретом также следующие блюда и продукты:
- семечки и орехи;
- газированные напитки;
- шоколад и продукты с добавлением масла какао;
- кондитерские изделия;
- спиртные напитки;
- колбасные изделия;
- сало;
- сливочное масло;
- рыбные и мясные консервы.

Консервация на период лечения под запретом
Придерживаться щадящей диеты необходимо минимум 10 дней.
Эшерихиоз у человека: клинические признаки и симптомы
Эшерихиоз у человека может протекать в нескольких клинических формах, симптомы которых зависят от того, какой именно штамм кишечной палочки проник в желудочно-кишечный тракт. Всего выделяют четыре основные формы эшерихиоза.
Энтеротоксигенная форма (диарея путешественников)
Это достаточно распространенная форма заболевания, проявляющаяся острым кишечным расстройством и интенсивной диареей. Период инкубации возбудителя может составлять от 10 часов до 3 суток, при этом выраженной интоксикации у больного не наблюдается. Энтеротоксигенная форма эшерихиоза часто возникает при переезде на новое место жительства (при условии резкой смены климатических и экологических условий), а также в период отдыха в странах с южным климатом, расположенных на морских побережьях.
Основными признаками энтеротоксигенной инфекции являются:
-
частый (до 15-20 раз в день), обильный водянистый стул без резкого запаха;
- незначительное повышение температуры в пределах субфебрильных показателей (до 37,5°С-37,8°С);
-
разлитые схваткообразные боли в животе;
- сильная тошнота, которая может переходить в рвоту после употребления даже незначительного количества пищи (рвотные массы могут иметь вид мутной жидкости белого цвета);
-
сильное урчание и бурление в животе.
Клиника острого живота при данной форме эшерихиоза отсутствует. При пальпации отмечается вздутие, напряжение мышц брюшного пресса, болезненность слабая или умеренная.
Средства для пероральной регидратации
Энтероинвазивная форма
Энтероинвазивный эшерихиоз отличается энтеротоксигенной формы тем, что в воспалительный процесс часто вовлекается толстый кишечник (при энтеротоксигенной инфекции поражаются только слизистые оболочки тонкой кишки), а сама болезнь проходит с выраженной интоксикацией и значительным ухудшением самочувствия. Температура тела поднимается до 38°С-39°С, появляется выраженная слабость, сонливость, головная боль. Рвота – обильная и многократная. Больной полностью отказывается от еды из-за сильной тошноты. Период инкубации Escherichia coli составляет не более 2 дней, в некоторых случаях первые симптомы появляются уже через 6-8 часов после заражения.
Энтероинвазивный эшерихиоз
Клиническими признаками энтероинвазивного эшерихиоза являются:
- лихорадочный синдром (озноб сменяется жаром, потоотделение усиливается, температура поднимается до фебрильных показателей);
- водянистая диарея до 8-12 раз в день;
- кишечные колики и спазмы;
- уплотнение стенок и болезненность в месте проекции толстого кишечника, которые определяются при пальпации.
Септическая форма
Данный вид эшерихиоза характерен для детей в возрасте до 1 года. После инфицирования у ребенка быстро нарастает интенсивность интоксикационного синдрома, который связан с попаданием инфекции в системный кровоток и развитием острой воспалительной реакции (сепсиса). Септический эшерихиоз в 80 % случаев диагностируется у ослабленных, недоношенных младенцев, и детей, родившихся в результате многоплодной беременности. Высокие риски развития сепсиса, связанного с попаданием в кровь патогенных штаммов кишечной палочки, у новорожденных в первые недели жизни.
Септическая форма эшерихиоза наблюдается у новорожденных и детей до года
У детей старшего возраста заражение протекает в форме кишечного колита, энтерита и смешанных форм (энтероколит).
Признаки септической инфекции у младенцев обычно следующие:
- повышение температуры тела;
- медленный набор веса и отставание в росте;
- частые и обильные срыгивания;
- фонтанирующая рвота в перерывах между кормлениями или сразу после употребления грудного молока или молочной смеси.
Частая рвота и срыгивания — признаки инфекции
Какие-либо кишечные симптомы у младенцев до 12 месяцев могут отсутствовать, хотя у 17% младенцев отмечается расстройство стула и учащение количества испражнений до 8-10 раз в день. При обследовании выявляются множественные очаги скопления гнойного экссудата.
Паракишечная форма
Эта разновидность эшерихиоза вызывается, как правило, невирулентными формами кишечной палочки при их проникновении из кишечника в другие органы и полости. Симптомы в этом случае будут характерными для заболевания, которое развивается в зависимости от локализации патологического процесса.