Экстрапирамидные расстройства. виды, признаки и причины неконтролируемых мышечных спазмов и дистоний
Содержание:
- Гиперкинезы, или поражение неостриатума
- Патогенез
- Как лечат экстрапирамидные симптомы?
- Работа корково-ядерного пути
- Миоклонические синдромы
- Постановка диагноза и принципы лечения
- Начало и окончание пирамидных путей
- Экстрапирамидные расстройства. Виды, признаки и причины неконтролируемых мышечных спазмов и дистоний
- Паркинсонизм
- Этиологическая классификация экстрапирамидных расстройств
- Стриатум и паллидум: различия
- На какие делятся проводящие пути по: направлению, функции, длине, локализации и по значимости?
Гиперкинезы, или поражение неостриатума
Представляем вторую, большую группу подкорковых или субкортикальных расстройств, в основе которых лежит избыточная двигательная активность. Кроме поражения полосатого тела, возможно также поражение самой древней структуры – бледного шара. В результате возникает паллидарный синдром, который иногда носит название стриопаллидарного.
Морфологически эти заболевания представляют собой ситуации, при которых влияние полосатого тела на «подчиненные структуры» резко ослабевают, и происходит самая разнообразная циркуляция двигательных импульсов, пока не произойдет спонтанное затухание сигнала. Основными представителями заболеваний этой группы являются:
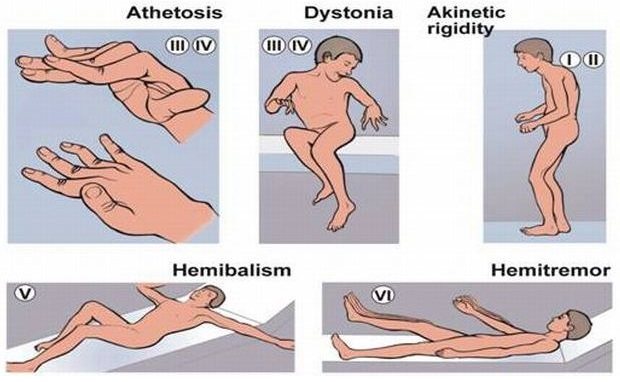
Атетоз.
Это заболевание возникает, когда гибнет сеть мелких нейронов в полосатых телах и замещается глиальными рубцами. В результате у пациента возникают причудливые, червеобразные и крайне вычурные движения. Есть наклонность переразгибать, «заламывать» пальцы. Кроме этого, возникают гримасы языка и мимических мышц, может появляться смех или плач;
Торсионный спазм или торсионная дистония.
Это не что иное, как атетоз мышц туловища. Движения при этом не менее причудливы и напоминают извивающиеся. Говоря образно, это «вхождение штопора в бутылку». У таких больных вследствие этого очень затруднена походка. Дистоническая двигательная активность есть не что иное, как ритмические спазмы мышц агонистов – антагонистов.
Здесь следует сделать отступление, после которого может стать ясным сама физическая основа всех насильственных телодвижений. В норме, после сокращения, мышца просто расслабляется и переходит в состояние покоя. Но в данном случае, тормозные влияния блокированы. Мышца не может просто расслабиться. И, чтобы хоть как-то заменить полное расслабление, возникает поочередное сокращение мышц агонистов – антагонистов, «тянущих» в противоположные стороны.
Вторым вариантом гиперкинеза, при котором поражается скорлупа и центральномедианное таламическое ядро, является спастическая кривошея. Часто поражается грудинно-ключично-сосцевидная и трапециевидная мышца. В результате возникают движения, непроизвольные и медленные, которые тянут и поворачивают голову вбок и вниз. Часто ее нужно поддерживать рукой.
Хорея.
Это интересный подкорковый синдром, который проявляется быстрыми, совершенно хаотическими движениями в мышцах, которые очень напоминают произвольные. Простому человеку даже трудно понять, что его не разыгрывают и перед ним не «придуриваются». При хорее возникает танцующая, подпрыгивающая походка, гримасничанье. Наибольшее значение имеет хорея Гентингтона, как серьезное, неизлечимое и приводящее к смерти заболевание. Ему посвящена отдельная статья.
В некоторых случаях возникают отдельные и непроизвольные сокращения отдельных мышц и целых групп, но без движения. Тогда речь идет о миоклонии. В ее возникновении большую роль играет разрушение нормальных связей мозжечка с красными ядрами;
Баллизм, гемибаллизм.
Внешне напоминает спортивную разминку дискобола, который, перед тем, как бросить диск, производит ряд быстрых, размашистых движений, в которых участвует крупная мускулатура таза и плеч. Часто проявляется на одной стороне тела и тогда называется «гемибаллизм». При этом разрушаются связи бледного шара с одним из субталамических ядер (ядра Льюиса) и гиперкинез возникает на стороне, противоположной очагу поражения.
Вместо заключения
Мы рассмотрели лишь немногие, самые основные экстрапирамидные расстройства. В стороне остались тики, лекарственные гиперкинезы, многие виды тремора, лицевые спазмы и блефароспазм, болезнь Туретта. В некоторых случаях даже профессионалам сложно выявить точный диагноз, и тогда можно выставить «экстрапирамидное и двигательное расстройство неуточненное», поскольку эта возможность есть в МКБ-10.
Лечение этих заболеваний представляет собой серьезную проблему. Если учесть, что многие из субкортикальных заболеваний связаны с деменцией, то в арсенале врачей должны быть самые разнообразные препараты. К сожалению, очень редко удается полностью избавиться от клиники экстрапирамидных расстройств, даже при комбинации терапевтических и нейрохирургических методов. Но в настоящее время появляются новые и перспективные средства. В одной из следующих статей мы обязательно расскажем об этих препаратах, за которыми, несомненно, большое будущее.
Патогенез
До сих пор точных причин возникновения осложнений не названо врачами. Есть мнение, что из-за приема нейролептиков происходит блокада дофаминовых рецепторов в нигростриарном пути, она в свою очередь вызывает дисбаланс нейротрансмиттеров (нейромедиаторов), при этом повреждаются базальные ганглии и нарушаются подкорково-таламические связи. Нейролептики проникают в клеточный мембраны, встраиваясь внутрь них, нарушая энергетическое равновесие нейронов. Развивается компенсаторный механизм ускорения процесса метаболизма дофамина в соответствующих структурах головного мозга (кора мозга, стриатум, прилежащее ядро).
Иными словами, происходит серьезное нарушение работы ЦНС, в результате чего нарушается двигательная активность человека – возникает мышечный тремор (дрожание), возникает гипертонус мышц. Человек совершает непроизвольные движения, наблюдается мышечная спастика. Двигательная активность становится избыточной, появляется неусидчивость и постоянное стремление к движению. Либо наоборот, происходит замедление движений, как, например, в случае с паркинсонизмом, изолированной акинезией.
Как лечат экстрапирамидные симптомы?
Лечение экстрапирамидных симптомов может быть трудным. Лекарства могут иметь разные побочные эффекты и по-разному влияют на людей. Невозможно предсказать вашу реакцию.
Часто единственный метод лечения — это попробовать разные лекарства или более низкие дозы, чтобы увидеть, какие из них принесут наибольшее облегчение с наименьшими побочными эффектами. В зависимости от ваших симптомов вам также могут назначить другой тип лекарства вместе с нейролептиком для их лечения.
Никогда не следует корректировать или изменять дозу лекарства без рекомендации врача.
Изменение дозы или приема лекарства может привести к появлению других симптомов. Отметьте и сообщите своему врачу о любых нежелательных или неприятных побочных эффектах.
Если вам прописали меньшую дозу нейролептика, сообщите своему врачу или терапевту, если у вас начнутся симптомы психоза или другие симптомы, для лечения которых предназначено ваше лекарство.
Если вы начинаете испытывать галлюцинации, бред или другие неприятные симптомы, немедленно обратитесь за помощью. Эти симптомы могут увеличить риск причинения вреда себе или кому-то еще, поэтому ваш врач может попробовать другой подход к лечению.
Если вы испытываете дистресс в результате экстрапирамидных симптомов, поговорите со своим терапевтом. Терапия не может напрямую бороться с побочными эффектами, но ваш терапевт может предложить поддержку и способы справиться, когда симптомы влияют на вашу повседневную жизнь или приводят к стрессу.
Работа корково-ядерного пути
Кортико-нуклеарный или корково-ядерный пирамидный путь обслуживает практически все нервы. Исключение составляют особо чувствительные нервы – обонятельные и зрительные. Пучки, которые уже разделились, огибают внутреннюю капсулу с плотно лежащими проводниками. Здесь сосредоточена наивысшая концентрация сети кабелей головного мозга. Внутренняя капсула является небольшой полосой, которая расположена в белом веществе. Базальные ганглии ее окружают. В ней имеется так называемое «бедро» и «колено». «Бедра» сначала отклоняются, затем происходит их соединение. Это и есть «колено». Пройдя путь до ядер черепно-мозговых нервов, импульс двигается дальше и при помощи отдельных нервов направляется к мышцам. Здесь также происходит перекрещивание пучков, и движения проводятся по противоположной стороне. Но только их часть проходит контрлатеральным способом, а другая часть – ипсилатеральным.
Анатомия пирамидных путей уникальна. Главным пучком производятся движения рук и ног. Через затылочное отверстие он выходит, при этом плотность и толщина его увеличивается. Аксоны покидают внутреннюю капсулу, затем входят в середину ножек мозга, после чего спускаются в мост. Здесь они окружены ядрами моста, волокнами ретикулярной формации и иными образованиями.
После чего покидают мост и вступают в продолговатый мозг. Так у пирамидных трактов появляется видимость. Это удлиненные и перевернутые пирамиды, расположенные в симметрии от центра. Отсюда и название — проводящие пирамидные пути головного мозга.
Миоклонические синдромы
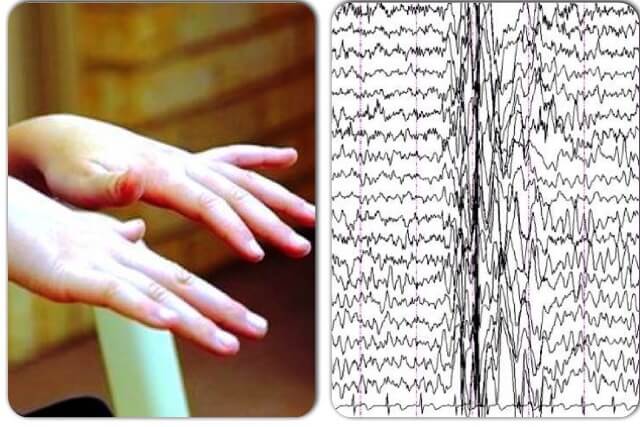
Кортикальный миоклонус характеризуется внезапным подергивание мышц лица и конечностей.
Этиологически, как правило, обусловлен метаболически (например, уремией), токсически, фармакологически (в частности, противосудорожными препаратами, Клозапином, трициклическими антидепрессантами и т.д.), сопровождают воспаления головного мозга (болезнь Крейтцфельда-Якоба, подострый склерозирующий панэнцефалит).
Подергивания вызываются, в основном, соместетическими и визуальными стимулами, как правило, нерегулярные во времени, но могут иметь ритмический характер и имитировать тремор.
Сегментный спинной миоклонус затрагивает конечности и туловище. Является проявлением травматической, инфекционной, неопластической или демиелинизирующей миелопатии.
Другие единицы миоклонуса:
- физиологический – проявляется спорадическим подергиванием мышц во время сна, в состоянии тревоги, после физического напряжения; другой формой является икота (миоклонус диафрагмы);
- эссенциальный – характерен неизвестными причинами, является наследственным или спорадическим;
- эпилептический (форма кортикальной миоклонии) – является частью некоторых эпилептических синдромов (миоклонических приступов, эпилепсии Кожевникова, прогрессивных миоклонических эпилепсий);
- миоклонус действия вызывается или усиливается свободным движением, и является проявлением очагового поражения головного мозга, как правило, травматического или сосудистого происхождения.
Лечение
При кортикальном (эпилептическом) миоклонусе препаратом первого выбора является Пирацетам (8-20 г в день первоначально, впоследствии 1-3 г в день) или Леветирацетам (первоначально 250 мг в день, увеличивая дозу на 500 мг в неделю, максимальная доза – 3 г) в сочетании с противоэпилептическими препаратами: Клоназепамом, Вальпроатом и Примидоном.
В случае подкоркового миоклонуса используется сочетание Клоназепама с Вальпроатом или Примидоном.
При спинальной форме может быть эффективным Клоназепам и ботулинический токсин.
Постановка диагноза и принципы лечения
В виду того, что к экстрапирамидным расстройствам относится очень много различных заболеваний и синдромов, диагностика для каждого конкретного случая может назначаться совершенно разная. Чаще всего больному назначается:
- исследование крови и мочи (токсикологическое);
- исследование офтальмологическое;
- исследование ликвора;
- генетическое;
- электрофизиологическое;
- нейропсихологическое тестирование;
- стабилография;
- биопсия мышц, слизистых оболочек, кожи, нерва и тканей мозга.
Лечение экстрапирамидных расстройств, в первую очередь, направлено на избавление от основного заболевания. Но, в большинстве случаев, применяется симптоматическая терапия. Лечение производится антихолинергическими препаратами, антиоксидантами, ноотропными и общеукрепляющими средствами, адреноблокаторами. Часто специалисты прибегают и к нейрохирургии.
В случаях с локальной дистонией применяются подкожные инъекции нейротоксина. Курс лечения 3-4 процедуры. Результат держится 3 месяца.
Начало и окончание пирамидных путей
Разберемся, где берет начало пирамидный путь? Начало его расположено в прецентральной извилине. Если быть точнее, то в этой извилине имеется особое поле, проецирующееся вдоль нее по направлению снизу вверх.
Эта полоса называется цитоархитектоническим полем № 4 Бродмана. Расположение гигантских пирамидных клеток Беца имеется здесь. (Владимир Беце – русский гистолог и анатом, открыл данные клетки в 1874 году). Они генерируют импульсы, при помощи которых производятся точные и целенаправленные движения.
Где оканчивается пирамидная система? Конец пирамидных путей находится в спинном мозге (в его передних рогах), уровни при этом различны – начиная от шеи и заканчивая крестцом. Здесь происходит переключение на большие мотонейроны, окончание которых располагается в нервно-мышечном соединении. Медиатором ацетилхолином подается сигнал мышцам сокращаться. В этом состоит суть работы пирамидного пути. Далее будет подробно рассмотрена анатомия и организация структур корково-спинномозгового пути, уровни при этом будут описаны различные.
Экстрапирамидные расстройства. Виды, признаки и причины неконтролируемых мышечных спазмов и дистоний

Экстрапирамидные расстройства представляют собой нарушения мышечного тонуса, что отражается на двигательной активности.
Движения могут быть навязчивыми, неконтролируемыми или, наоборот, невыполнимыми (хотя ранее не составляли никаких затруднений). Тяжесть этих нарушений варьирует от небольших тиков и парезов до постоянного дрожания или навязчивого произвольного сокращения группы мышц.
2.Причины заболевания
Причина этих расстройств связана с поражением экстрапирамидной системы головного мозга и нейромедиаторным дисбалансом. Экстрапирамидная часть мозга обеспечивает контроль позы, плавность движений, их соответствие задуманному действию. Точность, скорость и координация работы разных групп мышц также управляется этой системой.
Довольно часто экстрапирамидные расстройства возникают как побочный эффект от приёма нейролептических препаратов. Лекарственные экстрапирамидные расстройства могут наблюдаться также при приёме антидепрессантов, антагонистов кальция, противоаритмических препаратов и лекарств, назначаемых при болезни Паркинсона.
Побочное действие этих препаратов может возникать в первые дни лечения или как следствие продолжительного регулярного приёма (соответственно, «ранние» и «поздние» медикаментозные расстройства). Поздние экстрапирамидные расстройства могут развиться даже после отмены препарата и быть необратимыми.
Экстрапирамидные расстройства в значительной степени снижают качество жизни пациентов, резко ограничивая социальную активность. Психологический статус характеризуется тревожностью, чувством неполноценности, когнитивными расстройствами, замкнутостью, потерей интереса к внешнему миру и серьёзными переживаниями одиночества.
Аметоз
Этот вид расстройства чаще всего проявляется в кистях рук и мышцах лица. Характерны медленные извивающиеся движения пальцев, которые выглядят как червеобразные и лишённые костей.
На лице могут наблюдаться подёргивания губ и языка, искривление и асимметрия. Лицевые мышцы поочерёдно напрягаются и расслабляются.
Такие нарушения могут быть следствием родовой травмы, энцефалита, сифилиса и черепно-мозговых травм.
Хорея
Эта разновидность расстройств проявляется беспорядочными неритмичными движениями всего тела. При этом для мышц туловища и конечностей характерно снижение тонуса.
Торсионный спазм
Сочетание дистонии мышц туловища со спазмами, вплоть до полного замирания всего тела. Расстройство этого типа начинается с мышц шеи, которые непроизвольно поворачивают голову в сторону.
Такая торсионная кривошея может развиться, охватывая другие группы мышц.
В некоторых случаях наблюдается «писчий спазм» – во время письма или даже при попытке придать пальцам «пишущее» положение наступает спазм кисти из-за гипертонуса в пальцах.
Тик
Непроизвольные повторяющиеся сокращения определённых мышц (чаще лица или шеи). Этот расстройство может варьировать от подёргивания века до навязчивых сморщиваний, подмигиваний, запрокидывания головы, подёргивания плечом. Как правило, стрессогенные ситуации, волнение усиливают проявление этого вида экстрапирамидных расстройств.
Гемибаллизм
Наблюдаются размашистые односторонние движения конечностей, напоминающие подбрасывание или попытку сделать хватательное движение. Этот вид навязчивых движений чаще всего развивается на фоне инфекционного поражения мозга (туберкулёз, сифилис, энцефалит). Также может иметь место при тяжёлых сосудистых нарушениях и метастазировании в мозг.
Тремор
Дрожание рук, тремор головы. При попытке сделать точное движение амплитуда и частота движений нарастают с повышением концентрации на объекте. При некоторых формах (болезнь Паркинсона) наблюдается «тремор покоя» – дрожание возникает при статическом положении, а во время движения не проявляется.
Лицевой гемиспазм
Спазм половины лица, включая язык, глаз и шею. Этот вид может сопровождаться издаваемыми звуками наподобие смеха, плача, вскрикиваний.
Перечисленные виды экстрапирамидных расстройств чаще всего сочетаются друг с другом в разных комбинациях и входят в симптомокомплекс серьёзных заболеваний наследственного или приобретённого генеза.
Грубые нарушения обмена веществ и мозгового кровообращения, травмы, нейроинфекции приводят к мышечным спазмам и дистонии.
Любые изменения тонуса и потеря контроля над движениями могут быть проявлением тяжёлых нарушений мозга и требуют немедленного обращения к невропатологу.
Паркинсонизм
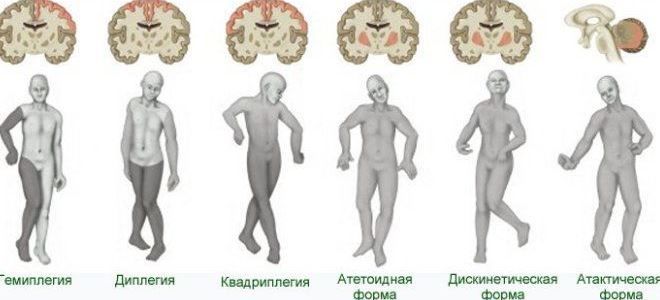
На первый взгляд, если экстрапирамидная нервная система «заведует» бессознательными движениями, то экстрапирамидные расстройства должны выражаться в двигательных нарушениях. При поражении пирамидных путей возникает паралич. В том случае, если он полный, и никакие движения невозможны, он называется плегией, а при частично сохраненной функции неврологи его именуют парезом. А как выглядит «бессознательный паралич»? На первый взгляд, это явление просто невозможно представить. Но, оказывается, есть такая экстрапирамидная патология, как «дрожательный паралич», или болезнь Паркинсона. Наверное, все слышали такой неврологический диагноз.
Паркинсонизм возникает если нейроны, находящиеся в чёрной субстанции, теряют пигмент меланин. В результате возникает их дегенерация, начинается потеря дофамина. Этот же процесс происходит и в полосатом теле. Чаще всего, ЭПС (экстрапирамидная симптоматика) появляется симметрично и по неизвестной причине. Это и есть болезнь Паркинсона. Но иногда экстрапирамидная недостаточность возникает и с одной стороны. Это бывает, когда, например, есть причина: кровоизлияние или тромбоз соответствующих сосудов (инсульт). В итоге развивается вторичный паркинсонизм, причем на противоположной стороне тела.
К сожалению, каждый третий случай паркинсонизма является лекарственным и связан со злоупотреблением нейролептиками, в связи с развитием нейролептического синдрома. Часто это возникает у наркоманов и токсикоманов, которые употребляют аминазин, галоперидол и другие препараты, не зная о последствиях.
Клиника
Наверное, тем людям, которые хотят понять, что такое экстрапирамидные нарушения движений, нужно показывать пациента с болезнью Паркинсона. Конечно, он не будет танцевать и подпрыгивать, как при хорее, его лицо не исказит насильственный смех, а пальцы не будут совершать причудливые и червеобразные движения, как при атетозе. Но, по совокупности клинических признаков, именно паркинсонизм изучается студентами в первую очередь. Судите сами. Характерными клиническими и неврологическими признаками паркинсонизма являются:
- акинезия (обеднение всех сознательных движений, полное отсутствие жестикуляции);
- пропульсия, ретропульсия, латеропульсия. Больной с очень большим затруднением начинает движение, а начав, не может его закончить. Его последние шаги, соответственно, направлены вперед, назад или вбок;
- амимия, гипомимия (маскообразное лицо), на котором просто «живут» подвижные глаза. Больной паркинсонизмом не теряет подвижности глазодвигательных мышц, и в них не возникает феномена «зубчатки». Поэтому такому пациенту легче общаться глазами, например, показав на какой-либо предмет, вместо того, чтобы сказать слова или начать такое тягостное движение;
- дизартричная и монотонная речь. Речевой компонент присоединяется, поскольку возникает ригидность языка и вокальной мускулатуры;
- появляется тремор, по типу «счета монет», преимущественно в руках, больших и указательных пальцах.
Пожалуй, одним из крайне ярких проявлений паркинсонизма является проведение теста «падающей головы». Если у лежащего на спине больного поднять голову и резко убрать руки, то у любого нормального человека голова ударится о кушетку. У паркинсоника такой реакции нет. Вследствие «зубчатого» гипертонуса голова медленно, еле заметными рывками опускается на кушетку.
Кроме паркинсонизма, который является классическим примером ригидности и гипертонии, рассмотрим его альтернативу – экстрапирамидный синдром гипотонуса – гиперкинезии.
Этиологическая классификация экстрапирамидных расстройств

Нозологическая диагностика (выявление нозологических единиц с четко определенными механизмами), как правило, основана на критериях, включающих соответствующие проявления болезненного состояния организма и исключающих другие диагностические возможности.
Этиологическая диагностика (определение причины болезни) является относительно легкой у заболевания с очевидным инфекционным агентом или в случаях четко определенных поражений, возникающих из одного процесса (травматические поражения, сосудистые изменения).
Диагностика генетически связанных «нейродегенеративных заболеваний» является более сложной. Ранее она была более приближенной, основывалась исключительно на клиническом эмпиризме или гистологических исследованиях.
Сегодня, ввиду расширения знаний о генетическом фоне этих заболеваний и с помощью методов молекулярной биологии, диагностика часто бывает возможной «in vivo», пренатально или у бессимптомных пациентов.
До сих пор гетерогенная группа заболеваний базальных ганглиев системы начинает классифицироваться новым образом, на этиологической основе:
- первичные заболевания – в свою очередь, делятся на семейные, имеющие генетический фон (как правило, известен хромосомный маркер или прямо болезненная последовательность гена) и спорадические (генетическая основа только предполагается или заболевания имеет неизвестное происхождение);
- вторичные заболевания – возникают в результате приобретенного структурного повреждения (травмы, сосудистые расстройства, воспаления, опухоли) или химического воздействия (лекарственные средства, токсины, метаболические нарушение).
Генетически связанные (первичные, идиопатические) двигательные расстройства
В последние годы удалось значительно расширить знания о молекулярной основе генетически связанных двигательных расстройств, многие из которых были первоначально классифицированы, как врожденные пороки развития или т.н. идиопатические нейродегенеративные заболевания.
Была определена хромосомная локализация ряда болезненных генов, а у некоторые из них были идентифицированы и их белковые продукты с объясненной или, по крайней мере, предполагаемой ролью в патогенезе заболевания.
Вторичные синдромы из-за повреждения базальных ганглиев
В дополнении к генетическим заболеваниям, основой экстрапирамидных двигательных расстройств могут быть различные вторичные вовлечения базальных ганглиев и функционально связанных структур головного мозга (префронтальная и височная кора, таламус, ствол мозга). Причинами могут быть:
- различные внутричерепные патологии (инфекционные воспаления, опухоли, сосудистые разрывы или закупорки, черепно-мозговые травмы и последующие состояния);
- обобщенные инфекции;
- паранеопластические процессы;
- гипоперфузия и гипоксемия при сердечно-сосудистой и легочной недостаточности;
- метаболические заболевания;
- воздействия внешнего происхождения (лекарства и токсины).
Экстрапирамидные синдромы при цереброваскулярной болезни
Значение сосудистых заболеваний головного мозга в развитии экстрапирамидных синдромов часто переоценивается.
Причинная роль ишемии или кровоизлияния в базальных ганглиях и другой структуре применима только в небольшом числе случаев вторичного синдрома паркинсонизма или дискинетических расстройств. Для них, как правило, характерно одностороннее преобладание симптомов.
Метаболические и токсичные экстрапирамидные расстройства
Болезнь Вильсона почти всегда ассоциируются с неврологическими симптомами, включая широкий спектр, практически, всех известных проявлений гипо- и дискинетических экстрапирамидных синдромов. Нарушения обмена веществ, прежде всего, затрагивает лизосомы печени, нервная система поражается вторично.
Своевременное лечение может предотвратить дальнейшее развитие неврологических симптомов, поэтому необходимо иметь в виду возможность болезни Вильсона и исключить (или подтвердить) ее у всех пациентов с любыми экстрапирамидными двигательными расстройствами, возникших до 40-45 летнего возраста.
При заболеваниях щитовидной железы описывает возникновение акцентированного физиологического тремора и координационной или сегментной дистонии. При печеночной недостаточности иногда наблюдается характерный «flapping tremor».
Экстрапирамидные нарушение – это расстройства, поражающие не только здоровье человека, но также оказывающие существенное влияние на его социальную жизнь. Поэтому, необходимостью является своевременная диагностика и, соответственно, лечение болезни.
Стриатум и паллидум: различия
Рассмотрим в сводной таблице основные характеристики составляющих стриопаллидарной системы.
| Стриатум | Паллидум | |
| Элементы | Скорлупа, хвостатое ядро, ограда. | Бледные шары (медиальный и латеральный), красное ядро, черное вещество, субталамическое ядро Льюиса. |
| Филогенетика | Более молодой. | Более древний. |
| Количественное выражение нервных волокон и клеток | Небольшое количество волокон, но большое число крупных и мелких нейронов. | Небольшое количество крупных клеток, большое число волокон. |
| Периоды функциональной активности и миелинизации | Миелинизируется ближе к 5-месячному периоду жизни.
С взрослением движения становятся все более автоматизированными, расчетливыми, привычными. |
Именно бледные шары в первые месяцы жизни — двигательные центры организма.
Проявляет себя как череда излишних движений, суетливость, богатая мимика. |
| Синдромы поражения | Гиперкинический, дистонический. | Гипокинический, гипертонический, синдром Паркинсона, акинестико-ригидный. |
Посмотрим на особенности системы в процессе эволюции жизни на Земле.
На какие делятся проводящие пути по: направлению, функции, длине, локализации и по значимости?
- По направлению:
- Восходящие,
- Нисходящие;
- По функции:
- Чувствительные– импульсы образуются в рецепторах. Эти пути образуются чувствительными и вставочными нейронами.
- Двигательные – импульсы идут к исполнительным органам (к мышцам).
- По длине:
- Короткие– локализуются в пределах одного отдела ЦНС, или между соседними отделами.
- Длинные – соединяют отдаленные отделы ЦНС.
- По локализации:
- Ассоциативные– в одном полушарии.
- Комиссуральные – связывают два полушария.
- Проекционные – связывают полушария с другими отделами ГМ.
- По значимости:
- Основные– внутри ЦНС.
- Окольные – за пределами ЦНС. Проходят по оболочке ГМ и СМ, по сосудам. Проводят чувства гравитации и вибрации.