Питание при кишечной инфекции у детей
Содержание:
- Принципы лечебной диеты – как соблюдать, что можно, чего нельзя
- Детское меню на период болезни
- Лечение кишечной инфекции
- Питание в зависимости от возбудителя ОКИ
- Подробнее о кишечных инфекциях
- Диета при кишечной инфекции — основы
- Борьба с обезвоживанием
- Принципы питания детей от года в течение 7-14 дней после ОКИ
- Запрещенные продукты после кишечной инфекции
- Симптомы ОКИ
- Диета при ротавирусе
- Полезные свойства бананов
Принципы лечебной диеты – как соблюдать, что можно, чего нельзя
Кишечная инфекция лишает человеческий организм, жизненно необходимой ему, влаги. Чтобы восстановить её баланс, вернуть утраченные силы, избавиться от неприятных симптомов заболевания, человек на некоторое время должен полностью изменить своё меню.
Такая практика поможет больному решить следующие проблемы:
- полностью убрать раздражительность пищеварительных органов;
- приостановить рвоту и диарею;
- наладить уровень своего самочувствия;
- избавиться от возбудителя болезни, обновить здоровую микрофлору.
Диета № 4 и 4Б – чем они отличаются
Диета при кишечной инфекции у взрослых и малышей разного возраста будет строиться по одинаковому принципу, если только речь не идёт о детках, находящихся на грудном вскармливании. Врачи рекомендуют своим пациентам диету №4 в следующих случаях:
- на начальных или более поздних стадиях прогрессирования проблемы;
- когда состояние пациента очень сложное;
- когда больному необходимо заставить свою пищеварительную систему успокоиться.
Цель этого режима питания состоит в том, чтобы пища, употребляемая человеком, не смогла раздражать стенки его кишечника и при этом оставалась питательной. При таком режиме, важную роль играет способ термической обработки пищи, её температура, когда человек ест, консистенция.
Диета № 4Б назначается тогда, когда пациенту удалось нормализовать своё состояние. Она нацелена на то, чтобы вернуть человека к нормальному ритму жизни, но постепенно. При первом варианте режима употребления пищи, человеку нельзя употреблять более 1980 Ккал в сутки, а переход на второй уровень позволяет применять 3 тыс. Ккал. Диета после кишечной инфекции необходима для того, чтобы человек безболезненно смог вернуться к своему привычному режиму питания.
Что можно употреблять при кишечной инфекции
Список продуктов, доступных для использования в период протекания инфекционного заболевания небольшой. Примерное меню больного должно состоять из следующих продуктов:
- манная и рисовая каши, сваренные на воде;
- подслащённый чёрный чай, фруктовые и ягодные кисели;
- сухарики из белого хлеба;
- лёгкие бульоны и слизистые супы;
- блюда из нежирного мяса и птицы;
- яйца, приготовленные в виде парового омлета;
- нежирный творог.
Все продукты необходимо готовить на пару или варить. Доводить готовые блюда необходимо до кремовой консистенции. Сколько дней продлиться такой режим питания, покажет состояние пациента. Если врач решит, что есть видимый результат, пациент сможет перейти к диете № 4Б.
Запрещённые продукты при инфекционном заболевании кишечника
Диета при острой кишечной инфекции, как и в период более гуманного её проявления, составляется по одинаковому принципу. Врач определяет для пациента ряд позволенных и запрещённых продуктов. К списку того, что нельзя употреблять при заболевании этого типа относятся следующие продукты:
- хлеб, сладкая выпечка, сдобные изделия;
- перловая, кукурузная, ячневая, пшённая каша;
- молочные продукты, за исключением нежирного творога;
- мясные, копчённые, жирные продукты, жаренное;
- капуста, огурцы, помидоры, чеснок, лук, острый перец;
- консервированные овощи и фрукты, соки, соусы;
- шоколад, конфеты;
- газированные и алкогольные напитки.
Врачи делают здесь небольшое исключение, говоря, что можно в незначительном количестве пить крепкий, чёрный кофе.
Общие правила соблюдения режима питания
Диета № 4 является более строгой, чем № 4Б. сколько соблюдать диету одного и второго типа больному подскажет опытный специалист. Как взрослая, так и детская диета должны быть полностью согласованы с врачом. Для успешного избавления от проблемы пациенту необходимо:
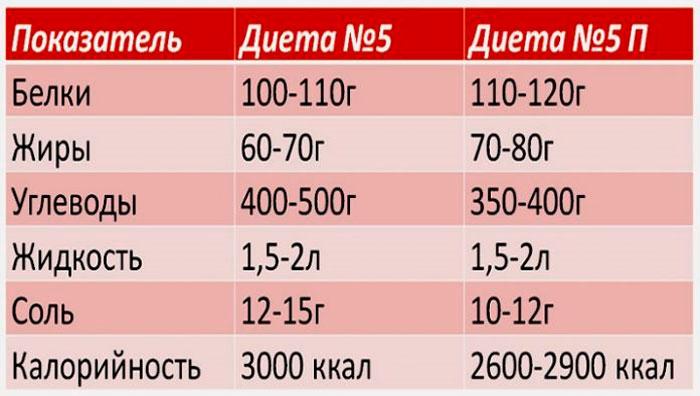
- во время соблюдения режима питания №4, употреблять не более 40 г сахара и 10 г соли в сутки, количество углеводов – 250 г, жиров – 70 г, белков – 100 г;
- диета № 4Б имеет немного высшую калорийность;
- питаться необходимо чётко по режиму, пищу употреблять в необходимом количестве;
- доводить готовые блюда до кремообразного состояния;
- не употреблять слишком горячими или холодными;
- не использовать продукты из запрещённого списка, даже в минимальных дозах.
Соблюдение этих простых правил поможет быстро устранить кишечную инфекцию, возобновить здоровую микрофлору кишечника. Диета является основным методом устранения проблемы, в редких, очень запущенных случаях, пациенту приписывают антибиотики.
Кишечные инфекции становятся особо опасными с приходом весны, в жаркие летние дни. Соблюдение правил личной гигиены и употребления пищи помогут людям избежать возможности заражения инфекциями, но от вирусной инфекции не застрахован никто. Чтобы избежать всех разновидностей этой неприятной болезни, человеку стоит задуматься об укреплении своего иммунитета. а
Детское меню на период болезни
Одной из составляющих успешного лечения является соблюдение диеты и следование принципам правильного питания. В период активности бактерий и вирусов желудочно-кишечный тракт подвергается высокой нагрузке, слизистые оболочки пищеварительных органов раздражаются, развивается воспаление. В соответствии с этим и меню должно быть подобрано так, чтобы не раздражать пищеварительную систему еще больше и не создавать условий для размножения бактерии.
Все продукты в период активности кишечной инфекции должны быть легко усваиваемыми. Еда только разнообразная, так как выраженная симптоматика у малыша, как правило, вызывает отвращение к еде и потерю аппетита.

Соблюдать диетическое питание важно с первых дней проявления болезни и не игнорировать его с первыми признаками выздоровления. Еще около двух недель после перенесенной кишечной инфекции слизистые кишечника будут восстанавливаться
Часто одним из симптомов заболевания является рвота, которая не только вызывает дискомфорт, но также становится причиной обезвоживания. Если еда не успевает перевариться и выходит со рвотой, это грозит усугублением ситуации
Важно купировать позывы до приема пищи, а кушать чаще, но меньшими порциями
Полностью отказываться от еды нельзя, даже в самых тяжелых случаях объем суточного питания можно сократить вполовину, но не меньше. Ребенок не сможет получать энергию и силы для борьбы с бактериями, а иммунитет будет ослаблен еще больше.
Возникающий дефицит витаминов и микроэлементов даст возможность бактериям размножаться, а также присоединиться другим инфекциям. Работа пищеварительного тракта не прекращается даже в период сильного воспаления, но в результате поражения не может выполнять полностью свои функции.
Лечение кишечной инфекции
Состояние пациента и природа инфекции являются основополагающими факторами в подборе схемы лечения.
Общее
- Антибиотик, действующий на возбудителя.
- Препарат для восстановления микрофлоры кишечника (линекс, бифиформ).
- Обильное питье как простой кипяченой воды, так и специальных растворов (регидрон). При обезвоживании назначаются капельницы (раствор Рингера, ацесоль, физраствор).
- Адсорбенты (уголь, энтеросгель).
Диетотерапия
Взрослые и дети не на грудном вскармливании.
- Следует кушать 5-6 раз в день небольшими порциями.
- Механическое, термическое и химическое щажение желудочно-кишечного тракта. Вся пища должна быть теплой, приготовленной на пару, отварной или запеченной, легкоусвояемой. Нужно исключить кислое, острое, жирное, жареное, консервы.
- Пища должна быть богата белком и качественными углеводами. Каши рисовые, гречневые на воде, фрикадельки и котлеты из телятины, кролика, индейки, курицы.
- Употребление кисломолочных продуктов с низким процентом жирности. Помимо питательного эффекта, кефир и простокваша являются источником лакто- и бифидобактерий, которые необходимы для восстановления микрофлоры кишечника.
- Исключаются из пищи: свежие овощи и фрукты, сладкое, мучное, молоко. Нежелательно употреблять продукты, стимулирующие газообразование: капуста, бобовые, виноград.
- С самого начала нужно давать пациенту больше вареных и печеных овощей и фруктов (яблоки, картофель). В процессе переваривания из них освобождается пектин, который обладает адсорбирующим свойством. Проходя через кишечник, он собирает на себя остатки шлаков и токсинов, способствуя улучшению состояния больного. Сегодня в аптеках есть препараты, основным действующим веществом которых является пектин (Пепидол), их можно давать даже маленьким детям.
Питание грудничков
Оптимальной пищей для грудных младенцев было и есть материнское молоко. Лучше всего придерживаться режима свободного вскармливания (но не реже, чем каждые 2 часа по 50 мл). Если необходимо, то малыша следует будить. Тогда ребенок будет получать достаточный объем сбалансированной по всем нутриентам пищи.Если мама будет жалеть малыша, не будить для кормления и отказываться от попыток допаивания против воли ребенка, то могут развиться осложнения (гиповолемический шок, почечная и сердечно-сосудистая недостаточность).
Если ребенок находится на искусственном вскармливании или докармливается из бутылочки, то выбор делается в пользу безлактозных или низколактозных смесей (Нутрилон, Хумана, Фрисопеп). Если ребенок нуждается в допаивании, то назначаются специальные растворы (например, регидрон).
Дети, получающие докорм, могут кушать рисовую и манные каши на воде, творожок, кисель, сваренный вкрутую желток, мясные фрикадельки, овощное пюре.
После выздоровления процесс восстановления продолжается еще долгое время в зависимости от того, насколько тяжелая была инфекция.
Следует продолжать соблюдать диету минимум 2 недели, потом можно потихоньку начинать вводить новые продукты.
В течение месяца принимаются препараты, восстанавливающие микрофлору кишечника (линекс, бифиформ, примадофилус).
При необходимости можно принимать ферменты (мезим, панзинорм, фестал, вобэнзим).
Питание в зависимости от возбудителя ОКИ
Как уже было сказано выше, вызвать появление кишечной инфекции могут самые различные патогены, в частности, вирусы и бактерии. Поговорим о самых распространенных заболеваниях, встречающихся в детском возрасте.
Ротавирус
Ротавирусная инфекция – это заразное вирусное заболевание, которое передается воздушно-капельным путем, через грязные руки, а также при употреблении некачественных или испорченных продуктов. Наиболее подвержены недугу дети до двух лет. У больных повышается температура тела, появляется чихание, диарея рвота, недомогание, слабость, а также резкие боли в животе.
Специалисты назначают мягкую и щадящую диету, которая направлена на восполнение дефицита жидкости в организме. Из рациона полностью исключаются молочные продукты, хлебобулочные изделия, свежая выпечка, а также жирные, жареные, копченые и маринованные продукты.
Внимание! Питье при ротавирусной инфекции показано каждые полчаса.
Если кроха находится на грудном вскармливании, то следует и дальше продолжать обычный режим питания. Материнское молоко содержит необходимые вещества для борьбы с вирусной инфекцией. При этом лучше отказаться от другого прикорма. Если грудничок находится на искусственном кормлении, его стоит перевести на каши и смеси, не содержащие лактозу.
 Не существует специализированных препаратов от ротавирусной инфекции, поэтому основной методикой лечения является диета
Не существует специализированных препаратов от ротавирусной инфекции, поэтому основной методикой лечения является диета
Диета при кишечной инфекции у детей от двух до пяти лет направлена на подавление воспалительной реакции и восполнение недостатка жидкости. В первые несколько дней ребенку следует давать каши на воде без добавления масла, сухарики, постные бульоны. В последующие дни можно вводить в меню нежирное мясо и рыбу, паровые омлеты, а также яблочное, картофельное или морковное пюре. В качестве перекусов можно использовать запеченные в духовке груши и яблоки.
Меню при ротавирусной инфекции может включать в себя такие продукты:
- подсушенный пшеничный хлеб;
- постное мясо и рыба;
- яйца;
- овощные супы;
- каши;
- картофель, томаты, морковь;
- ягодные отвары, травяные настои, компоты;
- мед, варенье.
К запрещенным продуктам относится свежий хлеб, сдоба, жирные блюда, колбасные изделия, макаронные изделия. В острый период необходимо исключить кофе, газированные напитки, молоко, сыр, цитрусовые. Отказаться также придется от употребления шоколада, какао, сыр, лук, чеснок.
Сальмонелла
Возбудителями сальмонеллеза являются бактерии. Бурное размножение и гибель инфекции сопровождается высвобождением токсических веществ, которые вызывают отравление организма, диарею и нарушение водно-электролитного баланса. Лучшей питательной средой для патогенных микроорганизмов являются продукты животного происхождения с высоким содержанием белка: яйца домашней птицы, молоко, мясо.
Основным принципом рациона является сокращение жиров и углеводов, но сохранением достаточного количества белков. Это позволяет избежать размножения патогенной микрофлоры и ускорить процесс выздоровления. Все блюда должны быть отварными или паровыми. Они подаются в протертом виде без добавления соли. Первый день является разгрузочным, разрешается только обильное питье. Запрещено употреблять сдобу, хлебобулочные изделия, молочные продукты, жирные бульоны, свежие фрукты, кофе.
После улучшения состояния, ребенку вводят в рацион молочную кашу и овощи (картофель, тыкву, морковь). Диетического питания следует придерживаться в течение месяца. Даже после исчезновения клинических симптомов родители должны следить за соблюдение щадящей диеты. В противном случае может возникнуть рецидив.
Дизентерийная палочка
При дизентерии поражается толстый отдел кишечника. Заболевание вызывает подавление секреции желудочного сока. При среднетяжелом и тяжелом течении, которое сопровождается рвотой, назначает водно-чайная пауза. Для регидратации можно использовать раствор глюкозы, подслащенный крепкий чай с лимоном, отвар изюма, яблочный и рисовый отвар.
С третьего или четвертого дня рацион расширяется. Ребенку можно приготовить протертую кашу на овощном отваре, картофельное пюре, слизистый суп. Также разрешается творог, рыбные или мясные фрикадельки, сухарики, сливочное масло. При легком течении дизентерии можно пропустить одно–два кормления, а затем давать сцеженное молоко. Крохам, находящимся на искусственном вскармливании, разрешается кефир.
Из рациона следует исключить продукты, усиливающие перистальтику, процессы брожения и газообразование:
- черный хлеб;
- молоко;
- бобовые;
- капуста;
- цитрусовые;
- плавленый сыр;
- продукты с высоким содержанием пищевых волокон.
 Справиться с диареей поможет рисовая крупа
Справиться с диареей поможет рисовая крупа
Подробнее о кишечных инфекциях
Кишечные инфекции являются отдельно стоящей группой заболеваний человека, вызываемой патогенными, условно-патогенными микроорганизмами, вирусами и некоторыми видами простейших.
Эти заболевания одинаково часто возникают как у детей, так и у взрослых, и отличаются друг от друга тяжестью и спецификой течения.
Лечение таких заболеваний является комплексным. Из-за того, что возбудители, провоцирующие появление кишечных инфекций, атакуют полости органов ЖКТ, а в некоторых случаях поражают и другие органы, расположенные в абдоминальной области, назначение щадящей диеты является не прихотью врачей, а серьезной необходимостью.
Подробнее узнать о возбудителях кишечных инфекций можно в этом списке. В нем перечислены самые распространенные причины появления таких заболеваний.
Возбудителями кишечных инфекций являются:
- патогенные бактерии (сальмонеллы, шигеллы и т. д.);
- условно-патогенные бактерии (клостридии, протеи и пр.);
- астровирусы, калицивирусы, аденомовирусы, ротовирусы и т. п.;
- простейшие микроорганизмы (дизентерийные амебы, балантидии и др.).
Заразиться возбудителями кишечных инфекций может каждый человек, даже тот, который соблюдает правила гигиены, тщательно следит за тем, с кем контактирует и какие продукты ест.
После того как происходит заражение, наступает инкубационный период, длящийся в среднем три – пять дней.
На протяжении этого времени человек, носящий в себе возбудителя кишечной инфекции, может и не подозревать о ее наличии.
После того как заболевание переходит в острую стадию, появляются следующие симптомы:
- сильные головные боли;
- боли, локализующиеся внизу живота и имеющие острый характер;
- тошнота, обильная рвота, не приносящая облегчения;
- понос (часто с содержанием частиц непереваренной еды либо кровяных сгустков в кале);
- темная моча;
- повышенная температура (до сорока градусов Цельсия);
- отказ от еды;
- спутанность сознания;
- апатия, сонливость.
Люди, обладающие сильным иммунитетом, невосприимчивы ко многим возбудителям кишечных инфекций. Если они все-таки заражаются этими инфекциями, то переносят симптомы, ими спровоцированные, сравнительно легко.
Факторы, повышающие риск появления тяжелой формы кишечной инфекции:
- несбалансированный рацион;
- злоупотребление алкоголем и никотином;
- сильнейший дисбактериоз, спровоцированный длительным приемом антибиотиков;
- хронические болезни ЖКТ;
- несоблюдение правил гигиены.
Неправильное питание может не только ослабить иммунитет организма, но и нарушить обменные процессы, регулирующие баланс полезной микрофлоры в кишечнике человека.
Чтобы быть здоровым, следует правильно кушать. Если человек по каким-либо причинам не может получать из пищи все необходимые витамины, минералы и другие полезные вещества, то он должен принимать специализированные БАДы, восполняющие содержание этих компонентов в организме.
Диета при кишечной инфекции — основы
При большинстве инфекционных заболеваний пищеварительного тракта можно придерживаться диеты БРЯТ (BRAT), которая одобрена и рекомендуется многими врачебными сообществами.
Аббревиатура значит: бананы, рис, яблочное пюре и тосты. Эти продукты объединяет неагрессивная консистенция и эффективная, быстрая усвояемость.
Акроним закладывает принцип питания, но это не значит, что Вы обязаны питаться только рисом с бананами. Основа состоит в том, чтобы употреблять мягкие продукты, которые не оказывают раздражающего эффекта на кишечник.
Они содержат очень мало клетчатки и могут способствовать прекращению диареи и нормализации стула.
Питание при кишечной инфекции:
- бульоны;
- вареные злаки, например овсянку или манную кашу;
- крекеры;
- отварной картофель.
- слабый чай;
- яблочный сок или негазированную минеральную воду.
Список продуктов, от употребления которых следует отказаться, на время проявления симптомов заболевания:
- молоко и кисломолочные продукты;
- всё жареное, жирное или пряное;
- животные белки, такие как свинина, жирные сорта рыбы;
- сырые овощи, в том числе салатная зелень, морковь, брокколи, помидоры и цветная капуста;
- фрукты, такие как ананас, апельсин, грейпфрут и яблоко;
- очень горячие или холодные напитки;
- алкоголь, кофе или другие составы, содержащие кофеин.
В первые шесть часов болезни вы можете вообще ничего не кушать. Подождите, пока рвота и диарея не прекратятся.
Прежде чем вводить диету BRAT, вы можете начать с сосания фруктового мороженного (замороженные соки), а также пить регидратационные или спортивные напитки.
Это поможет заменить воду и электролиты, которые были потеряны в момент разгара патологии. Вы должны попытаться постоянно восполнять жидкостные потери. Попробуйте пить понемногу воды каждые 10 минут.
Можно использовать яблочный сок, овощной или куриный бульон. Если ваши симптомы усиливаются, прекратите на пару часов, прежде чем повторять попытку.
После первого дня болезни начинайте следовать рекомендованному режиму питания. Эта диета содержит минимум калорий, поэтому вы не захотите оставаться на ней дольше, чем это необходимо.
На третий день нужно пробовать неспешно добавлять нормальные продукты обратно в свой рацион. Начните с яиц всмятку, запеченных овощей, а также с мяса курицы или индейки.
Важно следить за реакциями собственного организма. Если вы едите слишком много, симптомы могут вернуться
www.healthline.com
https://www.youtube.com/embed
Борьба с обезвоживанием
На первых порах, как только у заболевшего человека прекратится рвота, необходимо позаботиться о восполнении потери жидкости. Больному дают глюкозо-минеральные растворы, процеженные отвары круп, жидкие каши из манной или овсяной крупы, подсоленные мясные бульоны. Начинать пить жидкость можно даже при рвоте, поскольку в большинстве случаев это способствует ее прекращению. Если кормление переносится хорошо, можно добавить в рацион протертые каши, холодец, остуженный мясной бульон. При невозможности эффективно восполнить дефицит жидкости, вводят внутривенные растворы, которые восстанавливают водно-солевой обмен и способствуют его сохранению. К таким средствам относятся:
- Регидрон;
- Глюкосолан;
- Гастролит;
- Цитроглюкосолан и другие.
Самый простой регидратационный раствор можно сделать и в домашних условиях. Для этого понадобится стакан натурального апельсинового сока, в который кладут половину чайной ложки соли и вдвое больше соды. Все ингредиенты перемешиваются до полного растворения и доливают кипяченую воду, чтобы получился один литр жидкости. Каждый час необходимо выпивать по стакану средства, таким образом, его хватит на четыре часа. Принимая апельсиновый сок, не нужно забывать, что больной должен выпить за сутки не менее 2 литров воды, поэтому их чередуют.
Можно пить минеральную воду. Кроме того, больному дают жидкие первые блюда, редкие каши, бульоны. Предусматривается постепенный переход к грубой пище. Как правило, при заболевании средней степени тяжести пациенты уже через 2 недели могут вернуться к обычному питанию.
Принципы питания детей от года в течение 7-14 дней после ОКИ
Строгий рацион – необходимое условие в восстановительном периоде. При правильном рационе существенное улучшение состояния наблюдается уже через 2-3 дня. Наоборот, несоблюдение диеты и быстрое возвращение к общему столу чревато проблемами со здоровьем. Главное для мамы – придерживаться общих принципов диетического питания в течение 2 недель после ОКИ:
- кормить кроху следует маленькими порциями, через 2-3 часа;
- не следует насильно принуждать к еде: пусть малыш проголодается и сам попросит кушать;
- по совету врача можно начать прием витаминно-минерального комплекса;
- раздельный прием углеводов, белков и жиров (например, не следует давать одновременно рыбу и картофель, мясо и крупы).
В течение двух недель после болезни диета все еще должна быть щадящей. Допустимы паровые омлеты, галетное печенье, сушки, самостоятельно приготовленные паштеты из говядины или индейки. Макаронные изделия можно включать в рацион после нормализации стула, однако давать их в качестве гарнира можно не чаще 2 раз в неделю.
Сливочное масло и жиры важно ограничивать до 15 грамм в сутки. Особенно полезны малышу разнообразные супы-пюре, которые можно готовить из мяса и овощей
Если малыш попросит сладкого, можно предложить ему немного желе, мармелада или зефира.
Важное условие быстрой реабилитации – достаточный питьевой режим. Малыш должен пить обычную воду когда захочется
Также полезен слабый зеленый чай, отвар шиповника, компот из сухофруктов (яблок и груш).
Запрещенные продукты после кишечной инфекции
Приготовить блюдо из жирной свинины или баранины, печени, почек, мозгов для человека, перенесшего кишечную инфекцию, — значит спровоцировать новый виток рвоты, поноса, болей в животе.
Полностью необходимо исключить из рациона питания такие продукты:
- колбасные изделия, копчености, полуфабрикаты, фастфуд;
- консервированные фрукты, овощи, грибы;
- томаты, баклажаны, бананы;
- сливы, гранаты, авокадо, цитрусовые;
- сдобную и слоеную выпечку;
- шоколад, кондитерские кремы.
Строгое соблюдение диеты требуется при остром течении инфекции у детей, когда они становятся вялыми, апатичными. А при заметном улучшении состояния немного подсушенного хлеба с джемом малышу не повредит.
Симптомы ОКИ
Инкубационный период обычно составляет от получаса до нескольких часов, а у более взрослых детей болезнь может проявиться через сутки.
Кишечная инфекция начинается неожиданно: симптомы возникают достаточно быстро.
Наиболее характерные из них.
- Понос. Дисфункция пищеварения может сопровождаться болевыми ощущениями во время дефекации.
- Рвота, как правило, многократная.
- Общая слабость, недомогание.
- Малыши грудного возраста ведут себя беспокойно, много плачут, прижимают ножки к животу.
- Плохой аппетит.
- Повышение температуры тела.
- Боль в желудке.
- Вздутие живота, метеоризм.
При диарее и рвоте возможно обезвоживание организма. Родителям следует внимательно понаблюдать за состоянием ребенка. Пора бить тревогу, если вы заметили следующие признаки:

- кожные покровы стали очень сухими;
- малыш плачет без слез;
- слабость, сонливость;
- сильная жажда;
- пропадают мочеиспускания, в дальнейшем могут быть и запоры;
- вязкая слюна;
- снижение веса;
- западение глаз.
При обезвоживании рекомендуется сразу же обратиться к лечащему врачу. Также медицинская помощь необходима, если:
- данные симптомы возникли у грудничка;
- сильная рвота не прекращается в течение нескольких часов;
- в фекальных массах есть примеси крови;
- у малыша высокая температура;
- болезнь сопровождается сильными болями в животе;
- начались судороги.
Диета при ротавирусе
Третий этап восстановления – правильное питание. Способ реабилитации кишечника после ротавирусной инфекции – диета.
Запрещённые продукты
Ротавирус уничтожает в кишечнике ферменты, отвечающие за расщепление лактозы; у детей от 6 месяцев до 5 лет возникает лактозная непереносимость. Исключить молоко, молочные продукты из рациона. Сметана, сыр, творог, молоко, кефир, нежирные домашние йогурты вызывают раздражение кишечного тракта – уберите из питания при первом проявлении заражения ротавирусной инфекцией.
Взрослым – воздержаться от кофе, напитков с кофеином, жареных, жирных блюд, усугубляющих воспаления кишечника. Организм в здоровом состоянии тяжело переносит упомянутую пищу.
Мамы детей, заразившихся ротавирусом, жалуются – ребёнок не ест. Причина в нарушенной работе кишечника, воспалительном процессе. Когда аппетит появится, избегайте употребления перечисленных продуктов до выздоровления, сделайте акцент на обильном питье, вредные напитки замените соками, морсами, компотами.
Диета при ротавирусе у взрослых
Для взрослых последствия перенесённой инфекции не так сложны, но требуется соблюдение диеты. Ротавирус поражает желудочно-кишечный тракт у взрослых, ведущих правильный образ жизни и не имеющих проблем с желудком, болезнь – причина похудения.
Взрослым после ротавируса восстановиться помогут каши, преимущественно манные, рисовые – обволакивающие стенки кишечника. Употреблять бульоны с сухариками, нежирное отварное мясо, рыбу без соли и специй. Откажитесь от молочных продуктов. Допускается протёртый нежирный творог.

Соблюдайте питьевой режим, жидкости нужно много, разнообразьте черничными, малиновыми, смородиновыми отварами, компотом из сухофруктов, чаем.
Взрослому при ротавирусной инфекции рекомендуется отказаться от сдобы, чёрного хлеба, вяленой рыбы, колбас и копчёностей, острого и солёного.
После уменьшения диареи и болевых ощущений понемногу ешьте нежирное мясо, рыбу, картофельное пюре, овощные супы.
Переболевшим ротавирусом полезны сезонные фрукты, овощи, фруктовые, овощные пюре, свежие ягоды, варенье, мёд (исключение – индивидуальная непереносимость).
Диета при ротавирусе у детей
Малышам, особенно грудничкам, справляться с ротавирусной инфекцией сложнее. В течение первых суток рвота и понос частым, что вызывает интоксикацию, обезвоживание и дисбактериоз.
Нужно обеспечить организм ребёнка необходимыми питательными веществами и микроэлементами.
Нельзя молочные продукты, при восстановлении замените чаем с мятой или имбирём. Для грудничков, при отсутствии грудного молока, подойдёт раствор для регидратации. Отказаться от смесей, созданных на основе лактозы: они усилят диарею.
В острый период и период восстановления после заболевания ротавирусной инфекцией, ребёнка не заставлять кушать, даже если он похудел, чтобы не вызвать рвоту и понос. Постепенно ребёнок начнёт съедать норму для организма.
Пища должна быть тёплой, протёртой, чтобы избежать термического и механического повреждения желудочно-пищевого тракта. Предложить малышу кисель, сваренный на воде рис, куриный бульон.

По мере выздоровления добавлять:
- картофельное пюре;
- нежирное мясо;
- печёные яблоки;
- нежирные творог и кефир;
- сухарики из белого хлеба к бульону;
- бананы.
Введение продуктов назначается на этапе реабилитации. минимум – пятый день после начала болезни.
Полезные свойства бананов
Этот фрукт полезен для всех, независимо от возраста. Бананы применяют в составе многих лечебных диет, потому что они обладают следующими положительными свойствами:
- Нормализация деятельности желудка и кишечника.
- Улучшение иммунитета и защитных сил организма.
- Активизация функций центральной нервной системы.
- Помогает в формировании каловых масс, делая их плотными.
- Способствует быстрой регенерации клеток организма.
- Банан содержит аскорбиновую кислоту и пиридоксин, которые улучшают обменные процессы в организме.
- Усиливает выработку нейромедиатора серотонина, положительно влияющего на сон, самочувствие и нервную систему.
- Проявляет действие антиоксиданта, уничтожая в организме свободные радикальные фракции.

У банана волокнистая структура. Это позволяет хорошо усваиваться продукту, как у взрослых, так и у ребенка. Фрукт положительно влияет на пищеварительную систему, улучшая работу желудка. В состав банана входит цинк, фосфор, холин, железо и кальций. Эти минеральные вещества необходимы организму, для поддержания здоровой жизнедеятельности.
В состав фрукта входят пектины. Эти вещества препятствуют выведению жидкости из организма, если наступает обезвоживание. В состав продукта входят дубильные вещества, поэтому банан не окажет проносного действия, а свяжет каловые массы. Банан успокаивает раздраженную слизистую желудка, предотвращает многие проблемы в деятельности желудочно-кишечного тракта, если употреблять его в пищу регулярно.