Что можно кушать при панкреатите
Содержание:
- Разрешенные продукты
- Основы и принципы питания
- Меню при панкреатите
- Меню на неделю
- Патологии поджелудочной железы
- Почему важна диета при панкреатите
- Что вызывает панкреатит?
- Стол № 5п: 3 примера меню
- Меню при обострении панкреатита поджелудочной железы
- Что нужно знать о диете
- Продукты при воспалении поджелудочной
- Допустимая пища
- Как питание влияет на здоровье поджелудочной железы
Разрешенные продукты
Диета при болезни желудка и поджелудочной железы включает:
- Первые блюда, приготовленные на овощном бульоне. Чаще всего это крупяные супы (манный, гречневый, овсяный, рисовый) с добавлением протертых овощей. Для повышения калорийности и улучшения вкуса в них вводят яично-молочную смесь, небольшое количество сливок (при хорошей переносимости), мясной фарш и масло. Для разнообразия можно готовить овощные и крупяные супы-пюре. При хорошей переносимости в первые блюда можно добавлять укроп.
- Изделия из нежирного мяса (говядина, нежирная свинина, курица, индейка, кролик) — паровые тефтели, котлеты, кнели, суфле, зразы, паштеты. Из отварного мяса и птицы готовят пюре.
- Негрубые овощи — картофель, тыква, морковь, цветная капуста, кабачки, зеленый горошек, и свекла. Первое время их готовят в отварном виде и пюрируют, добавляют сливочное масло. В период ремиссии можно употреблять сырые овощи: тертая морковь с растительным маслом, тертая тыква, помидоры и огурцы без кожицы.
- Блюда из нежирной рыбы — первое время рубленые (котлеты, тефтели, фрикадельки, зразы), а позже кусковые. Кожу удаляют, а блюда готовят на пару.
- Разваренные каши на воде. Используют крупы, не содержащие большое количество клетчатки — рис, гречневую, манную, овсяную. Крупы можно использовать для приготовления пудингов, добавляя творог. Каши при хорошей переносимости молока можно варить с его добавлением.
- Подсушенный белый хлеб, сухой бисквит и печенье.
- Некислые на вкус кисломолочные продукты не высокой жирности. Молоко при панкреатите может плохо переноситься, поэтому оно используется только как добавка в соусы, омлеты, каши и супы. Рацион больных включает не только творог, но и блюда с ним — можно готовить сырники и пудинги, также разрешается употреблять тертый сыр.
- Яйца всмятку или в виде омлета (при панкреатите лучше употреблять белковые омлеты).
- Десерты из протертых ягод на основе манной крупы. Сладкие ягоды и фрукты в термически обработанном виде (запеченные, пюре, кисели, компоты с протертыми фруктами, муссы, желе).
- Сухофрукты употребляют в распаренном и протертом виде. На десерт можно позволить белковые меренги, зефир, пастилу, желейный мармелад, в небольшом количестве варенье и мед. В ремиссию допускается употребление сырых фруктов и ягод в протертом виде.
- Разбавленные сладкие фруктовые соки, некрепкий чай, чай с молоком, настой шиповника, компоты из свежих и сухих фруктов. Морковный сок и компоты из сухофруктов показаны при панкреатите при наличии дефицита калия.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| абрикосы | 0,9 | 0,1 | 10,8 | 41 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| нектарин | 0,9 | 0,2 | 11,8 | 48 |
| персики | 0,9 | 0,1 | 11,3 | 46 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
| клубника | 0,8 | 0,4 | 7,5 | 41 |
| малина | 0,8 | 0,5 | 8,3 | 46 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| сухари из белого хлеба | 11,2 | 1,4 | 72,2 | 331 |
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| соус молочный | 2,0 | 7,1 | 5,2 | 84 |
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| сметана | 2,8 | 20,0 | 3,2 | 206 |
| простокваша 1% | 3,0 | 1,0 | 4,1 | 40 |
| ацидофилин 1% | 3,0 | 1,0 | 4,0 | 40 |
| творог | 17,2 | 5,0 | 1,8 | 121 |
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| творог 1.8% (нежирный) | 18,0 | 1,8 | 3,3 | 101 |
| говядина вареная | 25,8 | 16,8 | 0,0 | 254 |
| говяжий язык вареный | 23,9 | 15,0 | 0,0 | 231 |
| телятина отварная | 30,7 | 0,9 | 0,0 | 131 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
| курица вареная | 25,2 | 7,4 | 0,0 | 170 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
| яйца перепелиные | 11,9 | 13,1 | 0,6 | 168 |
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| путассу | 16,1 | 0,9 | — | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| щука | 18,4 | 0,8 | — | 82 |
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| масло топленое | 0,2 | 99,0 | 0,0 | 892 |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| кофе с молоком и сахаром | 0,7 | 1,0 | 11,2 | 58 |
| чай черный с молоком и сахаром | 0,7 | 0,8 | 8,2 | 43 |
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта |
Основы и принципы питания
Для профилактики панкреатита и сахарного диабета нужно знать основы правильного питания:
отказаться от еды с высоким содержанием жиров, холестерина и легкоусвояемых углеводов;
увеличить потребление белков;
отказаться от вредных для органа продуктов;
еду варить, готовить на пару, запекать, тушить, но не жарить;
есть небольшими порциями, чтобы не перегружать поджелудочную;
поддерживать калорийность рациона на уровне 2200 ккал;
употреблять еду в теплом виде;
составить разнообразное меню, в котором должны присутствовать продукты с высоким содержанием клетчатки, микроэлементов, витаминов группы В, А, Е;
включить в ежедневный рацион овощи, фрукты, ягоды, зерновые, молочную продукцию;
уменьшить потребление сахара и соли, до 25 и 5 г соответственно;
пищу тщательно пережевывать, не есть впопыхах;
нельзя забывать о питьевом режиме, который важно соблюдать для нормальной работы ЖКТ, в сутки нужно выпивать до 2 л чистой воды.
Этих рекомендаций необходимо придерживаться на постоянной основе, иначе есть вероятность развития панкреатита, чаще хронического.
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление. Диета при панкреатите, не так ужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной
Предлагаем ознакомиться с ней
Диета при панкреатите, не так ужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомиться с ней
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед: суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.
Оценить статью: (42 оценок, среднее: 4,43 из 5)
Меню на неделю
Любое отклонение от диеты может вызвать ухудшение самочувствия, а этого допускать нельзя. Разрушенные клетки поджелудочной не восстановить, а нарушение ее функционирования может привести к сахарному диабету.
Даже из разрешенных продуктов можно составить разнообразное меню.
Таблица 2 – Примерное меню
| Понедельник | |
| Завтрак | Сладкая рисовая каша
Зеленый чай Галетное печенье |
| Перекус | Сухарики Ряженка |
| Обед | Овощной суп
Картофельное пюре Паровой биточек Компот |
| Полдник | Персиковый мусс Отвар шиповника |
| Ужин | Рыбные котлеты
Цветная капуста на пару Ягодный компот |
| Вторник | |
| Завтрак | Запеканка из макарон с сыром Персиковый сок |
| Перекус | Сладкое тыквенное пюре Компот |
| Обед | Овощной суп-пюре
Гречневая каша Куриные фрикадельки Чай с малиной |
| Полдник | Стакан йогурта Печенье |
| Ужин | Отварной картофель
Паровой судак Грушево-яблочный сок |
| Среда | |
| Завтрак | Омлет Фруктово-ягодный чай |
| Перекус | Запеченное яблоко Мятный чай |
| Обед | Крупяной суп на втором мясном бульоне
Рисовый пудинг Рыбные котлеты |
| Полдник | Морковное пюре Кисель |
| Ужин | Гречневая каша
Мясной рулет Стакан ряженки |
| Четверг | |
| Завтрак | Полужидкая гречневая каша Зеленый чай |
| Перекус | Блинчики из кабачка Морковный сок |
| Обед | Вермишелевый суп
Отваренные кабачки с морковью, брокколи, шпинатом и кусочками говядины Банановый сок |
| Полдник | Творожное суфле Компот |
| Ужин | Кнели куриные
Картофельное пюре Липовый чай с медом |
| Пятница | |
| Завтрак | Манная запеканка Зеленый чай |
| Перекус | Ягодное желе (клубничное, черничное, малиновое) Сухарики |
| Обед | Перловый суп
Вермишель Тефтели Фруктовый чай |
| Полдник | Кусочек твердого сыра Кисель |
| Ужин | Свекольный салат
Картофельное пюре Чай |
| Суббота | |
| Завтрак | Паровой омлет Отвар шиповника |
| Перекус | Яблочное пюре Галетное печенье |
| Обед | Тыквенный суп
Рыбные кнели Вермишель Компот из сухофруктов |
| Полдник | Творожно-банановый мусс Персиковой сок |
| Ужин | Кролик под ягодным соусом
Огурец Стакан йогурта |
| Воскресенье | |
| Завтрак | Творожная запеканка Тыквенный сок |
| Перекус | Морковный сок Галетное печенье |
| Обед | Гречневый суп с фрикадельками
Картофель в мундирах Отварное рыбное филе Компот |
| Полдник | Обезжиренный творог с добавлением ягодного варенья Чай |
| Ужин | Плов Ряженка |
Если у вас хоть раз случился приступ панкреатита, опасайтесь повторного. Его может вызвать неправильное питание, поэтому придерживайтесь принципов диеты постоянно. Откажитесь от главных врагов поджелудочной – жирной, жареной и острой пищи, алкоголя.
Подписывайтесь на блог! Мы расскажем вам, как питаться, чтобы быть здоровым! Если у вас остались вопросы после прочтения статьи, пишите. Мы обязательно на них ответим!
Патологии поджелудочной железы
Основная задача поджелудочной заключается в синтезе некоторых ферментов, способствующих расщеплению жиров и белков в организме. Полученные ферменты проникают в 12-перстную кишку, где и начинают выполнять свою основную задачу. Поджелудочная железа также участвует в выработке инсулина, который нормализует углеводный обмен в организме человека. Неправильное функционирование органа приводит к недостаточном синтезе инсулина, что, в свою очередь, способствует развитию сахарного диабета.
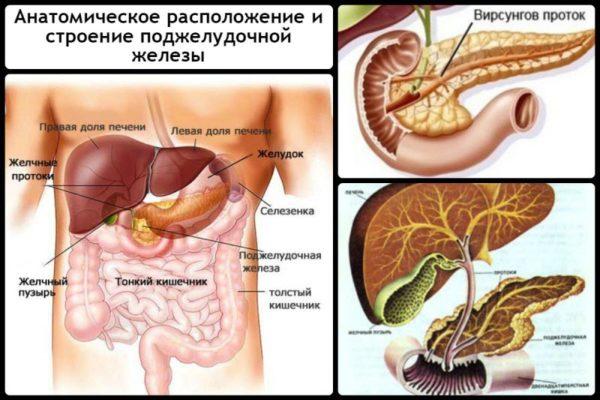
Анатомическое расположение и строение поджелудочной железы
Как правило, заболеваниями поджелудочной выступают различные опухолевые процессы, панкреатит (хроническая и острая форма) и т. д. Все эти патологии объединяет между собой схожая симптоматика. Речь идет о болевых ощущениях в районе левого подреберья и дискомфорте в спине. В большинстве случаев боли носят хронический характер, то есть они тревожат пациента постоянно. Но иногда боль появляется периодически, в виде приступов. Дискомфорт появляется после употребления алкогольной продукции, жирной или жареной пищи.
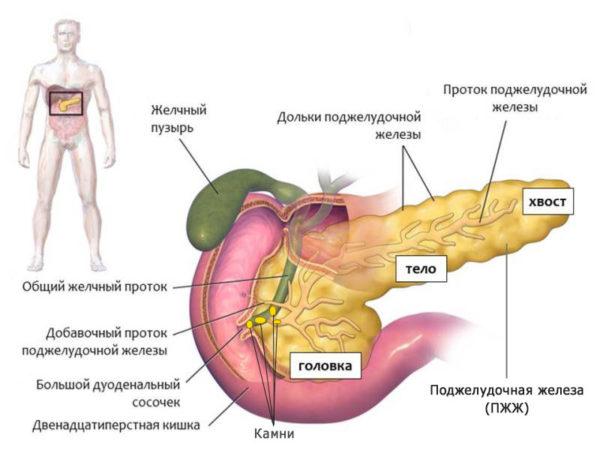
Развитие панкреатита. Камни в протоках поджелудочной железы
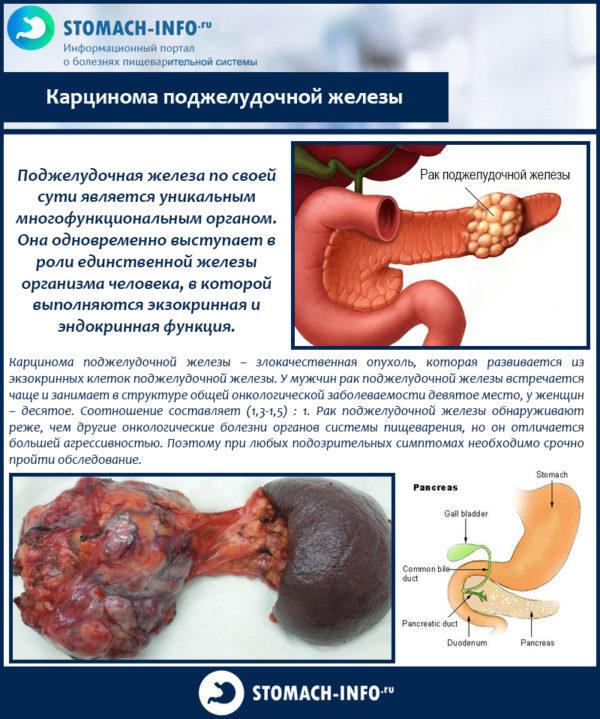
Карцинома поджелудочной железы

Почему важна диета при панкреатите
Правильная диета необходима, чтобы избежать приступов панкреатита или сделать их менее тяжелыми. Тяжелые приступы могут быть смертельными, если их не лечить. Поскольку поджелудочная железа играет очень важную роль в переваривании пищи, она непосредственно связана с едой.
Многочисленные исследования показали, что искусственно переработанные продукты и жиры в повседневной пище вызывают стресс и воспаление поджелудочной железы и что низкий уровень антиоксидантов в крови часто приводит к хроническому панкреатиту из-за разрушительного действия свободных радикалов.
Однако, повышая содержание антиоксидантов в вашем рационе, вы контролируете панкреатит и предотвращаете такие осложнения, как диабет
Продукты с высоким содержанием антиоксидантов являются важной частью диеты при панкреатите и должны быть включены в ваш рацион
Некоторые из этих антиоксидантов включают в себя::
- Витамин А
- витамин C
- Витамин Е
- Каротиноиды
- Селен
Большинство пищи должно быть сосредоточено на фруктах, овощах и цельных злаках с белками и жирами, играющими вспомогательную роль.
Реальная цель здесь состоит в том, чтобы обеспечить организм продуктами, которые легко перевариваются и которые не вызывают скачок сахара в крови, а также насыщают ваш организм
Важно не употреблять продукты питания, которые могут вызывать или усилить панкреатит
Что вызывает панкреатит?
Хотя существует множество причин возникновения панкреатита, наиболее распространенными из них являются камни в желчном пузыре (острый панкреатит) и чрезмерное употребление алкоголя (хронический панкреатит). Другие причины включают в себя:
- Травмы живота
- Абдоминальная хирургия
- Некоторые лекарственные препараты
- Кистозный фиброз
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), применяемая для лечения камней в желчном пузыре
- Семейный анамнез панкреатита
- Высокий уровень кальция в крови (гиперкальциемия)
- Высокий уровень паратиреоидного гормона в крови (гиперпаратиреоз)
- Высокий уровень триглицеридов в крови (гипертриглицеридемия)
- Инфекция
- Рак поджелудочной железы
- Курение
- Язва
После того, как тенденция к панкреатическим атакам развилась, дальнейшие атаки могут быть вызваны употреблением продуктов с высоким содержанием жиров, обработанных продуктов и алкоголя. Планирование диеты заранее, часто может быть лучшей профилактикой дальнейших приступов и дальнейшего повреждения поджелудочной железы.
Стол № 5п: 3 примера меню
Рекомендации по меню общие и для взрослых пациентов, и для детей с диагнозом «панкреатит». За исключением малышей первого года жизни: для грудничков предусмотрены особенные подходы к организации лечебного питания.
Правильное питание при панкреатите пациент не может назначить себе самостоятельно. Более того, в условиях стационарного лечения блюда готовятся в больничной столовой. Если же пациент лечится амбулаторно, обязательно нужна предварительная беседа с гастроэнтерологом о том, как питаться при панкреатите дома. Ведь у человека могут диагностировать сопутствующие проблемы со здоровьем, что требует индивидуального решения по диете.
Доктор не будет расписывать подробные рецепты блюд на каждый день и заставлять пациента есть строго по схеме. Главное, чтобы больной понимал основные положения диеты, и выбор продуктов не ставил его в тупик. Например, в магазине не оказалось судака. На диете при панкреатите его можно заменить хеком, ну уж никак ни копченой скумбрией или семгой.
Каким примерно может быть меню на неделю с рецептами диеты при остром панкреатите и обострении хронического? Далее приведены несколько вариантов дневного рациона, на которые можно ориентироваться.
Пример № 1
- Утро. Пюре из отварной индейки. Каша из измельченной рисовой крупы. Омлет из белков куриных яиц, приготовленный на пару. Чай.
- Подкрепление. Творог, взбитый блендером до состояния пасты. Чай.
- Обед. Суп из овсяной крупы, пропущенный через сито. Паштет из говядины, приготовленной на пару. Пюре из картофеля. Кисель из яблок.
- Полдник. Чай с галетным печеньем.
- Вечер. Пюре из отварной курицы. Каша из измельченной гречневой крупы. Яблочный мусс. Чай.
- За два часа до сна. Сок из клубники.
Пример № 2
- Утро. Пюре из отварной говядины. Каша из измельченной гречневой крупы. Манный пудинг. Чай.
- Подкрепление. Творог, взбитый блендером до состояния пасты. Чай.
- Обед. Суп из рисовой крупы, пропущенный через сито. Суфле из курицы. Каша из измельченных овсяных хлопьев. Сок из моркови.
- Полдник. Чай с галетным печеньем.
- Вечер. Паштет из отварной индейки. Картофельное пюре. Бананово-клубничный сок.
- За два часа до сна. Напиток из шиповника.
Пример № 3
- Утро. Пюре из отварной рыбы. Картофельное пюре. Отварные цветная капуста и морковка, взбитые блендером до состояния пюре. Чай.
- Подкрепление. Яблоки, запеченные в духовке. Сок из моркови.
- Обед. Суп из гречневой крупы, пропущенный через сито. Пюре из отварной курицы. Каша из измельченной рисовой крупы. Кисель из яблок.
- Полдник. Чай с галетным печеньем.
- Вечер. Паштет из отварной говядины. Каша из измельченных овсяных хлопьев. Клубничное желе. Чай.
- За два часа до сна. Процеженный компот из сухофруктов.
Видео по теме
Простой рецепт манного пудинга по-домашнему
Рецепты для диеты при панкреатите несложные, а продукты — доступные. И не нужно пугаться замысловатых названий. Например, манный пудинг — это обычная запеканка на основе манной каши. Мясные суфле готовят из смеси фарша, молока и яичных белков. Чтобы сделать бананово-клубничный сок, фрукты взбивают блендером, и добавляют в получившийся смузи воду.
Диета при панкреатите (воспалении поджелудочной железы) должна соблюдаться в комплексе с изменениями в образе жизни пациента
Андрей Налетов подчеркивает, что важно наладить режим сна, соблюдать правила гигиены и укреплять иммунитет. Лечащий врач может посоветовать дополнительный прием витаминов
Главная задача теперь — беречься от любых недугов. Ведь поджелудочная железа может болезненно отреагировать на сопутствующее лечение.
Важно понимать, что панкреатит проще предотвратить, чем лечить. Поэтому к советам гастроэнтеролога стоит прислушиваться не только пациентам, но и всем, кому дорого здоровье
Меню при обострении панкреатита поджелудочной железы
Разработка рациона
В меню включают следующие продукты питания, употребление которых обеспечивает организм необходимыми питательными веществами, но при этом не имеет раздражающего действия на поджелудочную железу. Еду готовят на пару или подают в отварном виде, и не должна содержать сырые овощи или фрукты.
Супы должны быть на воде или нежирном мясном (рыбном) бульоне. Лучше всего слизистые или протертые. Ни в коем случае, в супах не должно быть зажарки. Каши необходимо готовить на воде или на молоке, разбавленной напополам с водой.
В меню должны входить мясо и рыба. Но только не жирных сортов. Самой диетической рыбой считается треска, которая имеет 1,4% жира. Такая рыба быстро переваривается желудочно-кишечного тракта и легко усваивается. Не вызывает сильной стимуляции ферментативной функции поджелудочной железы, поэтому считается оптимальной при панкреатите.
Из мяса дают предпочтение – кролику, индейке, вырезке из говядины или грудке из курицу. Готовят мясные продукты на пару, запекают с овощами или отваривают. Можно приготовить тефтели или котлеты наполовину овощные.
В меню включают следующие продукты питания:
- Приготовленные на пару, отварные или тушеные овощи;
- «вчерашний» хлеб;
- Запеченные фрукты (яблоки);
- Нежирные молочно-кислые продукты;
- Напитки – компот, кисели, некрепкий чай;
- нежирные сорта мяса – куриная грудка, индейка, вырезка из говядины и телятины, кролик;
- нежирная морская рыба – минтай, путассу, хек, камбала, вобла, треска;
- нежирная речная рыба – лещ, окунь, щука судак, карась, линь.
Последний прием пищи, должен быть не позднее, чем за 2-3 часа до сна. Для перекуса перед сном предпочитают галетное печенье и компоты или кисели.
Составление меню
Примерное меню на один день при хроническом панкреатите. Выключены продукты, что нельзя есть при болезни поджелудочной железы и подобран рацион, максимально щадящий для организма.
Завтрак: омлет, приготовленный на пару, каша, отваренная на молоке (гречневая, рисовая или другая), пополам с водой и некрепкий чай;
Вариант: манная каша без масла, компот из сухофруктов с галетным печеньем;
Второй завтрак (ланч): нежирный творог около 100 гр, кисель или компот;
Вариант: печеное яблоко или творожная запеканка;
Обед: вегетерианский суп, отварная куриная грудка и компот из сухофруктов;
Вариант: суп без зажарки, мясной рулет на пару, отвар из шиповника;
Полдник: печеные яблоки или сухарики с отваром шиповника;
Вариант: стакан нежирного кефира;
Ужин: овощное пюре (картошка, кабачок, морковь), паровые котлеты, чай на травах;
Вариант: каша на молоке, грудка куриная отварная, кисель;
Вечерний перекус: стакан нежирного кефира или ряженки или фруктовый кисель.
Вариант: отвар шиповника.
На вопрос можно ли мороженое при панкреатите – ответ можно дать такой – ограничивают употребление жирного и очень сладкого мороженого. Можно включить в рацион мороженое только пломбир, не более, чем ½ пачки и без любых добавлений (шоколад, орехи, сгущенка).
Памятка пациенту
Каждый пациент должен знать правила употребления пищи, и что нельзя есть при панкреатите. Рассмотрим рекомендации:
- Питание должно быть дробное, то есть, небольшими порциями до 5-6 раз в день;
- Диету придерживаются не менее полу года, хотя в конечном итоге, больной должен придерживаться такой диеты на протяжении всей жизни;
- Пища должна быть калорийной, согласно потребности;
- Нельзя употреблять продукты из списка, приведенного выше, что нельзя есть при заболевании поджелудочной железы;
- Не допускается переедание;
- Можно ли при панкреатите мороженое – ограниченное употребление нежирного пломбира.
Кроме того, необходимо своевременное лечение любых заболеваний желудочно-кишечного тракта для профилактики осложнений и уменьшения количества обострений заболевания.
Что нужно знать о диете
В первую очередь из рациона исключается жирная пища. Дело в том, что жиры могут расщепляться на составные элементы единственным ферментом нашего организма — липаза. Так как данный фермент вырабатывается исключительно поджелудочной железой, то поступление обильной пищи богатой жирами вызывает нагрузку в работе данного органа. И если здоровая поджелудочная способна справиться с возросшей нагрузкой, то больная это сделать не в состоянии, что ещё больше ухудшает воспаление.
Во вторую очередь исключается всё сладкое. Пища богатая глюкозой вызывает повышенную выработку инсулина поджелудочной железой, что также плохо сказывается на её функциональном состоянии.
Диета при болезни поджелудочной железы также подразумевает исключение раздражающих блюд: острой, копчёной, маринованной, жареной, пряной пищи. Они содержат особые вещества, которые рефлекторно повышают её работу, что нежелательно при воспалении.

Продукты при воспалении поджелудочной
При панкреатите в пищу разрешено употреблять далеко не все ингредиенты. Перечень допустимых компонентов строго нормируется особой диетой. Лучше выбирать пищу, которая легко переваривается, потому что тяжелая еда может вызывать негативные симптомы и даже становиться причиной острого приступа панкреатита.
Затем перечень расширяется, можно использовать все разрешенные продукты с соблюдением режима питания. Частично разрешенные ингредиенты употребляют лишь, когда болезнь находится в стадии устойчивой ремиссии. Запрещенные компоненты полностью исключают из рациона, потому что воспалившийся орган пищеварительной системы негативно реагирует на контакт с ними.
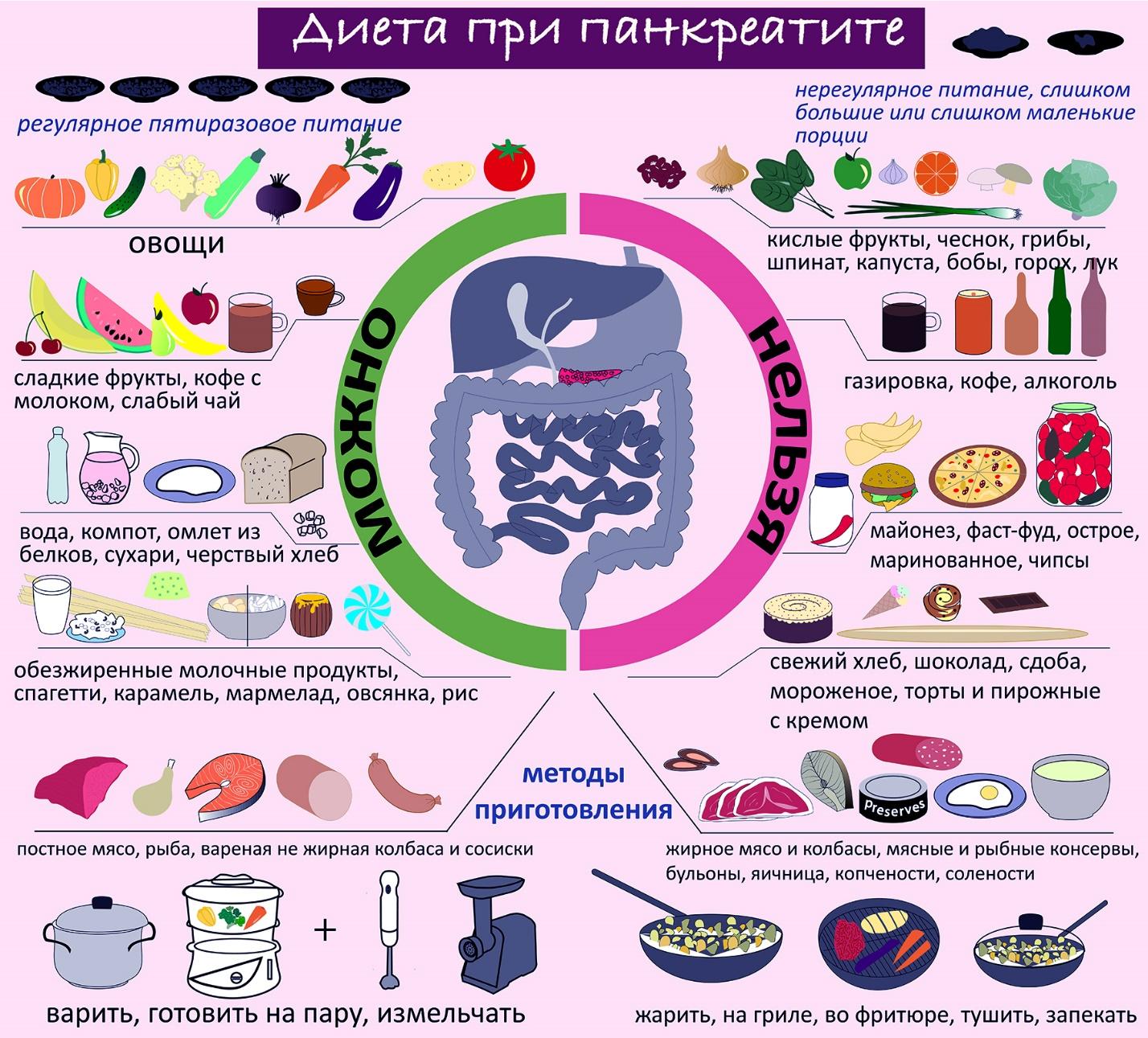
Разрешенные
Составляя для себя рацион при панкреатите действовать наобум не стоит. Лучше обратиться за помощью к лечащему врачу-гастроэнтерологу или попросить помощи диетолога. Специалисты помогут сбалансировать рацион так, чтобы он не усугублял общую клиническую картину и в тоже время был полноценным
Для больного важно получать белки, жиры и углеводы в необходимых пропорциях
Общий перечень разрешенных продуктов выглядит так:
- свекла, тыква, кабачок;
- цветная капуста, морковь;
- белокочанная капуста и томаты, болгарский перец;
- гречневая, пшеничная, рисовая крупа;
- нежирная рыба, измельченная до однородной массы;
- свежий кефир, не более 2 суток;
- чай с ромашкой, кисель;
- печень кролика и куриная;
- нежирный йогурт, без красителей и добавок;
- картофель (в виде пюре);
- овсяные хлопья (разваренные).
На первый взгляд кажется, что составить полноценный рацион из данного списка невозможно, но при их правильной комбинации, необходимое пятиразовое питание будет не только сбалансированным, но и полноценным. Если самостоятельно компоновать их трудно, стоит рассмотреть образцы недельного меню для пациента с панкреатитом.
Частично допустимые
В период ремиссии панкреатита можно употреблять не только пищу из узкого перечня. Он считается относительным, соответственно список возможных компонентов вне фазы обострения заметно расширяется. Чтобы избежать ухудшения клинической картины необходимо придерживаться всех правил питания, соблюдать режим приема пищи и контролировать ее объем
Не менее важно пить воду в достаточном количестве
К перечню частично допустимых при панкреатите продуктов относят:
- жидкая манная каша на молоке с добавлением сахара и сливочного масла;
- овсяная, рисовая и гречневая крупа;
- различные супы (за исключением грибного), приготовленные без зажарки;
- курица и телятина в виде паштета;
- галетное печенье и ржаной хлеб;
- различные овощи, приготовленные на пару или тушеные;
- минеральная вода без газа;
- молочная и кисломолочная продукция;
- рыба, приготовленная на пару;
- макаронные изделия из муки первого сорта или цельнозерновые;
- паровой омлет, яйца отварные вкрутую и всмятку;
- различные фрукты, в том числе экзотические.
При употреблении продуктов из этого перечня пациент должен контролировать свое состояние. Обострение симптомов панкреатита или холецистита сигнализирует о том, что нарушать диету не стоит и лучше составлять меню из полностью разрешенных продуктов. Если поджелудочная железа работает стабильно, значит послабления являются допустимыми, и меню можно разнообразить.
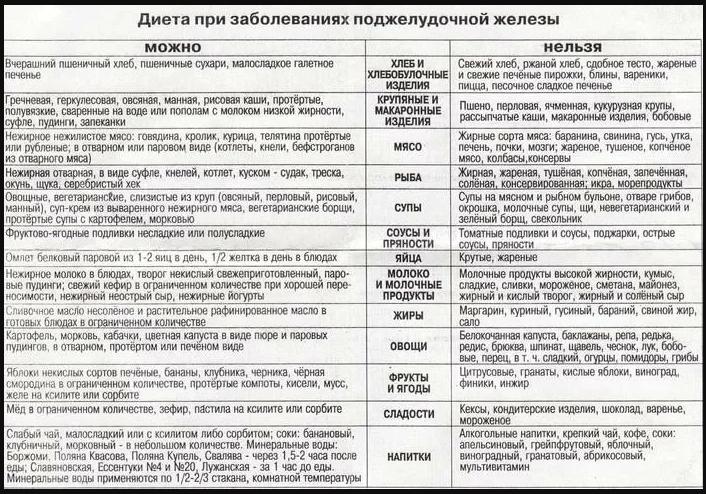
Запрещенные
Перечень запрещенных при панкреатите продуктов выглядит обширно, но отказ от них не приводит к недостатку микронутриентов в организме пациента. Общий список выглядит так:
- все жареные блюда, приготовленные с использованием растительного и сливочного масла;
- колбасные изделия;
- кисломолочная и молочная продукция с повышенной концентрацией жиров;
- жирная морская и океаническая рыба;
- кондитерские изделия, сдоба;
- домашняя и промышленная консервация, приготовленная с добавлением уксусной кислоты;
- соления и различные маринады;
- помидоры и белокочанная капуста, свекла;
- ягоды и фрукты с повышенным содержанием кислот;
- все спиртные напитки;
- различные острые соусы;
- грецкие, кедровые орехи и лещина;
- блюда быстрого питания, полуфабрикаты;
- газированные напитки, магазинные соки;
- кофе, какао, крепкий чай;
- пряности и разные специи;
- чеснок, щавель, редис, острый перец;
- все бобовые.

От продуктов из этого перечня лучше отказаться всем пациентам, имеющим некоторую предрасположенность к панкреатиту. Они негативно влияют на состояние поджелудочной железы и расстраивают ее работу.
Допустимая пища
Описанные ниже продукты нужно употреблять редко. А при возможности полностью исключить из своего рациона. Поскольку они тяжелы для желудка и чрезмерно напрягают поджелудочную железу. При употреблении таких продуктов возникают сбои в работе поджелудочной железы. К таким продуктам относят:
Субпродукты, колбаса (ограничить)
Свиная печень 18.99г 4.22г 3.38г 116.38 ккал (487 кДж)
Рекомендуется употреблять не чаще, чем один раз в 3-4 недели. Самое главное – это длительное вымачивание (2-3 часа).
Сладости (ограничить)
Вафли без начинки 3.20г 2.80г 81.00г 342.00 ккал (1431 кДж)
Свести их употребление к примерно, 100 граммам в сутки на взрослого человека средней комплекции
| Печень трески | 4.88 г | 61.39 г | 1.45 г | 590.56 ккал (2472 кДж) | Не чаще одного раза в месяц съедать по 3-4 чайных ложки печени трески |
| Варенье абрикосов | 0.00 г | 0.00 г | 62.00 г | 236.00 ккал (987 кДж) | Максимально в день можно съесть три чайных ложки варенья. |
Как питание влияет на здоровье поджелудочной железы
Научно доказано, что здоровье человека, не говоря уже о функционировании пищеварительного тракта, зависит от питания. Некоторые продукты позволяют сохранить молодость и долголетие, предотвратить развитие тяжелых заболеваний. А другие, наоборот, негативно влияют на пищеварительный тракт.
Я писала целую статью о том, как питаться правильно и полезно, чтобы сохранить здоровье, читайте ЗДЕСЬ.
Излишнее потребление жиров и недостаток белков в рационе заставляют поджелудочную железу работать на износ, в избыточном объеме вырабатывать ферменты. Несбалансированное питание приводит к набору веса, из-за чего появляются другие проблемы со здоровьем. Может повышаться сахар, возрастать уровень триглицеридов в крови, что способствует накоплению жира в поджелудочной и развитию панкреатита.
О последствиях неправильного питания для здоровья я писала подробнее ЗДЕСЬ, читайте и изучайте!
Чтобы поддерживать здоровье органа, необходимо знать полезные и вредные продукты. Первые нужно включить в рацион, а последние – исключить. Рассмотрим первую и вторую группу, но сначала узнаем какое же питание нужно для здоровья поджелудочной железы.


















