Чем и насколько опасна болезнь шейермана-мау, и как ее лечат?
Содержание:
- 2 Симптомы болезни Шейермана-Мау
- Болезнь Шейермана-Мау – лечение
- Этапы развития болезни Шейермана-Мау
- Лечение
- 6 Профилактика синдрома
- Лечение
- Особенности/Клинические проявления
- 1 Что такое болезнь Шейермана-Мау: общие сведения
- Меры профилактики
- Стадии и симптомы
- Причины возникновения и симптомы
- Как лечить болезнь спины Шейермана-Мау? ↑
- Лечение болезни Шейермана-Мау
2 Симптомы болезни Шейермана-Мау
Клинические особенности зависят от того, на какой стадии начато лечение. На ранних стадиях симптомы проявляются очень слабо, на поздних возможны очень сильные боли и полная потеря трудоспособности.
Симптомы при 1 степени:
- Дискомфорт и едва заметные боли в спине, обычно возникающие после продолжительной физической активности.
- Увеличение угла кифоза в грудном сегменте спины, но иногда может быть плоская спина с хорошо заметным поясничным лордозом.
- Несущественное снижение подвижности спины – пациент при наклоне вперед не в состоянии дотянуться руками до пола.
- Развитие сутулости.
Симптомы при 2 степени:
- средние или тяжелые по интенсивности боли, локализующиеся преимущественно в пояснице;
- существенное увеличение угла кифоза;
- нарушение чувствительности в верхних конечностях на фоне компрессии спинного мозга;
- нарушение дыхания, особенно сложно дается глубокий вдох;
- нарушение в работе мочевыделительной системы, ложные позывы на дефекацию, диарея;
- переход болей на межлопаточную область;
- тяжесть в спине, особенно заметная после физической активности;
- возникновение одышки даже при малой физической активности.
Симптомы при 3 степени:
- Существенное искривление осанки – появляется выраженный горб в верхнем сегменте спины.
- Постоянные выраженные боли с нарастающей в течение дня интенсивностью.
- Быстрая утомляемость.
- Неуклюжие движения, нарушения моторики, координации.
- Развитие бокового искривления спины – сколиоза.
- Выраженные боли в грудной клетке, имитирующие стенокардию.
- Перебои в работе сердца (аритмии, частые экстрасистолии).
- Нарушения подвижности позвоночника, парестезия верхних и нижних конечностях.
- Хромота и в связи с ней появление плоскостопия (как компенсаторного решения организма перераспределить нагрузку).
- Нарушения сна, депрессия, апатия.
Учтите: примерно у 5% больных болезнь Шейермана-Мау протекает без болевого синдрома независимо от того, на какой стадии заболевание.
2.1 Диагностика
Первичная диагностика:
- изучение врачом анамнеза, истории болезней семьи;
- оценка внешнего вида больного, пробы на чувствительность конечностей;
- пальпация позвоночника по всей длине;
- сбор анамнеза от пациента, детальный опрос о симптомах.
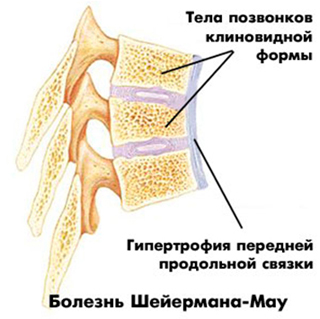
Поражение позвонков при болезни Шейермана Мау
Вторичная диагностика:
- обязательно необходим рентген – рентгенологические признаки болезни Шейермана-Мау можно увидеть уже на первой стадии болезни;
- электромиография;
- компьютерная или магнитно-резонансная томография.
Дополнительная диагностика (проводится не обязательно, обычно чтобы исключить или выявить другие заболевания):
- сдача общеклинического анализа мочи и крови;
- биохимический анализ крови;
- консультация у пульмонолога и кардиолога;
- консультация у нейрохирурга или невролога.
Болезнь Шейермана-Мау – лечение
Терапия юношеского кифоза комплексная и длительная. Первичными способами, как лечить болезнь Шейермана-Мау, являются массаж, мануальные и физиологические воздействия:
- электронейростимуляция;
- ультразвуковая терапия;
- синусоидальные модулированные токи;
- диадинамотерапия;
- магнитное воздействие;
- интерференционная терапия;
- вытяжение позвоночника и другие.
Основным методом, чтобы вылечить болезнь Шейермана-Мау, считается регулярное выполнение специальных упражнений. Физические нагрузки должны быть целенаправленными и продуманными, с учетом стадии патологии и наличия осложнений. В начале терапии (первые 2-3 месяца) гимнастику придется делать ежедневно. После появления улучшений упражнения выполняются 1 раз в 2 суток.

Болезнь Шейермана-Мау – ЛФК
Гимнастика разрабатывается индивидуально для каждого пациента в соответствии с его возрастом, тяжестью кифоза и ограниченностью подвижности позвоночника. Упражнения при болезни Шейермана-Мау включают 5 базовых блоков:
- укрепление ягодичных мышц;
- расслабление мышц шеи, поясницы;
- вытяжение грудных мышц;
- укрепление мышц грудного отдела позвоночника;
- дыхательная гимнастика.
Дополнительно можно заниматься и другими видами спорта, исключая те, в которых требуется совершать прыжки – баскетбол, упражнения со скакалкой, волейбол и аналогичные. Полезно катание на велосипеде при болезни Шейермана-Мау (по ровной и городской местности), плавание, лечебная ходьба. После появления стойких улучшений гимнастика осуществляется с утяжелителями, 3 кг для женщин и 5 кг для мужчин.
Болезнь Шейермана-Мау – операция
В тяжелых случаях искривления позвоночного столба консервативная терапия помогает редко. Если болезнь спины Шейермана-Мау длительно прогрессировала и вызвала устойчивые осложнения, образование горба и необратимую деформацию костной ткани, назначается хирургическое вмешательство. Показаниями к его проведению считаются следующие факторы:
- угол кифоза, превышающий 75 градусов;
- нарушений функционирования органов кровообращения и дыхания;
- интенсивные боли;
- выраженное ограничение подвижности спины.
Операция предполагает имплантирование в позвоночник гипоаллергенных медицинских конструкций из металла – винтов, крючков и стержней. Они выполняют несколько функций:
- поддержка позвоночного столба;
- выпрямление спины;
- укрепление позвоночника;
- вытяжение.
Этапы развития болезни Шейермана-Мау
Шейермана болезнь обычно случается у тех молодых людей, которые в какой-то момент очень быстро, например, в течение нескольких месяцев, вытянулись в росте. В этом случае наблюдается рост костей, а мышцы с такой скоростью расти не успевают. И, из-за того, что мышцы не держат выросший позвоночник как следует, все нагрузки в этот момент начинают ложиться на кости позвонков.
То есть при болезни страдают не диски, а непосредственно кости позвоночника – они продавливаются, изменяют свою форму, приплющиваются с одного конца, даже есть термин «клиновидные позвонки».
Местом первичного поражения является зона роста запирательных пластинок. Это хрящи, которые покрывают снизу и сверху костную ткань тела позвонка. Нужны они для равномерного распределения веса на губчатую костную ткань.
Пластинки истончаются, появляется бугристость, потом они могут отслаиваться от позвонков. Все это можно наблюдать на рентгенограмме.
Затем могут образовываться грыжи Шморля – часть пластинки проваливается в тело позвонка. Это происходит или из-за несостоятельности истонченной пластинки, или из-за дефекта тела позвонка, или из-за неполноценного развития структуры губчатой кости.
Если угол отклонения позвонка от основной линии превышает 45°, то можно ставить диагноз.
Лечение
Лечение синдрома Шейермана-Мау консервативное, нацеленное на восстановление осанки и выправление естественной формы спины. При регулярной терапии симптомы постепенно стихают, стабилизируется состояние пациента.
ЛФК при болезни Шейермана-Мау

Фото с сайта yazdorov-rostov.ru
Лечебная гимнастика при болезни Шейермана-Мау необходима для коррекции осанки, упражнения выполняются систематически. Классическая программа включает следующие комплексы:
- растягивание позвоночника под весом тела – выполняется на турнике;
- стоя на четвереньках – прогибается поясница вниз и запрокидывается голова назад, затем наоборот, вгибается поясница и опускается голова;
- лежа на животе – руки в замок за спиной, тянуть их, стремясь достать до пят, отрывая грудную клетку от пола;
- переворачиваемся на спину – колени прижимаем к груди, обхватываем руками, стремимся максимально расслабить поясницу;
- в этой же позиции – руки в стороны, лопатки прижимаем к полу, обе ноги сгибаем в коленях, голени параллельно полу. По очереди отводим таз и согнутые ноги вправо и влево.
На заметку: такой комплекс ЛФК при болезни Шейермана-Мау рекомендуется проводить ежедневно, каждый подход по 2-3 минуты. Нельзя делать упражнения при наличии болей – это только усугубит самочувствие и спровоцирует прогрессирование искривления.
Массаж при болезни Шейермана-Мау
При юношеской болезни Шейермана-Мау массаж нужен для расслабления мускулатуры и выправления осанки. Методика разминки следующая:
- поглаживание – вдоль позвоночника снизу вверх;
- растирание – поочередно круговые движения снизу вверх и наоборот;
- надавливания – массажист обеими руками делает резкие движения на центр позвоночника, частично используя массу тела;
- постукивания – ребрами ладоней по бокам от позвонков;
- заканчиваем процедуру растиранием и поглаживанием.
Массаж при болезни Шейермана-Мау должен проводиться постоянно, желательно ежедневно. При наличии дискомфорта разминка откладывается до восстановления самочувствия.
Корсет при болезни Шейермана-Мау
Для коррекции осанки показано ношение ортопедического корсета. Выбирать модель самостоятельно не рекомендуется, нужно обязательно проконсультироваться с врачом.
Подбирается корсет в зависимости от следующих факторов:
- возраст;
- пол;
- масса тела;
- вид заболевания.
При юношеском кифозе актуальны корсеты для выправления осанки, носить их придется несколько лет и регулярно показываться врачу. За период взросления ребенка сменяются модели в соответствии с возрастом.
Медикаменты при болезни Шейермана-Мау
Болезнь Шейермана лечится при помощи лекарств, но такая терапия по большей части симптоматическая. Она направлена на облегчение состояния пациента и возвращение подвижности спины.
Группы препаратов, которые показаны к применению:
- Анальгетики (Найз, Диклофенак) – назначают для обезболивания.
- Глюкортикостероиды (Преднизолон, Бетаметазон) – эти гормоны являются мощными обезболивающими, назначаются при неэффективности предыдущей группы лекарств.
- Седативные препараты (Циркулин, Глицин) – выписывают для снятия тревожности и нервного перенапряжения.
- Витамины – (В1, В6, В12) показаны для укрепления иммунитета и восстановления тканей.
- Препараты кальция (Кальцитонин, Кальций Д3) – восстанавливают костную ткань, являются хорошим дополнением к лечебной гимнастике.
Рекомендации по образу жизни при болезни Шейермана-Мау
Если выявлена юношеская болезнь Шейермана-Мау, рекомендуется соблюдать следующие правила:
- ограничить нагрузку на спину – запрещается поднимать более 5 кг, противопоказаны тяжелые виды спорта;
- подобрать ортопедический матрас и подушку – это предотвратит искривление и защемление нервов;
- следить за здоровьем – регулярно делать гимнастику и массаж, посещать врача, поддерживать осанку.
6 Профилактика синдрома
Так как ювенильный кифоз является в первую очередь генетической наследственной патологией, то определить профилактические мероприятия довольно трудно. Для предупреждения заболевания следует придерживаться некоторых общих рекомендаций:

- 1. Создать условия для безопасного протекания беременности матери.
- 2. Ограничить силовые нагрузки на грудной отдел позвоночника.
- 3. Питание ребенка должно быть сбалансированным и соответствовать возрасту.
- 4. Ведение активного образа жизни.
- 5. Недопущение травмирования позвоночника.
- 6. Правильное положение спины при работе стоя или сидя.
- 7. Регулярное посещение медицинского учреждения с целью получения консультаций у врача-ортопеда о развитии позвоночника.
- 8. Избавление от лишних килограммов (избыточный вес дает дополнительную нагрузку на позвоночник).
Вовремя диагностированный недуг успешно поддается лечению, и прогноз в большинстве случаев благоприятный. Но если болезнь находится уже в поздней стадии, медицина может оказаться бессильна. В таких случаях больному грозит инвалидность. При отсутствии лечения заболевание вызывает следующие осложнения:
- хронический болевой синдром;
- грыжи Шморля и межпозвоночные грыжи;
- ущемление спинного мозга;
- спондилез;
- радикулоневропатия;
- миелопатия;
- образование горба;
- деформирующий спондилоартроз;
- хронический болевой синдром;
- нарушения работы пищеварительной дыхательной, выделительной и сердечно-сосудистой систем организма.
https://youtube.com/watch?v=ko5Xu5LR1OM
Лечение
Для лечения заболевания применяют или консервативное лечение, или оперативное. Принимать решение может только квалифицированный врач, который, прежде всего, будет заботиться о здоровье ребенка и о его дальнейшей трудоспособности.
К консервативному методу лечения относится:
- массаж;
- ЛФК;
- физ. процедуры;
- мануальная терапия;
- иглоукалывание;
- медикаментозное снятие болей.
Нередко в рамках консервативного лечения назначают ношение корсета, который помогает поддерживать правильную осанку.
На ранней стадии именно лечебная физкультура помогает остановить деструктивные изменения за счет укрепления мышц.
На последующих стадиях подход к лечению должен носить комплекс мероприятий, при которых может использоваться в вытяжение, медикаменты, купирующие боль и воспаление.
Как для взрослых, так и для детей корсет для выпрямления осанки является необходимой и распространенной вещью.
Именно благодаря корсетам, многие проблемы со здоровьем очень быстро решаются.
Правильная осанка – залог здоровья и профилактика многих болезней спины.
Для улучшения состояния костной ткани назначают кальций и витамин D, для восстановления и питания хрящевой ткани назначают препараты – хондопротекторы. Все препараты назначает только врач.
В процессе лечения пациента освобождают от занятий на уроке физкультуры, ему можно заниматься лечебной ходьбой, плаваньем или ездить на велосипеде. В домашних условиях необходимо выполнять упражнения для укрепления брюшного пресса.
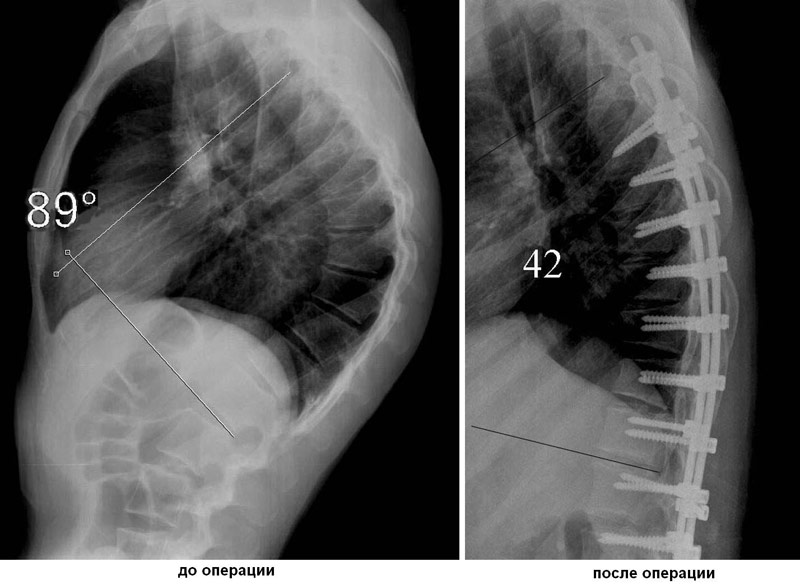
Оперативное вмешательство назначается только в тяжелых случаях, когда консервативные методы не действуют, а боли и деформация нарастают. В случае если угол искривления достигает 50 градусов, то без оперативного вмешательств нельзя обойтись, при этом устанавливается система «мост», которая выпрямляет поврежденный позвоночник.
Если у ребенка деформация нарастает до максимального искривления в 75 градусов, то назначают 2 последовательные операции, в ходе которых удаляют деформированные позвонки и устанавливают конструкцию для поддержания позвоночника.
При проведении оперативного вмешательства всегда велики риски повреждения нервных окончаний и наступления инвалидности.
Особенности/Клинические проявления
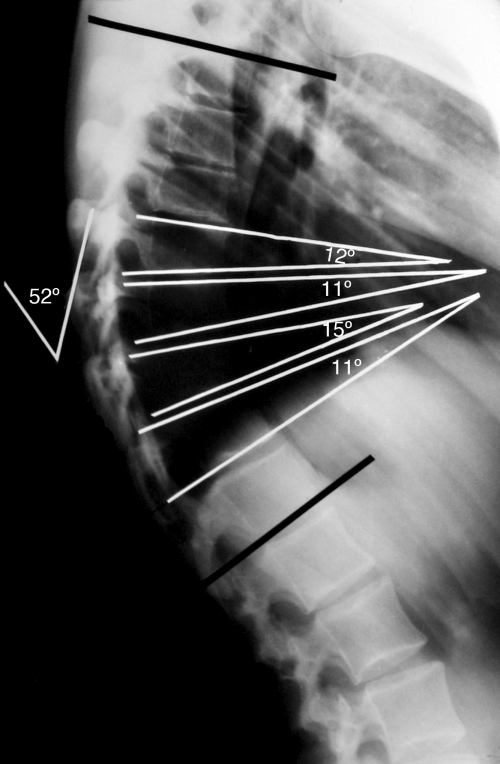
Рентгенограмма в боковой проекции
Согласно Sorenson, кифоз Шейермана характеризуется следующими критериями:
- Три или более соседних позвонков имеют клиновидную деформацию ≥ 5 градусов.
- Отсутствуют врожденные патологии позвоночника, а также его инфекционные заболевания и травмы.
У подростка с кифозом Шейермана будут наблюдаться:
- Косметический дефект/постуральная деформация.
- Вероятна подострая боль в груди, обычно без определенного провоцирующего действия. Боль усиливается во время активности и снижается во время отдыха.
- Чаще всего деформация обнаруживается в раннем и среднем подростковом возрасте. Обычно ее замечают или сам ребенок, или его родители, либо она выявляется во время школьных медосмотров.
- Физикальное обследование выявляет грубую гиперкифотическую дугу с выраженным изгибом.
- Гиперкифоз не исчезает ни во время экстензии, ни в положении лежа на спине или животе, что только подтверждает высокую степень ригидности данной деформации.
- Также могут быть выявлены шейный или поясничный гиперлордоз, сколиоз и напряжение в хамстрингах. Несмотря на то, что неврологические расстройства при болезни Шейермана встречаются редко, рекомендуется провести тщательный неврологический осмотр пациента.
- Может обнаружиться жесткость и утомление мышц, особенно в конце дня.
- Сниженная гибкость туловища.
- В тяжелых случаях может быть нарушена работа сердца и легких или могут возникнуть тяжелые неврологические симптомы. Эти симптомы встречаются крайне редко.
Пациенты также могут жаловаться
на боль, из-за которой они не могут тренироваться, работать и заниматься
повседневными делами. Болезнь также может причинять дискомфорт из-за
эстетической составляющей.
Во время осмотра возможно обнаружить пигментацию кожи в области наибольшего искривления из-за трения о спинки стульев. Вопрос о естественном течении болезни пока что остается открытым: существует множество противоречивых сообщений относительно тяжести боли и физической недееспособности.
1 Что такое болезнь Шейермана-Мау: общие сведения
Болезнь Шейермана-Мау является остеохондропатией, которая потенциально опасна инвалидностью и сильными хроническими болями. Исход болезни зависит от стадии, на которой было начато лечение, а также от адекватности проводимой терапии.
Основной клинический признак болезни – формирование горба, первое время практически незаметного, но затем серьезно деформирующего спину. Болезнь наблюдается и у взрослых, но только как завершающий этап юношеского синдрома Шейермана-Мау (то есть болезнь уже была в юношеском возрасте, просто оставалась незамеченной).
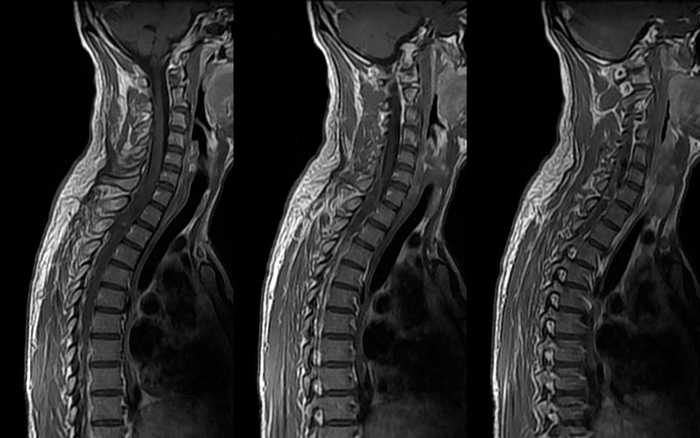
Болезнь Шейермана Мау на снимке МРТ
Берут ли в армию с заболеванием Шейермана-Мау? Зависит от тяжести заболевания. На ранних этапах болезни службе ничего не мешает. Но если уже сформировался горб, ограничивающий больного в физической активности, положена отсрочка от армии.
1.1 Причины развития
Точные причины и механизмы развития заболевания так и не поняты, но предполагается, что основной причиной являются генетические аномалии.
Причины, которые могут запустить развитие болезни:
- Травмы спины.
- Остеопороз.
- Аномалии развития мышц грудного или поясничного отдела спины.
- Усиленное разрастание костной ткани по площади задних отделов позвонков.
- Гормональные нарушения, патологии обмена веществ в пубертатном возрасте.
- Гиподинамия (недостаточно подвижный образ жизни, мышечная слабость).
- Низкая масса тела (граничащая с/или являющаяся дистрофией).
- Любые заболевания эндокринной системы.
- Неудобное положение с перенапряжением позвоночника или мышечного корсета спины.
- Чрезмерные физические нагрузки, приходящиеся на грудные мышцы.
- Сутулость.
- Нарушение кровенаполнения гиалиновых пластинок, которые лежат между позвонками и позвоночными дисками.
- Отложение солей кальция в области связочного аппарата позвоночника.
1.2 Группы риска
Существуют группы риска по данной патологии, и входящие в нее люди имеют повышенные шансы на развитие болезни. Это вовсе не означает, что не будучи в группе риска болезнь не разовьется, равно как и не означает обратного.
В группу риска входят люди с такими факторами:
- наличие вредных привычек (курение, алкоголь);
- тяжелые интоксикации, бесконтрольное использование лекарственных препаратов матерью во время вынашивания ребенка;
- дефицит витаминов, недостаток питательных элементов;
- нерациональное и несбалансированное питание;
- рахит в анамнезе.
Статистически заболевание встречается одинаково часто как у мальчиков, так и у девочек. Имеется лишь несущественный перевес в сторону мальчиков (вероятнее всего, они чаще страдают болезнью из-за более активного образа жизни и нагрузок на позвоночник и мышцы).
1.3 Чем это опасно?
Основная опасность болезни Шейермана-Мау – инвалидность из-за деформативных изменений позвоночного столба и неспособности заниматься даже бытовыми работами. Возможна как частичная, так и полна потеря трудоспособности.
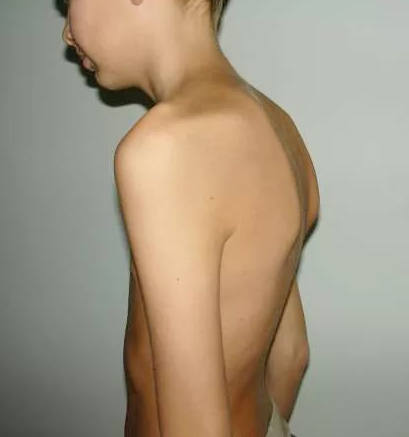
Болезнь Шейермана Мау у ребенка (вторая стадия)
Прочие осложнения заболевания:
- развитие межпозвоночных грыж;
- развитие спондилеза;
- хронический болевой синдром;
- развитие остеохондроза грудно-поясничного отдела;
- развитие специфической грыжи Шморля;
- развитие деформирующего спондилоартроза;
- формирование выраженного горба в грудном сегменте спины;
- развитие миелопатии;
- ущемление (компрессия) спинного мозга;
- развитие радикулоневропатии;
- нарушения работы почек, кишечника или мочевого пузыря, несколько реже нарушается работа сердца, легких или желудка.
1.5 Классификация болезни
Классификация болезни Шейермана-Мау делит ее: по возрасту, когда болезнь была обнаружена, и по локализации поражения.
Возрастная классификация:
- Латентный или ортопедический вид – пик заболеваемости приходится на возраст 8-14 лет, искривление позвоночника минимально, болезненных ощущений нет.
- Ранний вид – пик заболеваемости приходится на возраст 10-15 лет, имеются постоянные умеренные боли в грудном сегменте спины.
- Поздний вид – обнаруживается и ставится диагноз после 20 лет, грозит серьезными осложнениями и скорой инвалидностью (если не будет проводиться адекватная терапия).
Классификация по локализации:
- грудной – поражаются средние и нижние грудные позвонки;
- пояснично-грудной – поражаются нижние грудные и верхние поясничные позвонки.
Меры профилактики
Для профилактики возникновения заболевания важно выполнять регулярную гимнастку, которая будет укреплять брюшной пресс, мышцы спины, и поддерживать позвоночник в отличном состоянии. Не забывайте укреплять плечевой пояс и избегайте чрезмерной физической нагрузки
Ребенку важно носить ранец, даже если у него нет проблем со спиной, также нужно чтобы постель была досрочно жесткой без вмятин и провалов. Важно контролировать вес ребенка и не допускать его избыток, для питания важно выбирать качественную растительную, мясную и молочную пищи, избегаю вредных пищевых добавок
Очень важно, чтобы в рационе ребенка было достаточное количество кальция и белка
Важно контролировать вес ребенка и не допускать его избыток, для питания важно выбирать качественную растительную, мясную и молочную пищи, избегаю вредных пищевых добавок. Очень важно, чтобы в рационе ребенка было достаточное количество кальция и белка
Также для профилактики отлично подходят занятия плаваньем, велосипедный спорт и спортивная ходьба.
Если заболевание было выявлено, то на протяжении всего юношеского возраста нужно находиться на диспансерном учете и проходить регулярные осмотры, даже если нет болей и визуальных дефектов.
Стадии и симптомы
Заболевание Шейермана Мау проходит 3 стадии, которые носят названия латентной (скрытой), ранней и поздней. Каждая из них соответствует определенному возрасту:
- 1 стадия – от 8 до 14 лет;
- 2 стадия – от 15 до 20 лет;
- 3 стадия – от 20 лет.
Для каждой стадии характерны разные проявления. Сначала ребенок ни на что не жалуется, однако ощущает тяжесть в спине и быструю усталость, которая не дает долго держать правильную осанку. Регулярно возникает желание прилечь и отдохнуть, чтобы избавиться от напряжения и расслабить спину.
Болевой синдром обычно слабовыраженный и скорее напоминает дискомфорт. При сдавливании сосудов возможна ломота в нижних конечностях. Латентную стадию еще называют ортопедической, так как появляются изменения в осанке – увеличивается грудной или поясничный изгиб. При усилении поясничного лордоза спина в грудном отделе уплощается.
Наблюдаются также первые признаки ограниченной подвижности позвоночника – наклон вперед вызывает затруднения, пациент не достает вытянутыми руками даже до щиколоток. Характерным признаком считается наличие кифоза при максимальном выпрямлении спины.
По завершении латентной начинается ранняя стадия. Позвонки сплющиваются с внешней стороны и начинают срастаться с гиалиновым хрящом дисков, передняя продольная связка утолщается – формируется грыжа Шморля. На второй стадии болезни
Шейермана Мау возникают следующие симптомы:
- боли в пояснице и мышцах живота;
- выраженная сутулость, в тяжелых случаях – горб;
- онемение и скованность в ногах.
Важно: даже незначительная травма может привести к поперечному поражению спинного мозга, частично или полностью перекрывая его. При полном пересечении спинного мозга на уровне грудных позвонков возможны нарушения функций тазовых органов и мышечная атрофия.. Однако, несмотря на тяжелые симптомы, патологический процесс поддается лечению консервативными или оперативными методами
Однако, несмотря на тяжелые симптомы, патологический процесс поддается лечению консервативными или оперативными методами.
Третья стадия остеохондропатии характеризуется прогрессом дистрофии в позвоночнике, результатом которого чаще всего являются остеохондроз, грыжи поясничного отдела, спондилез, лигаментоз грудного отдела и спондилоартроз шейных позвонков.
В подавляющем большинстве случаев возникают боли и парестезии, снижаются или выпадают рефлексы в нижних конечностях, что обусловлено поражением чувствительных и двигательных нервов. К болевому синдрому в спине приводят и нервные импульсы рецепторов в ответ на изменения в паравертебральных структурах и позвоночных костях.
Иногда отмечаются туннельные нейропатии в нижней части тела и боли в животе. Некоторые пациенты жалуются на цервикалгию – болезненность и напряженность шейных мышц, ограничение подвижности и связанные с этим головокружения, нечеткое зрение, повышение артериального давления.
На поздней стадии развития болезни нередки случаи корешковых синдромов в шейном и грудном позвоночном сегментах. У пациентов старше 30 лет возникает цервикальная миелопатия из-за сдавления спинного мозга патологически измененными позвоночными структурами. В пожилом возрасте миелопатия сопровождается выраженным атеросклерозом аорты и ее ветвей, что является следствием прогрессирующей дегенерации и деформации позвонков, костными разрастаниями (остеофитами), а также обызвествлением передней продольной связки, множественными грыжами и сужением межпозвоночных отверстий.
Важно: при отсутствии лечения болезнь Шейермана может затихнуть на несколько лет, но позже она возвращается снова. Такой перерыв составляет в среднем 12 лет
Вероятность рецидива значительно повышается, если человек не занимался физкультурой и не поддерживал физическую форму.
Причины возникновения и симптомы
Болезнь Шейермана-Мау, называемая также дорсальным юношеским кифозом, представляет собой деформацию верхней части хребта. С точки зрения физиологии искривление провоцирует клиновидные видоизменения позвонков в грудном отделе (как правило, это 7, 8 и 9 позвонки).
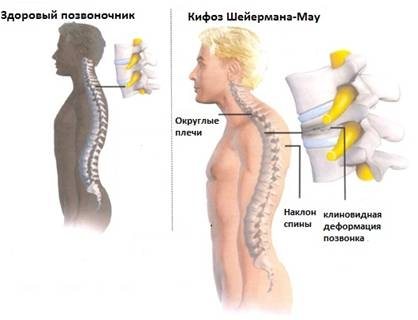
Вследствие таких изменений уменьшается передняя часть позвонка, приводя к искривлению смежных позвонков. Такие процессы дестабилизируют весь позвоночный столб, приводя со временем к образованию горба.
Эффект «круглой спины»
Идентифицировать человека, страдающего кифозом этого вида, можно по своеобразной форме спины и проблемной осанке – в выпрямленном положении из-за деформации шейно-грудного отдела она напоминает букву S.
Такое искривление, практически всегда возникающее в верхней части спины, свойственно подросткам в возрасте 12 – 16 лет. На начальной стадии без осмотра специалиста определить эту патологию практически невозможно, поскольку визуальных изменений может не быть.

Впоследствии, с усугублением искривления может возникнуть эффект так называемой круглой спины, или сутулости. Затем, на более серьезных стадиях, возможно даже образование горба, который достаточно сложно поддается лечению.
Природа происхождения синдрома Шейермана-Мау
Происхождение кифоза такого рода может иметь различную природу. Болезнь бывает наследственной, врожденной или приобретенной вследствие систематических нарушений осанки или определенных компрессионных изменений, в том числе перенесенных травм, оперативных вмешательств или серьезных заболеваний.
Нарушение процесса кровообращения
Точные причины развития синдрома Шейермана-Мау не установлены. Но специалисты склоняются к версии, что одним из главных факторов является нарушение процесса кровообращения. В результате недостаточно активного наполнения водой и питательными веществами хрящевых прослоек, соединяющих позвонки, они истончаются, ослабевают и не выполняют свои функции в полной мере.
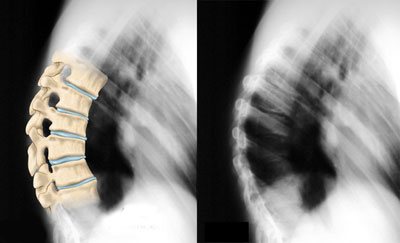
Со временем замыкательные прослойки начинают отмирать, приводя к патологии костной структуры и связок. Такого же рода некроз может возникать и после перенесенной травмы позвоночника или спинных мышц во время активного роста ребенка или полового созревания.
В дополнение к основному фактору значительное влияние могут оказать дефицит кальция, наличие других нарушений осанки, в том числе сколиоз или лордоз.
Чтайте также : Боль в спине во время беременности
Неравномерный рост костной ткани
Еще одна версия, подтвержденная многими исследованиями, заключается в том, что возникновение патологии обусловливает неравномерный рост костной ткани. Считается, что в одних участках тел позвонков костная ткань разрастается более активно, тогда как в других ее образование недостаточно. Именно этот дисбаланс может вызывать деформацию. Тем не менее именно генетическая склонность является доминантной причиной развития юношеского кифоза у большинства подростков.
Главной проблемой этого заболевания является затруднение с его обнаружением на ранней стадии. Как правило, вначале болезнь проявляет себя как небольшая сутулость, сопровождаемая сильным опущением плеч вниз, иногда даже при худощавом телосложении из-за деформации может выступать вперед живот. Вначале больной не ощущает никакой скованности движений или болевых ощущений в спине. Поэтому только врачебное обследование может показать наличие негативных изменений.
Как лечить болезнь спины Шейермана-Мау? ↑
В лечении такого сложного заболевания простых и быстрых методов нет.
Кроме этого, могут назначить лекарственные средства:
- витамин D;
- хондропротекторы;
- противовоспалительные нестероидные препараты.
Схема, по которой осуществляется лечение в большинстве клиник, вызывает множество споров и сомнений — например, для чего необходимо назначение хондропротекторов, если хрящевая ткань не нарушена.
Спорным является и назначение носить корсет.
Мануальная терапия и массаж спины позволяют нормализовать мышечный тонус и кровоснабжение всех тканей в районе повреждения.
К операции прибегают только в особенно сложных случаях:
- если угол кифоза превышает 50–60 градусов;
- когда нарушена функция дыхания и кровообращения;
- в тех случаях, когда боль невозможно купировать другими способами.
Гимнастика и упражнения
Таким образом, наиболее действенным и эффективным методом в лечении болезни являются физические упражнения и лечебная гимнастика.
Самыми полезными занятиями считаются:
- ходьба;
- плавание;
- езда на велосипеде;
- любые упражнения по укреплению брюшного пресса.
Все упражнения и виды спорта, которые могут оказать нежелательную нагрузку и чреваты травмированием, нежелательны.
Регулярно занимаясь специальной лечебной гимнастикой при болезни позвоночника Шейермана-Мау, у человека в возрасте 20 лет уходит от полугода до полутора лет.

В 30 лет ему понадобится не менее 2–3 лет, а после 40 и тем более 50 лет исправить неправильную осанку и гиперкифоз практически невозможно.
Поэтому чем раньше человек начинает работать над лечением, и насколько добросовестно он это будет делать, тем больше у него шансов на скорое выздоровление.
Упражнения нужно выполнять через день, не менее 3 раз в неделю по 40–90 минут.
Один день перерыва между занятиями необходим для восстановления мышц.
Лечебная гимнастика должна включать 5 важных блоков:
- укрепление мышц спины в области грудного отдела позвоночника;
- укрепление ягодичных мышц;
- растяжение мышц груди;
- расслабление мышц поясницы и шеи;
- дыхательные упражнения для увеличения объема легких и расширения грудной клетки.

Для выполнения упражнений необходимо подготовить коврик, не тяжелую металлическую палку и надеть легкий, не стесняющий движений спортивный костюм.
- Станьте прямо, расставьте ноги по ширине плеч, возьмите палку в руки и, не выпуская ее, заведите за спину. Надавливайте легонько палкой на лопатки, пытаясь выровнять спину. На выдохе выполните приседание, а на вдохе примите исходное положение.
- Точно также заведите руки с палкой за спину, надавите немного на лопатки и поднимитесь на носочки, синхронно поднимая вверх руки. Все это осуществляете на вдохе, на выдохе принимаете исходное положение.
- Стоя, ноги на ширине плеч, руки с палкой заведены назад, сделайте вдох и запрокиньте голову назад, на выдохе вернитесь в исходное положение.
- Станьте на четвереньки, прогните грудь вперед, а голову приподнимите. Не меняя положения, сделайте 40–50 шагов.
- Лягте на спину, руки согните в локтях и на вдохе прогибайте спину, опираясь на локти и затылок. Примите исходное положение на выдохе.
- Лежа на спине, положите руки вдоль туловища и расслабьте мышцы, потом заведите их за голову, потянитесь и вернитесь в исходное положение.
- Лягте на живот, подведите ладони к плечам, откиньте голову назад и, опираясь на предплечья, поднимите, сделав вдох, грудную клетку, как можно выше. На выдохе вернитесь в исходное положение.
- В положении лежа на животе, схватите руками палку и удерживайте ее на лопатках, голову откиньте, а позвоночник прогните назад. Потом вернитесь в исходное положение.
Любые выбранные вами упражнения лучше согласовать с инструктором или выполнять в его присутствии.
Нельзя выполнять упражнения по укреплению мышц груди, силовые упражнения, подъем грузов и прыжки.
Лечение болезни Шейермана-Мау
Методы лечения зависят от стадии развития дорзального кифоза. Чем сильнее запущена болезнь, тем агрессивнее лечение. Выбирая комплекс способов лечения, ортопеду нужно учитывать и возраст пациента.
Если у детей и подростков процесс выздоровления и возврата позвоночника проходит относительно быстро, то с возрастом проблемы усугубляются. После 40 лет некоторые изменения уже необратимы, и все медицинские процедуры направлены на то, чтобы болезнь не прогрессировала.
Лечебная гимнастика

Как правило, этот метод лечения назначают на ранних стадиях развития болезни. Специальный комплекс упражнений помогает укрепить мышечный корсет вокруг позвоночника и предотвратить появление клиновидной деформации.
Детям и подросткам не следует ходить на уроки физкультуры. Занимаются они в специализированных группах у специалистов по ортопедическому профилю.
Сначала комплекс выполняется каждый день. Позже врач может разрешить уменьшить количество занятий. В большинстве случаев занятия занимают около 40 минут. Для тех, у кого диагностирована болезнь Шейермана-Мау, лечебная гимнастика часто дополняется занятиями в бассейне, ходьбой и велосипедным спортом.
Методы лечения на поздних стадиях
Болезнь Шейермана-Мау у взрослых и детей на поздних стадиях, когда успел образовать горб и другие серьезные нарушения осанки, вылечить только лечебной гимнастикой невозможно.
- Врач назначает прием противовоспалительных средств. Кальций и витамин D помогут восстановить нормальное состояние костной ткани. Для питания и ускорения процесса регенерации хрящевой ткани назначаются хондопротекторы.
Массаж и физиотерапия у специалистов, порекомендованных ортопедом, тоже помогут в комплексном решении проблемы.
Назначаются процедуры по вытяжению позвоночника.
Детям и подросткам на некоторое время могут прописать ношение выравнивающего корсета.
Дает положительный результат лечение иглоукалыванием.
Если угол деформации позвоночника достигает 50 градусов, необходимо оперативное вмешательство. Как правило, на этой стадии больной устанавливается выравнивающая система «мост».
При угле деформации 75 градусов ортопед рекомендует две операции:
Удаляются деформированные позвонки.
На их место устанавливается поддерживающая конструкция.