Что означает диагноз инфильтрат брюшной полости
Содержание:
Операционное лечение
Операция для вскрытия абсцесса происходит под общим наркозом, его вскрывают. И ставят дренаж, который остается пока гной не перестанет выходить.
Симптомы, указывающие на нагноение:
- Температура тела резко начинает повышаться до 39-40 градусов
- Боль увеличивается, становится острой
- При прощупывании изменяются размеры аппендикулярного инфильтрата
- Появляются симптомы отравления организма
Чтобы этого не произошло, нужно сразу обратиться в больницу с целью обследования. Нередко на начальной стадии профессиональным врачам удается даже избежать операционного вмешательства. Клиника может помочь вылечить заболевание с помощью антибиотиков и правильно подобранных процедур.
Важно помнить, что при аппендикулярном инфильтрате у детей очень важно обращаться вовремя, ведь болезни у них проходят очень быстро и важно успеть до максимального роста и развития воспалительного процесса, который сложнее остановить с течением времени
Диагностика

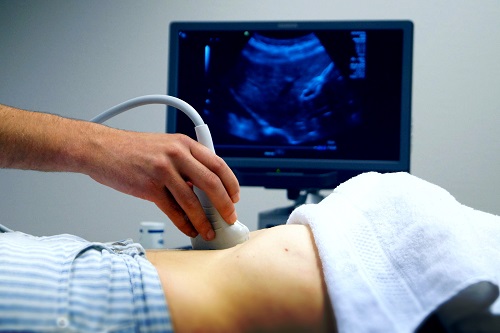
Сначала врач проводит диагноз и выслушивает жалобы, выписывает анализы сдачи крови, проводит прощупывание места аппендицита. Наиболее эффективным методом является эхография ( Узи). Благодаря современным аппаратам получается успешно справиться с определением конкретного вида болезни и ее стадии.
Лечение консервативное
Лечение аппендикулярного инфильтрата может быть консервативное, строго происходит в стационаре, включает в себя лечение антибиотиками, ограничение физических нагрузок, так же больному нужна специальная диета.
Пациенты находятся под наблюдением врачей, пока антибактериальный инфильтрат полностью не рассасывается . После, проводят операцию по удалению аппендицита.
Основные препараты, при антибактериальной терапии:
- Цефтриаксон (антибиотик из группы цефалоспоринов). Взрослым и детям старше 12 лет назначают суточную дозировку 1-2г,при тяжелых случаях дозировку могут увеличить до 4г.)
- Цефипам (группа цефалоспоринов)
- Метронидозол (антибактериальный препарат)
- Амоксиклав (антибиотик широкого спектра)
- Тиенам (антибактериальный, противомикробный препарат)
- Ванкомицин (антибиотик, бактерицидный препарат)

Если произошло абсцедирование инфильтрата, то срочно нужно сделать операцию. Экстренная подготовка происходит в течение 3-6 часов перед хирургическим вмешательством ( антибактериальная терапия, исследование анализов
Важно употреблять жидкость в большом количестве
После операции на аппендицит больного выписывают через несколько дней домой. Через 7-10 дней снимают швы. Больной продолжает лечение антибиотиками, чтобы не возникло осложнений после операции. На протяжении 1-2 месяцев человек может испытывать не большую боль после операции по удалению аппендицита.
Осложнения, которые могут возникнуть после операции:
- На 5-7 день на послеоперационном рубце может появиться уплотнение, может повыситься температура после операции до 38 градусов, что является симптомом того, что шрам начинает гноиться
- Тошнота, рвота, запор, боли в животе – это симптомы спаечной кишечной непроходимости
- Свищ кишечника ( когда из шрама начинают отходить каловые массы)
- Пилефлебит (может появиться через пару недель после операции или чрез 2-3 недели). У больного начинаются боли справа под ребром, сильный озноб, увеличение температуры тела до 39-40 градусов, кожные покровы приобретают желтоватый оттенок, печень и селезенка увеличиваются в размерах.
Очень важно соблюдать в точности все рекомендации врачей. Клиника благодаря специалистам и хорошему оборудованию может производить диагностику у детей и взрослых, а также давать возможность лечения, которое не вызовет никаких негативных последствий
Виды патологии в зависимости от сложности процесса
Далее рассмотрены виды аппендицита согласно классификации Колесова.
Катаральный
Катаральный аппендицит – это начальная стадия заболевания. Продолжается она на протяжении двенадцати часов. Симптомы патологического процесса могут скрываться за клиникой других брюшных патологий. Боль начинает беспокоить около пупочной области и примерно через восемь часов она опускается в правую сторону. Характерна тупая или ноющая боль.
Флегмонозный
В этом случае воспалительный процесс охватывает весь орган. Гнойные очаги сливаются друг с другом и пропитывают все его стенки. Червеобразный отросток увеличивается в размерах. Стенки кишечника отекают, утолщаются и становятся рыхлыми.
При этом состояние больного значительно ухудшается. Отсутствие лечения может привести к прорыву гноя. На этой стадии боль проходит, но это ложный признак, радоваться которому не стоит.
При флегмонозном аппендиците в червеобразном отростке обнаруживается гнойное содержимое
Важно! Флегмонозная форма является одной из стадий аппендицита. Ее средняя продолжительность не превышает 24 часов.
На этой стадии симптомы катаральной формы нарастают, общее состояние больного сильно ухудшается
Пациент может указать четкую локализацию болезненных ощущений. Приступ тошноты усиливается. Общая интоксикация проявляется в виде высокой температуры, гипергидроза, тахикардии, слабости
На этой стадии симптомы катаральной формы нарастают, общее состояние больного сильно ухудшается. Пациент может указать четкую локализацию болезненных ощущений. Приступ тошноты усиливается. Общая интоксикация проявляется в виде высокой температуры, гипергидроза, тахикардии, слабости.
Мышцы передней брюшной стенки резко напряжены, а правая подвздошная область отстает в процессе дыхания
Крайне важно проведение своевременного оперативного вмешательства. В противном случае это грозит развитием серьезных осложнений:
- перфорация стенок;
- развитие деструктивных изменений;
- перитонит;
- кишечная непроходимость;
- заражение крови, которое в итоге может закончиться летальным исходом.
Гангренозный
В этом случае ткани червеобразного отростка погибают. Возникает гангренозный процесс на второй или даже третий день воспаления. Развитие этой опасной формы может быть связано с несколькими причинами:
- позднее обращение за медицинской помощью;
- детский возраст, при котором патологический процесс молниеносно распространяется по организму;
- преклонный возраст.
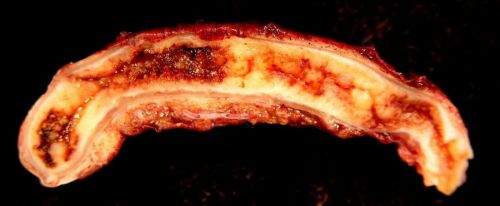 Специалисты называют гангренозную форму частой причиной смертей от аппендицита
Специалисты называют гангренозную форму частой причиной смертей от аппендицита
В группу риска попадают люди с аутоиммунными процессами, а также перенесшие тяжелые инфекции. Диагностику гангренозного аппендицита затрудняет неоднозначность клинической картины. Отмирание клеток аппендикса приводит к гибели нервных окончаний, в итоге пациенты могут и вовсе не чувствовать боли.
При гангренозной форме появляются признаки отравления: слабость, тошнота, гипертермия. Рвота не приносит облегчения. Напряжение мышц живота сохраняется по всей брюшной полости. Характерным проявлением гангренозного типа являются «токсические ножницы». На фоне нормальных температурных показателей присутствует выраженная тахикардия.
Аппендикулярный инфильтрат
Это осложненная форма аппендицита, для которого характерно скопление воспаленных тканей вокруг аппендикса. Новообразование имеет четкие границы. Развитие осложнения может быть связано со слабым иммунитетом, особенностями анатомического положения отростка слепой кишки, характера возбудителя.
Чаще всего аппендикулярный инфильтрат диагностируют у детей подросткового возраста. Заболевание начинается с внезапной приступообразной боли в районе пупка. Через несколько дней болезненность уменьшается, при этом симптомы интоксикации сохраняются.
При спокойном течении инфильтрата и наличии динамики его рассасывания врачи назначают консервативную терапию. Больным показан строгий постельный режим, щадящая диета, физиотерапевтические процедуры и антибактериальные средства широкого спектра действия.
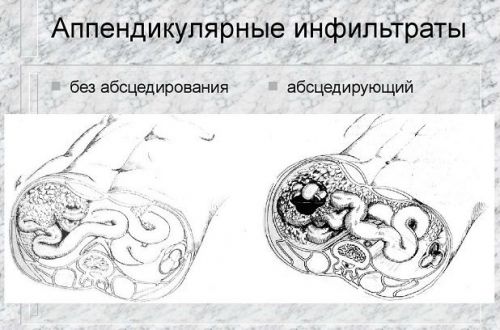 Аппендикулярный инфильтрат может рассосаться
Аппендикулярный инфильтрат может рассосаться
Особенности терапии
Чем лечить абсцесс? Об этом может сказать только врач-хирург после проведения осмотра и получения результатов исследований. Терапия при данном заболевании может быть консервативной и хирургической. Причем, первый вариант целесообразно применять только на начальных стадиях развития болезни.
Консервативное лечение гнойного абсцесса подразумевает применение противомикробных препаратов. Они могут назначаться, как в виде местных, так и в форме системных средств. Первые прописываются при кожных формах патологии, а таблетированные – при нарыве внутренних органов.
Так, при данной болезни применяются лекарства пенициллинового или цефалоспоринового ряда. Хорошей эффективностью обладает препарат Метронидазол и его аналоги.
Важно! Если не использовать антибиотики при абсцессе мягких тканей, то гнойно-воспалительный процесс будет прогрессировать. А отказ от антибиотикотерапии при нагноении в головном мозгу или других внутренних органах чреват смертью пациента!. При созревшем кожном нарыве проводится хирургическое вмешательство
Оно может быть глубоким или поверхностным: методика подбирается с учетом степени зрелости гнойника. К операции прибегают при неэффективности фармакотерапии, а также в случае, когда «зрелый» абсцесс не прорывает самостоятельно
При созревшем кожном нарыве проводится хирургическое вмешательство. Оно может быть глубоким или поверхностным: методика подбирается с учетом степени зрелости гнойника. К операции прибегают при неэффективности фармакотерапии, а также в случае, когда «зрелый» абсцесс не прорывает самостоятельно.
Можно ли применять народные средства?
Народные средства при абсцессе мягких тканей могут применяться только на ранних стадиях его образования. Они помогают ускорить процесс его созревания, но после этого их использование следует прекратить. Последующее обращение к хирургу обязательно!
Итак, какие рецепты нетрадиционной медицины будут полезными?
- Луковая мякоть. Лук запечь в духовке и хорошо размять. Приложить к больному месту, наложить повязку. Компресс держать сутки, после чего приложить новый. В данном случае стружка хозяйственного мыла не используется.
- Кашица алоэ. Свежесрезанный лист алоэ размять до состояния кашицы и нанести на больной участок. Сверху покрыть бинтом и оставить на 7 – 8 часов.
- Свежую свеклу натереть на мелкой терке и приложить полученное сырье к абсцессу. Для большего эффекта можно смешать кашицу со сметаной. Под влиянием этого компресса абсцесс созреет, либо же, гной рассосется.
Стоит учитывать, что эффективность этих методов не гарантирована. Если нарыв не сходит, а симптомы не исчезают или, напротив, нарастают, нельзя упускать момент – необходимо обратиться к врачу. Своевременное начало терапии является единственным методом профилактики развития опасных осложнений!
Диагностика
Первичная диагностика схожа с обследованием при аппендиците. Врач выслушивает жалобы пациента, пальпирует живот, осматривает кожный покров и слизистые. В результате интоксикации на языке есть белый налет. При пальпации пациент отмечает болезненность в области аппендикса, можно выявить плотное и эластичное образование.
Прощупать абсцесс иногда удается при помощи вагинального или ректального пальцевого исследования. В процессе обследования обнаруживается плотное болезненное выпячивание свода влагалища или стенки прямой кишки.
Далее врач назначает анализ крови. По результатам видно увеличение СОЭ и значительное повышение уровня лейкоцитов.
Чтобы поставить точный диагноз, инфильтрат необходимо дифференцировать с некоторыми болезнями пищеварительного тракта и мочеполовой системы, которые обладают схожими симптомами. Это болезнь Крона, киста яичников, воспаление придатков, опухоль слепой кишки. Для дифференциации используют такие инструментальные методики обследования:
- УЗИ брюшной полости, а также органов мочеполовой системы (необходимо, чтобы определить размер опухоли, а также наличие жидкости);
- рентгенография органов брюшной полости.
Иногда пациенту назначается КТ.
Лечение аппендикулярного инфильтрата консервативное. Оно проводится в условиях стационара. За пациентом регулярно ведется наблюдением. После того как инфильтрат рассосется, показана аппендэктомия (удаление воспаленного аппендикса).
На рассасывание инфильтрата уходит до 3-4 месяцев, у пожилых пациентов и детей опухоль исчезает спустя полгода.
Консервативное лечение:
- медикаментозная терапия;
- постельный режим;
- диетическое питание;
- физиотерапевтические процедуры.
Основная суть терапии – остановить воспалительный процесс, не допустить его распространение на соседние органы, купировать болевой синдром. При аппендиците, осложненном инфильтратом, пациента госпитализируют в хирургическое отделение. Он должен соблюдать постельный режим и правильно питаться. Диета предполагает исключение газированных напитков и алкоголя, отказ от продуктов с высоким содержанием клетчатки (овощи и фрукты), а также исключение из рациона копченостей, острых и пряных блюд.
В качестве первой помощи для торможения распространения бактериальной флоры и уменьшения болезненных ощущений больному на живот кладут компресс со льдом.
Медикаментозная терапия:
- антибиотики широкого спектра действия (Цефтриаксон, Амоксиклав, Азитромицин, Цефепим, Тиенам и Метронидазол);
- пробиотики для нормализации микрофлоры после антибактериального лечения;
- спазмолитики (Но-Шпа);
- НПВС (Нимесил, Нурофен);
- дезинтоксикационная терапия для вывода токсических веществ из организма (Гемодез или Реополиглюкин);
- витамины.
Курс лечения до 10 дней. Если терапия оказалась успешной, то признаки воспаления аппендикса должны исчезнуть. За больным наблюдают до 3 месяцев, если его состояние нормализовалось, проводят плановую аппендэктомию. Оперативное вмешательство предполагает удаление аппендикса, разъединение сращенных органов и санацию полости.
Экстренная операция по удалению аппендикса проводится в таких случаях:
- нагноение инфильтрата;
- перфорация гнойника;
- септический шок;
- неэффективность терапии в первые 3-4 дня болезни;
- другие осложнения инфильтрата.
Абсцесс прокалывается, а затем производится его дренирование. В некоторых случаях удаляется и сам червеобразный отросток.
Предотвратить появление инфильтрата и его осложнений можно, если обратиться в больницу в первые сутки при аппендиците.
При несвоевременной терапии очень высока вероятность осложнений. Наиболее часто встречается колит, паранефрит, спаечная непроходимость кишечника, флегмоны, поддиафрагмальные абсцессы.
Аппендикулярный инфильтрат может стать причиной тяжелых осложнений и даже смерти больного, поэтому медлить с обращением в больницу не стоит. Решение о необходимости оперативного лечения должен принимать врач.
Полезное видео об осложнениях аппендицита
Дифференциальная диагностика аппендикулярного инфильтрата и гнойного тубоовариального образования правосторонней локализации представляет значительные трудности ввиду большей давности процесса.
Аппендикулярный инфильтрат: лечение, причины, диагностика и клиника

Национальные клинические рекомендации, согласно которым происходит процесс терапии и диагностирования, содержат виды осложнений острого аппендицита.
Воспалительный процесс острого типа внутри червеобразного отростка, называемого аппендиксом, затрагивает орган и расположенные рядом отделы кишечника, жировую ткань брюшины.
Аппендикулярный инфильтрат – это воспалённая ткань, возникающая как осложнение острого аппендицита (промежуточный период), окружающая аппендикс, слепую кишку, брюшину, тонкий кишечник (спаянный клубок органов).
Возникновение данного недуга наблюдается у 1% от всех случаев острого заболевания. Больше всего подвержены дети старшего возраста и взрослые. Как правило, инфильтрат имеет границы, хорошо видные при обследовании.
Код по MKБ-10 не содержит отдельного шифра для аппендикулярного инфильтрата. Формулировка данного недуга проводится по следующим кодам:
- К35 и К38 – заболевания аппендикса как червеобразного отростка.
- К38 – иные болезни органа.
Наличие опухоли обнаруживается при осмотре врачом с помощью пальпации. Для подтверждения диагноза пациента отправляют на дополнительное обследование медицинским оборудованием.
Стоит отметить, что возникать инфильтрат способен как попытка организма защититься от гнойного процесса, протекающего в органе или на некотором отдалении от него.
Путём аппендикулярного образования происходит защита брюшного пространства от распространения воспаления. Нагноение затрагивает ткань инфильтрата и не идёт дальше.
При нормальном латеральном расположении – гнойную область легко отсечь. Но медицинская статистика говорит, что обычно наблюдается медиальное положение. Картина развития: гнойник не изолируется, и постоянно присутствует риск нарушения целостности образования (перитонит) и возникновения осложнения. Абсцесс вторичного плана распространяется по организму по лимфатическим путям.
Консервативная терапия
При госпитализации пациенту назначается постельный режим (осуществляется сестринский процесс), а также диета, направленная на предотвращение дальнейшего воспаления. На живот больного периодически размещают лёд, что приводит к замедлению деятельности патогенных микроорганизмов и невозможности их размножения.
https://youtube.com/watch?v=XjjEtiwH_2o
Первые пять суток врачи стараются купировать воспалительный процесс с помощью медикаментозного лечения:
Лекарства с антибактериальным действием: Цефтриаксон, Ципролет, Амоксиклав, Доксициклин.
- Противовоспалительные препараты, не содержащие стероидов: Нимесил, Нурофен, Нимегезик.
- Терапия, направленная на снятие симптомов интоксикации организма. Как правило, используют растворы, очищающие кровь и выводящие токсические вещества. Вводятся внутривенно с помощью капельницы: глюкоза, хлорид натрия, Гемодез.
- Препараты, убирающие сопутствующие симптомы: витамины, спазмолитические средства, сорбенты, пробиотические препараты (устраняют дисбактериоз).
При положительных результатах нагноение инфильтрата прекращается. Пациент наблюдается до полного выздоровления. Хирургическое удаление не проводится. Во избежание возникновения рецидива после лечения назначается повторное обследование по истечению трёх месяцев.
Диета при аппендикулярном инфильтрате является щадящей и не должна содержать:
- Острые блюда, копчёности, пряности.
- Снизить или исключить из рациона грубую клетчатку. Также убрать овощи и фрукты, богатые ею.
- Алкогольные напитки и газировка находятся под строгим запретом.
При выписке пациенту проводят повторное обследование.
Если медикаменты не дают результат на протяжении четырёх дней, состояние больного ухудшается и нагноение увеличивается, назначается операция.
Хирургическое вмешательство
Хирургия проводится путём лапаротомии. Гнойник вскрывается, делается дренаж содержимого и отсекается аппендикс. Также делается прокол абсцесса и удаление внутреннего содержания через пункционную иглу.
Устанавливается дренажная система, удаляющая остатки гнойного процесса, подающая внутрь антисептические и антибактериальные растворы. Удаление происходит, когда прекращаются выделения. После операции противопоказаны физические нагрузки.
Тактика лечения хронического вида аппендикулярного инфильтрата заключается в проведении терапии медикаментами. После снятия обострения проводят оперативное удаление источника недуга.
Дифференциальная диагностика

При сборе анамнеза имеет значение история болезней пациента (имеющихся или перенесенных), поскольку среди них могут быть те, которые имитируют клинические признаки острого аппендицита.
Как правило, диагноз устанавливается в процессе физикального обследования. На наличие болезни указывает ряд абдоминальных симптомов:
- в положении на левом боку боли справа сильно усиливаются;
- расстояние между пупком и правой передней остью меньше, чем с левой стороны (причина – сокращение мышц справа);
- болезненные ощущения в подвздошной области справа и при перкуссии;
- при втягивании живота болезненные ощущения несколько усиливаются;
- показатели температуры тела в правой подмышечной впадине на 1-2 градуса выше, чем в левой подмышечной впадине.
Проведение УЗИ – один из важных этапов диагностики аппендицита. Он позволяет обнаружить отсутствие перистальтики, наличие свободной жидкости, признаки перитонита, закупорку просвета и расширение червеобразного отростка. Если полученной информации недостаточно, специалисты прибегают к магниторезонансной томографии и рентгенографии брюшной полости. Детям младшего возраста может потребоваться дополнительное обследование – электромиография передней брюшной стенки.
В общем анализе крови у пациентов больных этим недугом выявляются неспецифические воспалительные изменения.
Дифференциальная диагностика проводится с такими болезнями, как острый холецистит, гастрит, желчнокаменная болезнь, язвенная болезнь желудка, панкреатит, почечная колика, острый цистит, внематочная беременность, острый орхоэпидидимит, новообразования и прочими патологиями, способными вызвать развитие «острого живота».
В редких случаях для дифференциальной диагностики проводят ректальное и/или вагинальное исследования. Исключить или подтвердить наличие новообразования слепой кишки можно с помощью метода колоноскопии.
Инфильтрат левой голени код мкб 10

Невротическое расчесывание кожи
Хроническая язва кожи БДУ
Тропическая язва БДУ
Исключены:
- декубитальная язва и пролежень (L89.-)
- гангрена (R02)
- инфекции кожи (L00-L08)
- специфические инфекции, классифицированные в рубриках A00-B99
- язва нижней конечности НКДР (L97)
- варикозная язва (I83.0, I83.2)
Ретикулярный эритематозный муциноз
Исключены:
- очаговый муциноз полости рта (K13.7)
- микседема (E03.9)
Исключен: гиалиноз кожи и слизистых оболочек (E78.8)
Свободная или провисающая кожа:
- БДУ
- вызванные потери веса (бариатрическая хирургия) (диетические)
Исключено:
чрезмерная или избыточная кожа век:
- приобретенная (H02.3)
- врожденная (Q10.3)
изменения кожи вследствие хронического воздействия неионизирующего излучения (L57.-)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
| Фарм. группы | Действующее вещество | Торговые названия |
| Антикоагулянты | Гепарин натрия* | Лавенум |
| Тромблесс | ||
| Антикоагулянты в комбинациях | Гепарин натрия + Бензокаин + Декспантенол + Троксерутин | Тромблесс Плюс |
| Гепарин натрия + * | Гепатромбин |
Фармакологический справочник включает информацию о составе и форме выпуска, фармакологическом действии, показаниях к применению, противопоказаниях, побочных действиях, взаимодействии лекарств, способе применения лекарственных препаратов, фармацевтических компаниях.
Лекарственный справочник содержит цены на лекарства и товары фармацевтического рынка в Москве и других городах России.
Запрещена передача, копирование, распространение информации без разрешения ООО «РЛС-Патент». При цитировании информационных материалов, опубликованных на страницах сайта www.rlsnet.ru, ссылка на источник информации обязательна.
Еще много интересного
РЕГИСТР ЛЕКАРСТВЕННЫХ СРЕДСТВ РОССИИ РЛС , 2000-2019.
Все права защищены.
Не разрешается коммерческое использование материалов.
Информация предназначена для медицинских специалистов.
Рубрика МКБ-10: L98.6
Определение и общие сведения
Лимфоцитарная инфильтрация Джесснера-Канофа
Лимфоцитарная инфильтрация кожи Джесснера-Канофа представляет собой хроническое доброкачественное кожное заболевание, характеризующееся бессимптомными неотрубевидными эритематозными папулами или бляшками на лице и шее.
Заболевание впервые описано. M. Jessner и N. Kanof, которые определили его как самостоятельную патологию с лимфоцитарной инфильтрацией дермы. Связь лимфоцитарной инфильтрации с псевдолимфомами кожи прослеживалась K. Mach под термином «доброкачественная лимфоплазия кожи», который объединил лимфоцитому и лимфоцитарную инфильтрацию. С тех пор ее стали ассоциировать с псевдолимфомами кожи.
Этиология и патогенез
В развитии лимфоцитарной инфильтрации немаловажную роль играет сопутствующая патология пищеварительного тракта.
Иммуногистохимические исследования показали важную роль иммунных механизмов в развитии лимфоцитарной инфильтрации, в частности, что Т-лимфоциты при этом заболевании представлены преимущественно СБ4+-клетками.
Полагают, что антиген CD4+ играет роль в процессе формирования иммунного ответа. Вместе с тем предполагают связь заболевания с инсоляцией, приемом лекарственных средств и укусами клещей.
Этиология
При остром воспалении червеобразного отростка аппендикулярный абсцесс встречается довольно редко – в 1-3% случаев. Но это серьезное и опасное осложнение аппендицита, так как свидетельствует об деструкции аппендикса, возникающей при запущенности процессе. Запущенность, в свою очередь, может развиться в таких случаях, как:
- позднее обращение пациента в клинику;
- огрехи в диагностике;
- затянувшийся период наблюдения за больным, когда нет четкой симптоматики, указывающей на заболевание, и хирурги придерживаются выжидательной тактики. Хотя при непонятной симптоматике со стороны живота следует следовать принципу: «Любое сомнение – в пользу операции». Часто в таких парадоксальных ситуациях и выявляется данное заболевание.
Аппендикулярный абсцесс развивается при следующих формах деструктивного аппендицита:
- флегмонозной (разлитой гнойной);
- апостематозной (с образованием мелких несливающихся гнойничков по всему аппендиксу);
- флегмонозно-язвенной (параллельно с нагноением образуются изъязвления стенок червеобразного отростка – как в одном из слоев стенки, так и сквозные);
- гангренозной (наступает быстрое омертвение тканей аппендикса, которое опережает другие типы патологического поражения тканей органа).
Аппендикулярный абсцесс может возникнуть:
- в позднем периоде острого аппендицита;
- при хроническом аппендиците, когда подключившаяся инфекция приводит к нагноению в области аппендикулярного инфильтрата;
- в послеоперационном периоде – как после аппендэктомии, так и повторно после удаления уже сформировавшегося аппендикулярного абсцесса.
Возникновение аппендикулярного гнойника после операции может быть вызвано следующими факторами:
- во время хирургического вмешательства недостаточно тщательно санировали область, где располагался воспаленный аппендикс (или уже возникший аппендикулярный абсцесс);
- во время операции некачественно дренировали брюшную полость – дренажная трубка была слишком короткой, не доставая до места поражения, небрежно уложенной, из-за чего сместилась, или недостаточного диаметра, несоразмерного с обширностью поражения, вследствие чего дренаж не смог выполнить свою функцию отведения экссудата от места поражения брюшины;
- дренаж забился, даже на короткое время, что застопорило отток экссудата, привело к его локальному накапливанию и негативному воздействию на брюшину;
- в послеоперационном периоде назначили неадекватную антибиотикотерапию или проигнорировали ее вообще;
- после операции иммунная реактивность организма снизилась;
- микроорганизмы оказались высоковирулентными (с хорошо развитой возможностью заразить организм) и стойкими к антибиотикам штаммами (разновидностями данного возбудителя).
Аппендикулярный абсцесс – это септическое воспаление, то есть, с обязательным участием инфекционного агента. Зачастую провоцируется не одним видом, а ассоциацией нескольких видов возбудителей. Чаще всего заболевание вызывают объединившиеся между собой: