Как выглядит абсцесс кожи
Содержание:
Диагностика
Аускультация легких
- отставание больной половины грудной клетки во время акта дыхания;
- болезненность при ощупывании межреберных промежутков, что свидетельствует о реакции на патологический процесс межреберной плевры – оболочки, которая выстилает грудную полость;
- голосовое дрожание усиливается;
- выслушивание показывает ослабление нормального (везикулярного) дыхания и возникновение бронхиального оттенка по больной стороне;
- выстукивание показывает притупление перкуторных звуков, в норме звук над поверхностью легких – ясный, легочный.
Пациенту назначают дополнительные исследования, которые включают:
- общий и биохимический анализы крови;
- анализ мочи;
- анализ мокроты;
- рентгенографию легких;
Общий анализ крови показывает повышенное содержание лейкоцитов (до 20х109/л), увеличение СОЭ (скорости оседания эритроцитов), что свидетельствует о воспалении.
Рентген легких
Картина на рентгене в начале заболевания – затемнение легочной ткани без уменьшения её объема.
Дифференциальный диагноз проводят с помощью томографического исследования. Ведущим методом остается рентгенограмма легких. Как только абсцесс удается точно диагностировать в приемном отделении, производится госпитализация в хирургию для назначения специального лечения.
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
При появлении первых признаков заболевания необходимо проконсультироваться с врачом-пульмонологом. Он назначит все необходимые анализы и исследования, с помощью которых можно диагностировать степень поражения тканей, общую реакцию организма на недуг и выбрать подходящую схему лечения. Очень внимательно нужно отнестись к симптомам, если в анамнезе есть хронические заболевания дыхательных путей или другие предрасполагающие факторы. В случае обнаружения гнойных воспалений других органов возрастает вероятность поражения дыхательной системы.
Для получения четкой клинической картины необходимо провести ряд анализов и исследований:
общий анализ крови, особое внимание уделяют количеству лейкоцитов;
биохимический анализ крови;
анализ мокрот, выявление возбудителей и выяснение их чувствительности на действие лекарств (антибиотиков);
рентгенологическое исследование грудной клетки (локализация очага);
компьютерная томография (более детальная диагностика гнойника);
фибробронхоскопия (для того чтобы определить состояние тканей дыхательных путей).
Предварительный диагноз выставляют, основываясь на клинике (острое течение, лихорадка, кашель с выделением гноя, боль в груди) и данных физикального обследования. Врач при физикальном обследовании выявляет следующие признаки болезни:
- перкуторно определяется притупление звука над очагом поражения;
- при аускультации выслушивается ослабленное дыхание над полостью абсцесса;
- при наличии сообщения абсцесса с бронхом – бронхиальное дыхание.
Осложнения заболевания
Абсцесс в легком может привести к осложнениям. Они возникают у тех, кто не придерживается режима, лечится в домашних условиях, а также при неграмотно подобранных препаратах. Часто осложнения проявляются в виде перехода болезни в хроническую форму, гнойного процесса на другую сторону, кровохарканьем, скоплением газов и гноя в плевральной полости.
Есть и более редкие осложнения. К ним относится сепсис, тромбозы артерий и вен легких, развитие гнойников в других местах. Любые перечисленные заболевания сильно ухудшают состояние пациента, доставляют большой дискомфорт и мешают процессу лечения.
Если лечение не начато своевременно, то можно наблюдать следующие проявления:
- дефицит кислорода в дыхательной системе;
- кровотечение в легком;
- проникновение гноя в плевральную полость;
- эмфизема;
- новообразования;
- инфицирование других систем и органов;
- деформирование бронхов.
Иногда абсцесс – исход завершения пневмонита или пневмонии. Тогда он является не осложнением, а результатом другой болезни.
Лечение
Залог успеха лечения абсцесса заключается в его своевременном обнаружении
Именно поэтому так важно при наличии любых симптомов незамедлительно обращаться к врачу.. Принципы лечения:
Принципы лечения:
- только поверхностно расположенные гнойные накопления можно лечить в домашних условиях под наблюдением врача. Все остальные случаи требуют госпитализации в стационар;
- вскрытие и дренирование области гнойного скопления проводится врачом хирургом, оно необходимо для удаления абсцесса;
- лекарственная терапия основывается на приеме следующих препаратов: антибактериальные средства, жаропонижающие, обезболивающие, препараты на снижение интоксикации, витаминные комплексы, иммуномодуляторы и прочие;
- сбалансированное питание, щадящий постельный или полупостельный режим, а также покой;
- лечебная физкультура, физиотерапия и санаторно-курортное лечение возможны в качестве мер реабилитации на этапе выздоровления.
В качестве вспомогательных средств при лечении подкожно-жирового нагноения применяются специальные мази.
Гнойные скопления в легких первоначально лечатся антибиотиками широкого спектра воздействия, а после получения результатов исследований посева питательной среды проводится коррекция принимаемых медикаментов. В тяжелых случаях возможно проведение бронхоальвеолярного лаважа. В случае отсутствия положительного эффекта классической терапии вынуждено проводится операция абсцесса для удаления пораженной части органа.
Лечение гнойных накоплений в головном мозге проводится хирургическими методами. Противопоказания для удаления скоплений, а именно расположение в глубинных отделах мозга, вынуждает проводить промывание гнойного содержания путем пункции. Лечение гнойных скоплений в домашних условиях средствами народной медицины недопустимо.
Лечение
Для лечения применяются бронхолитики, отхаркивающие средства, ингаляции, антибиотики в увеличенных дозировках. Показано высококалорийное питание, белки, дополнительный прием витаминов. Положительный эффект наблюдается при использовании Левамизола, Т-активина, антистафилококковых плазма и гаммаглобулинов, гемосорбции, плазмафереза. При неэффективности таких мер спустя несколько месяцев проводится хирургическое лечение.
При оперативном вмешательстве производят санацию полости абсцесса. Возможно проведение чрескожной пункции. Также как способ оперативного лечения может быть произведена бронхоскопическая санация абсцесса.
Лечение нарывов в домашних условиях
Лечение небольших нарывов дома с помощью народных средств нетрадиционной медицины возможно только при благоприятной локализации гнойника или маленького абсцесса, близкого к поверхности кожи. Применяются нижеизложенные лекарственные растения.
Алоэ древовидное – Столетник
Применяется сок алоэ в виде лекарственных повязок, орошений, примочек. Часто используют кашицу листа алоэ, прикладывая его к месту абсцесса под повязку на 10–12 часов, затем повязку меняют.
Под действием сока алоэ язвенные поверхности быстро очищаются от гноя, покрываются грануляциями и эпителизируются.
Обычно для лечения берут нижние листья алоэ. Некоторые авторы рекомендуют перед срезанием листьев не поливать растение в течение 4–5 дней. Листья режут на мелкие кусочки, заворачивают в марлю и выжимают.
Лист капусты белокочанной
На любой гнойник положите тщательно разжеванный мякиш ржаного хлеба, сверху накройте свежим капустным листом, затем промасленной бумагой и крепко забинтуйте. Повязку не снимайте сутки. Этот метод эффективен при лечении панарициев, подкожных абсцессов, невскрывшихся фурункулов.
Лук репчатый
Ускоряет созревание любого гнойника, будь то абсцесс, фурункул или панариций. Тщательно измельченный в кашицу лук накладывают на место поражения и забинтовывают. В кашицу можно добавить молоко в соотношении 2:1 (2 части – кашица, 1 часть – молоко). Иногда для лечения абсцессов используют печеный лук. Луковицу прикладывают к пораженному месту и прибинтовывают на сутки.
Подорожник большой
Применяется как для снятия воспалительных явлений, так и для остановки кровотечений из абсцессов (при поражении сосудов), при длительно незаживающих ранах и язвах.
Подорожник можно применять и в виде отваров и настоев. Но чаще используют сок подорожника или кашицу из его листьев, которые накладывают под повязку.
Нужно при появлении первых признаков абсцесса прибинтовать к больному месту свежие толченые листья подорожника, пересыпанные солью, намазанные свиным жиром и смешанные с мякишем хлеба.
Мазь от нарывов и гнойников
При появлении на теле болезненной припухлости или покраснении кожи, мажьте эти участки фурацилиновой мазью или цинково-салициловой пастой (пастой Лассара). Можно взять приготовить концентрированный раствор фурацилина (одна таблетка на 50,0 мл. воды), нанести его на стерильную салфетку из марли и наложить на проблемный участок кожи.
Взамен вышеописанного можно применить: мазь «Фастин», раствор аптечного препарата диоксидина.
Самое эффективное средство – это сочетание мазей наружно и прием внутрь таблеток: «Абактил» (по 1 таб. 2 раза в день во время еды); или «Фасижин» (по 1 табл. 4 раза в день с едой)
Рецепт
В народной медицине рекомендуют пить свежий сок тысячелистника с медом (по вкусу добавить) по три чайных ложки в день.
Компресс
Делают компрессы на ночь из отвара коры ивы. Рецепт состоит из: 20,0 гр. измельченной коры ивы на один стакан кипятка, подогревают на медленном огне и томят около получаса.
С целью скорейшего созревания нарыва и рассасывания опухоли к больному месту прикладывают мякиш пшеничного хлеба, смоченного в горячем молоке.
Также применяют для лечения, ускорения созревания и прорыва гнойника медово-яичную лепешку, которую прикладывают к проблемному месту. Ее готовят так: 1 стакан муки, 1 сырой желток и 1 чайная ложка меда. Все это смешивают и в виде лепешки прикладывают к болезненному месту. Меняют лепешки каждые 2 часа, пока абсцесс не прорвется.
Методы лечения абсцесса ноги
Гнойное уплотнение на конечности устраняется двумя способами: консервативным и оперативным. Терапия в легких случаях заболевания проводится врачами в амбулаторных условиях, тяжелое протекание некротического образования на ноге требует стационарного лечения.
Антибиотики и другие препараты при консервативном лечении
После подтверждения диагноза врач определяется с тактикой устранения абсцесса, образовавшегося на ноге. При консервативной терапии используются антибиотики пенициллинового ряда: они действуют на стрептококков, стафилококков. К аптечным препаратам относятся Амоксициллин, Оксациллин, Ампициллин.
Противомикробная терапия назначается соответственно лабораторным анализам, результатам исследования на чувствительность к микрофлоре. Дозировка антибиотиков для устранения абсцесса в области ног подбирается согласно массе тела пациентов, для ребенка она уменьшена в несколько раз.
Чтобы местно купировать симптомы воспаления, применяют средство Вишневского, гель Левомеколь, ихтиоловую мазь. Они дезинфицируют гнойный очаг, снижают размножение патогенной микрофлоры, дефекты кожи на ноге после применения препаратов заживают быстрее.
Оперативное вмешательство
Хирургическое вмешательство в процессе лечения абсцесса основывается на вскрытии гнойной поверхности, высвобождении полости от содержимого. Операция проводится под местной анестезией, врач обкалывает нарыв, локализующийся на ноге, анестетиками.
Доктор крестообразно разрезает абсцесс, из капсулы вытекает содержимое, место патологии промывается антисептиками (перекисью водорода). Хирург не ушивает полость, чтобы не произошло повторное нагноение. Внутрь прооперированной области вводится кусочек стерильной латексной перчатки — дренаж, она обеспечит отхождение образовавшегося вещества наружу.
В профилактических целях для снижения вероятности появления абсцесса назначаются антибактериальные препараты для перорального приема, они подавляют размножение организмов. Для местного лечения применяют компрессы с гипертоническими растворами, противомикробными мазями. Выздоровление происходит через 7-14 дней.
Возможно ли домашнее лечение
Дома проводят терапевтические меры по устранению абсцесса, расположенного на ноге, если:
- гнойник залегает поверхностно;
- заболевание пребывает на начальной стадии.
Народная медицина предполагает использование теплой ванны для купирования симптомов абсцесса: больной погружает пораженную ногу в жидкость, к ней добавляется морская или пищевая соль. Продукты вытягивают патологическое содержимое, длительность процедуры — от 5 до 10 минут. После вскрытия гнойника область обрабатывают антисептическими препаратами.
На абсцесс налаживают компресс из мумие, после прикладывается повязка из облепихового масла, для получения терапевтического эффекта держат 4-5 часов.
Нарывы на ногах раскрывает линимент Вишневского с маслом пихты, они берутся в равных пропорциях. Смесь наносится на больную ногу, прикрывается компрессной бумагой. Повязка фиксируется на область, пораженную абсцессом, бинтом, меняется каждые 8-12 часов.
Чередовать народные методы лечения можно с маской из подорожника. Листья растения измельчают до образования кашицы однородной консистенции, средство наносится на поверхность чирея, на ногу накладывается пищевая пленка, марля.
Врачи не советуют заниматься самолечением при абсцессах стопы, голени, бедра: инфекция быстро распространяется в глубокие слои тканей, проникает в кровеносное русло. Запущенные стадии требуют патогенетического лечения, домашние средства используют как дополнение к основной терапии формирования на ноге.
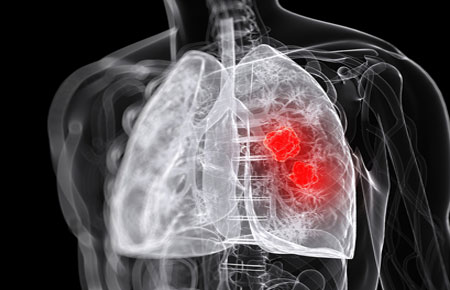
Симптомы абсцесса легкого
Абсцесс легких – болезнь, которая сопровождается респираторными и инфекционными проявлениями. Когда недуг начинает развиваться, можно наблюдать респираторные симптомы. Это слабость, утомление, мышечная ломота, лихорадочное состояние. Дополняет их сильное отравление организма с повышенной температурой.
Респираторные проявления выглядят как кашель с мокротой. На ее количество влияет размер гнойного очага и бронха. Чем они обширнее, тем больше выходит мокроты, иногда за день до литра дурно пахнущей зеленовато-желтой мокроты.
Общеинфекционный синдром выражен в начале болезни, когда гнойник закрыт. Затем начинается отток гноя, и интоксикация сильно снижается, а температура постепенно приближается к нормальным показателям.
Причины возникновения
Абсцесс кожи, фурункул и карбункул относится к одной группе патологий кожного покрова воспалительного характера. Фурункул представляет собой заболевание, сопровождающееся развитием воспаления в волосяном фолликуле. Когда присоединяется инфекция, а болезнь распространяется на окружающие мягкие ткани, говорят о развитии абсцедирующей формы. В народе патология носит название «чирей». Основными причинами возникновения считаются следующие:

- ослабление иммунной системы человека, частые вирусные и простудные патологии;
- наличие очага инфекции при хронических заболеваниях верхних дыхательных путей, например, тонзиллит, ларингит, фарингит;
- профессиональная деятельность, связанная с частым контактированием эпидермиса с вредными химикатами и токсическими веществами;
- несбалансированное питание с недостаточным количеством в рационе витаминов и минеральных веществ, хронический авитаминоз;
- регулярное травмирование эпидермиса одеждой или украшениями;
- патологии щитовидной железы, характеризующиеся нарушением баланса гормонов;
- сахарный диабет тяжелой формы, сопровождающийся трофическими изменениями кожного покрова;
- недолеченные инфекционные заболевания;
- тепловое воздействие на вновь образовавшийся фурункул, провоцирующее распространение инфекции и переход патологии в абсцедирующую форму;
- самостоятельное удаление фурункула и нарушение правил антисептики.
Помимо этого, причиной патологии у мужчин может стать неправильное бритье, когда воспаляется волосяная луковица на лице. Нарушение правил личной гигиены также может стать предрасполагающим фактором, поскольку на коже скапливается большое количество патогенных микроорганизмов, провоцирующих развитие воспалительного процесса.
Причины абсцесса
Абсцесс – это гнойный воспалительный процесс, который имеет, как правило, достаточно четкую локализацию. Область воспаления отграничена от здоровых неповрежденных тканей тонкой, но довольно прочной соединительнотканной оболочкой. Эта оболочка препятствует распространению инфекции по всему организму.
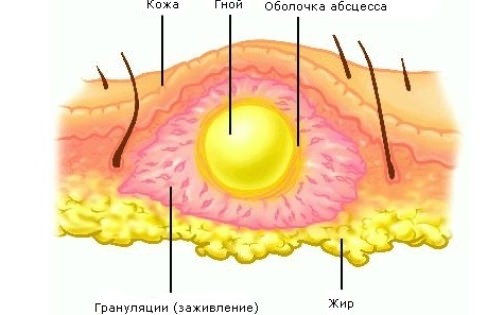
Появление абсцесса является реакцией нашего организма на воздействие инфекции
Кроме того, все мы знаем, что на поверхности и в порах кожи, так же как и в полостях организма человека, обитают дружелюбные бактерии нормальной микрофлоры. В нормальных условиях они не могут нанести нам вреда и не становятся причиной абсцесса. А некоторые из представителей нормальной микрофлоры человека, напротив, приносят лишь пользу. Например, регулируют численность условно патогенных бактерий нормофлоры. Снижение местного иммунитета кожи может нарушить установленный баланс между «хорошими» и «плохими» бактериями и тогда патогенные микроорганизмы начнут активно расти и размножаться, что может привести к возникновению воспалительного процесса, который и называется абсцессом.
Появление неприятельских клеток обнаруживают клетки крови моноциты и нейтрофильные лейкоциты, или нейтрофилы. Последние начинают стягивать свои силы к инфекционному очагу и нападают на вражеские клетки. Все это похоже на своеобразное военное сражение, в котором клетки нашей иммунной системы практически всегда выигрывают
Однако нейтрофилы, отважно защищающие нас от патогенных бактерий, героически погибают в ходе битвы, жертвуя своей жизнью ради победы над неприятелем. Именно из тел погибших лейкоцитов и образуется гной
Именно из-за этого и образуется абсцесс. Моноциты выполняют при этом роль «уборщиков». Превращаясь в крупные клетки макрофаги, они «поедают» (фагоцитируют) захваченных лейкоцитами бактерий.
В ходе вышеописанного процесса происходит выделение ряда особых веществ в очаге воспаления. Их называют медиаторами воспаления. Сюда относят простагландины, брадикинины, циклический аденозинмонофосфат (цАМФ), гистамин и прочие вещества со сложными названиями и чрезвычайно важными функциями. С одной стороны, это именно они вызывают у человека неприятные болевые ощущения. С другой – они запускают очень важные процессы в организме.
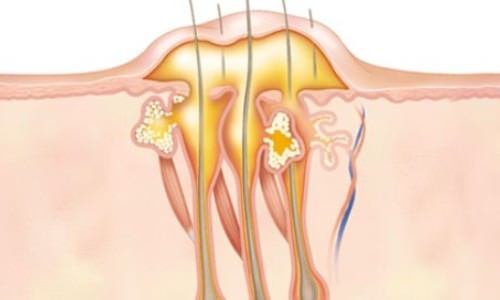
Для локализации воспаления, клетки организма заключают его в капсулу
Под воздействием медиаторов воспаления, вокруг места инфицирования начинает образовываться капсула из соединительной ткани, благодаря чему процесс локализуется. Таким образом организм облегчает себе борьбу с абсцессом. Кроме того, в ответ на выделение этих веществ происходит расширение сосудов в очаге воспаления, усиливается приток крови к месту проникновения инфекционного агента, который приносит сюда многочисленную армию лейкоцитов. Именно благодаря расширению сосудов мы можем наблюдать покраснение в области воспаленного участка.
Конечно, многие воспалительные процессы проходят довольно быстро, и организм самостоятельно справляется с их устранением. Гнойный абсцесс тем и отличается от небольшого гнойничка или нарыва, что он имеет большие масштабы и развивается, как правило, в случае запущенных или недолеченных инфекционных процессов. При этом только защитных сил нашего с вами организма может быть недостаточно, чтобы справиться с абсцессом, и для благоприятного исхода ему потребуется медикаментозная помощь, а иногда и хирургическое вмешательство.
Своевременная медицинская помощь при абсцессе крайне важна, особенно если процесс затрагивает жизненно важные органы. Способ терапии выбирается в зависимости от вида абсцесса, его степени тяжести и причины, его вызвавшей. Итак, пришло время поговорить о видах абсцессов и их классификации.
Рекомендации
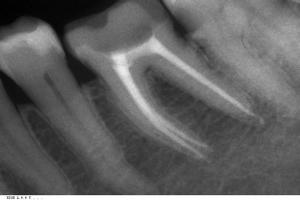
Самолечение антибиотиками запрещено. Это все-таки мощное лекарственное средство с многочисленными побочными эффектами и можно нанести серьезный вред своему здоровью. Назначать их должен только врач.
Если был установлен дренаж, в качестве обезболивающего препарата нельзя принимать аспирин. Хоть это и маловероятно, но может возникнуть кровотечение. Аспирин нельзя класть на десну или зуб, он вызывает еще большее раздражение мягких тканей, из-за этого во рту могут образоваться язвы.
Появление постоянной пульсирующей боли – это повод для визита к стоматологу. Своевременно вылеченный кариес в несколько раз снижает риск образования абсцесса. После того как нарыв будет успешно вылечен, стоит избегать его повторного образования. Если соблюдать все эти простые правила, можно сохранить зубы на долгие годы.
Классификация
По течению процесса заболевание подразделяют на 2 формы:
- острый абсцесс;
- хронический абсцесс.
В зависимости от механизма развития выделяют:
- Обтурационный абсцесс. Формируется в результате закупорки просвета бронха инородным телом или новообразованием.
- Гематогенно-эмболический абсцесс. Развивается на фоне гнойного тромбофлебита вен таза и конечностей, септического эндокардита. Может сформироваться на фоне абсцесса других тканей в организме человека.
- Постравматический абсцесс. Образуется в результате ушиба, сдавления грудной клетки, а также после ножевых и огнестрельных ранений.
Абсцессы в зависимости от путей развития подразделяются на:
- Бронхогенные. Воспалительный процесс распространяется в ткани лёгкого в результате разрушения стенки бронхоэктаза, происходит нагноение, некроз и образование абсцесса в виде полости. Бронхогенные абсцессы формируются в основном в результате аспирации у лиц, страдающих эпилепсией, наркоманией, алкоголизмом, а также после травматического повреждения головного мозга с последующей продолжительной потерей сознания.
- Постпневмонические (пневмониогенные). Такие абсцессы являются осложнением бактериальной пневмонии.
По расположению абсцесса в тканях лёгкого выделяют:
- периферический абсцесс;
- центральный абсцесс.
По количеству патологических полостей:
- единичный абсцесс;
- множественный абсцесс.
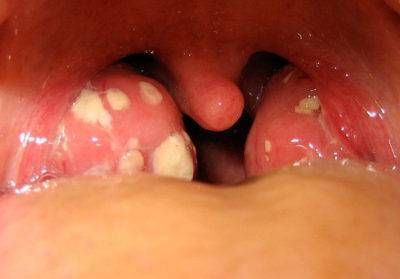
Лечение паратонзиллярного абсцесса, препараты и вскрытие
Лечение паратонзиллярного абсцесса должно начинаться уже тогда, когда вы только заподозрили слабую, но одностороннюю боль в горле. У вас будет как минимум, 2-3 дня до наступления инфильтрации, и 3 дня течения инфильтрации до нагноения. Почти целая неделя, за которую можно не допустить появления гнойника. Итак, следует:
- Часто полоскать горло (5-6 раз в день), желательно соленой горячей водой. Соль будет «вытягивать отек»;
- Полоскания солью нужно чередовать с полосканиями фурациллином, хлоргексидином, мирамистином, другими местными антисептиками;
- Можно употреблять сосательные антисептические пастилки;
- Назначается обильное витаминное питье, жидкая пища, которая механически щадит зев;
- При наличии дома физиоаппаратов, можно прогревать зев, например, ультрафиолетом или синей лампой;
- Нужно показаться врачу и, если в течение 2-3 дней боль прогрессирует – то нужно начинать прием антибиотиков. На ранних стадиях применяются пероральные препараты широкого спектра действия, например, амоксиклав или амоксициллин, а для воздействия на анаэробную флору можно применять стоматологические гели с метронидазолом местно, либо применять его внутрь.
Вся антибактериальная терапия должна быть согласована с ЛОРом, или с участковым терапевтом. В том случае, если консервативная терапия не дала результата, то нужно приступать к оперативному лечению: проводится вскрытие паратонзиллярного абсцесса.
Оперативное лечение (вскрытие абсцесса)
Обычно это происходит на стадии нагноения, «в расцвете» клинической картины. Но целесообразно также проводить операцию и в конце стадии инфильтрации, поскольку это предупреждает нагноение.
Операция проводится после госпитализации в ЛОР – отделение, то есть в стационарных условиях.
Вначале в месте наибольшего выпячивания проводят анестезию слизистой оболочки (орошением из пульверизатора, или простым смазыванием раствором анестетика), а затем проводят инфильтрационную анестезию новокаином, тримекаином. В результате тризм ликвидируется, и рот хорошо открывается.
Затем проводят разрез скальпелем, обычно в месте флюктуации гнойника, или в области наибольшего выпячивания, с таким расчетом, чтобы не повредить сравнительно крупные сосуды. Обычно глубина разреза составляет 1,5 – 2 см, а его длина — до 3 см.
Это позволит уверенно ориентироваться в полости абсцесса, выпустить весь гной, а также ввести в рану специальные глоточные щипцы и хорошо ее расширить: ведь абсцесс может быть многокамерным и содержать перемычки.
При этом опорожниться может только часть гнойника, а больший объем останется в глубине раны, что вызовет прогрессирование болезни.
Радикальный вариант
В том случае, если при поступлении пациента выясняется, что ангины – это его постоянный спутник жизни, то при операции «одним выстрелом убивают трех зайцев», а именно:
- проводится вскрытие абсцесса;
- выполняется тонзилэктомия с этой стороны, то есть удаление миндалины;
- выполняется тонзилэктомия с противоположной стороны.
Все. Теперь повторение абсцедирующего паратонзиллита у пациента исключается. Этот способ лечения не вызывает существенного удлинения времени операции, и не очень-то усложняет ее. Зато отдаленные исходы при таких радикальных вмешательствах значительно более благоприятные, чем при простом дренировании абсцесса.
После этого пациенту назначают внутримышечные инъекции антибактериальных препаратов, полоскания, и при нормализации общего самочувствия отпускают домой, прописав полоскания и щадящую, теплую, кашицеобразную пищу.
Осложнения и прогноз лечения
Мы уже говорили о том, какие осложнения могут возникнуть при развитии паратонзиллярного абсцесса горла. К ним относятся заглоточный и окологлоточный абсцессы.
Но инфекция может прорваться еще глубже. Может возникнуть флегмона дна полости рта при затеке гноя вниз, развиться гнойный медиастинит, в том случае, если гнойные затеки попадут в средостение, где находится сердце, корни легких, крупные сосуды и нервы.
При этих состояниях до сих пор высока госпитальная летальность.
Поэтому, чтобы справиться с паратонзиллитом и абсцессом своими силами – начинайте энергичные действия уже тогда, когда вы почувствовали навязчивую боль в горле при глотании с одной стороны.
голос
Article Rating
Причины гнойников, абсцессов и нарывов
К развитию абсцессов, гнойников и нарывов может привести попадание через поврежденную кожу патогенной микрофлоры, либо внутренний занос инфекции в связи с инфекционными болезнями. Развитие нарыва и гнойника зависит от состояния иммунной системы организма, вирулентности (степени патогенности) возбудителя заболевания, специфика очага внедрения. Абсцесс может образоваться под кожей, в легких, в печени, почках, глотке, миндалинах, аппендикулярном отростке слепой кишки, даже мозговой ткани.
Часто абсцесс является осложнением инфекционных заболеваний (грипп, ангина, остеомиелит, пневмония, сепсис). Гнойники могут быть единичными и множественными, крупными и мелкими. Также абсцесс бывает острым и хроническим.
Абсцессы, или нарывы мягких тканей могут возникнуть и как следствие ушибов, но обычно – это внутреннее инфицирование на фоне ослабления защитных механизмом в организме.
Осложнения абсцесса и гнойника
Прогноз течения и исхода болезни зависят: от места локализации, размеров очага, от степени сопротивляемости организма. Сформировавшийся абсцесс прорывается: наружу, в полые органы или естественные полости тела. При прорыве гнойника внутрь могут развиться перитонит, гнойный плеврит, заражение крови и прочее. При опорожнении абсцесса наружу – на поверхности кожи появляются долго незаживающие язвы, в месте которых образуются грубые рубцы.
При осмотре пораженного места, в случаях локализации гнойника или абсцесса под кожей, наблюдается припухлость, краснота, в зависимости от остроты заболевания – отечность, уплотнение прилежащих тканей и болезненность при ощупывании.